9.1 REPASO ANATÓMICO Y FISIOLÓGICO
Partes del oído:
- Conducto auditivo externo: conduce el sonido hasta el tímpano y aumenta su resonancia. Tiene una longitud de 2,5 cm y une la oreja y el tímpano. Las paredes están recubiertas de piel, pelos, glándulas sebáceas y glándulas ceruminosas.
- Tímpano: membrana fibrosa que vibra con la llegada del sonido y lo transforma en ondas sónicas al oído medio.
- Huesecillos: el martillo, el yunque y el estribo forman el oído medio. Están articulados en cadena y su función es llevar las ondas hasta el oído interno. En el oído medio, está la trompa de Eustaquio, que comunica con la nasofaringe para igualar las presiones de ambas cavidades.
- Oído interno: ubicado en el hueso temporal, donde se encuentran los conductos semicirculares (encargados del equilibrio) y la cóclea (encargada de transformar las ondas sónicas en estímulos nerviosos y pasarlas al nervio VIII). Dentro de la cóclea está el órgano de Corti, cuya función es diferenciar las distintas frecuencias de sonido.
9.2 OTITIS EXTERNA
La otitis externa es la inflamación del conducto auditivo externo.
La etiología generalmente es bacteriana: Pseudomonas aeruginosa y Staphylococcus aureus son los microorganismos más habituales. También puede ser provocada por hongos, traumatismos o alergias.
El factor de riesgo más importante es la humedad porque altera el equilibrio del oído interno. Los nadadores, surfistas y otros deportistas acuáticos tienen hasta 5 veces más riesgo; de hecho, también se le conoce como oído del nadador.
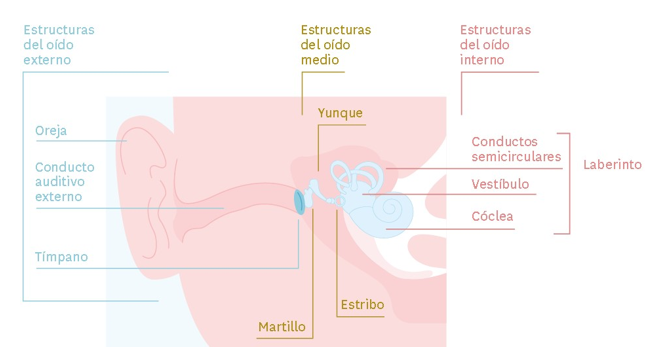
Imagen 9. Anatomía del oído
Fuente: Adaptada de https://pixabay.com/es/illustrations/audiencia-oreja-o%C3%ADdos-m%C3%BAsica-106483/
Clínica:
- Dolor intenso, que aumenta al movilizar el pabellón auricular o presionar el trago (dato diferencial con otitis media).
- Sensación de oído tapado, prurito, posible otorrea.
- Puede haber hipoacusia conductiva si hay edema del conducto.
Tratamiento:
- El tratamiento es tópico, no sistémico salvo complicaciones.
- Limpieza del conducto (desbridamiento).
- Gotas óticas con antibiótico + corticoide ± ácido acético.
- Analgésicos y medidas para mantener el oído seco.
- No se recomienda antibiótico oral salvo complicaciones.
Cuidados y prevención:
- Técnica correcta para gotas (oreja hacia arriba y atrás, mantener cabeza inclinada 5 min).
- Evitar natación hasta resolución.
- No usar bastoncillos; secar bien el oído tras baño; usar tapones si predisposición.
9.3 OTITIS MEDIA
La otitis media es la inflamación del oído medio. Es más habitual en lactantes y población infantil.
La forma más habitual es la otitis media aguda o supurativa, causada por bacterias que ascienden por la trompa de Eustaquio en procesos catarrales o de infección de vías respiratorias superiores. Las bacterias más comunes son el Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis y Streptococcus pyogenes. La mayoría de los casos son de este tipo, por eso la otitis media también puede definirse como la presencia de exudado en la cavidad media del oído.
Las manifestaciones pueden ser:
- Dolor agudo e intenso de oído.
- Posible dolor en la zona mastoidea.
- Fiebre (habitualmente).
- En la otoscopia: tímpano enrojecido, abombado. Pueden llegar a verse burbujas o líquido a través del tímpano.
- Otorrea si la colección supurativa ejerce presión suficiente como para perforar el tímpano
- Otros: hipoacusia, acúfenos, mareo...
- En lactantes es difícil de valorar y de explorar, por eso es importante observar el comportamiento, los despertares, el tono del llanto. Además, suele acompañar a los procesos catarrales.
La mayoría de casos pueden curarse espontáneamente. El tratamiento es sintomático (analgésicos y antinflamatorios) y antibióticos por vía oral.
Otitis media aguda: criterios para antibiótico:
- Menores de 6 meses (siempre).
- Menores de 2 años con otitis bilateral.
- Otitis con otorrea (supuración).
- Cuadro grave: fiebre ≥39 °C, dolor intenso, afectación general.
- Factores de riesgo: inmunodepresión, malformaciones craneofaciales, antecedentes de complicaciones.
- Fracaso de tratamiento expectante (empeoramiento o no mejoría en 48-72 h).
9.4 OTITIS INTERNA. LABERINTITIS
Inflamación del laberinto (oído interno), estructura responsable del equilibrio y la audición. Puede ser viral (más frecuente) o bacteriana, y a veces complicación de una otitis media.
Clínica típica:
- Vértigo intenso (sensación rotatoria).
- Mareo, pérdida de equilibrio, náuseas y vómitos.
- Hipoacusia unilateral y tinnitus (zumbido)
Tratamiento:
- Sintomático: antihistamínicos, antieméticos, antivertiginosos.
- Corticoides ± antivirales en algunos casos.
- Fisioterapia vestibular si persisten síntomas.
9.5 HIPOACUSIA
La hipoacusia es la dificultad para percibir los sonidos.
Mientras que la sordera total suele tener un origen congénito, las hipoacusias normalmente son adquiridas. Sin embargo,
en la literatura se encuentra también la palabra hipoacusia para hacer referencia a las sorderas.
Las causas pueden ser lesiones en el oído externo, medio, interno o en las vías auditivas centrales.
Las hipoacusias se dividen en 2 tipos:
- De conducción: el sonido no llega al oído interno.
- Neurosensorial: el estímulo no sale del oído interno.
9.5.1 Hipoacusia de conducción
Hablamos de hipoacusia de conducción cuando cualquier evento dificulta el paso del sonido desde la oreja hasta el oído interno.
Causas:
- Obstrucción: por tapón de cerumen, edema del conducto auditivo externo, estenosis y tumores. La obstrucción es la causa más habitual.
- Perforación timpánica.
- Inmovilidad de los huesecillos.
La dificultad de audición ocurre para todas las frecuencias.
El tapón de cerumen es la causa más frecuente de este tipo de hipoacusia, en este caso además se acompaña de otros síntomas como:
- Dolor de oído.
- Sensación de inflamación en el oído.
- Zumbido o ruidos en los oídos (tinnitus).
- Autofonía.
- Pérdida auditiva.
- Mareos.
- Picazón en el oído.
- Olor o secreción en el oído.
- Dolor o infección en el oído.
9.5.2 Hipoacusia neurosensorial
El sonido llega correctamente al oído interno, pero este no es capaz de interpretarlo o de transformarlo correctamente en estímulos nerviosos. Este tipo de pérdida auditiva es el más frecuente entre los adultos.
El trastorno puede estar en el oído interno, en el nervio auditivo o en las vías nerviosas cerebrales.
Entre las causas más habituales destacan:
- Exposición al ruido: lesiona las células ciliadas del órgano de Corti. Puede ser por un ruido repentino muy fuerte, como explosiones, o por un ruido fuerte continuado, como ocurre en algunas profesiones.
- Fármacos ototóxicos: algunos antibióticos, la furosemida, los quimioterápicos, etc. pueden lesionar el oído interno.
- Infecciones: meningitis, infecciones virales.
- Enfermedad de Ménière.
- Presbiacusia: trastorno ocasionado por el envejecimiento y que ocasiona trastornos en el órgano de Corti.
- Neurinoma: tumor benigno del par craneal VIII. Causa problemas por ocupación de estructuras.
- Otros: tumores, enfermedades desmielinizantes, traumatismos...
Afecta especialmente a las frecuencias altas, lo cual provoca que las voces se perciban peor que el ruido ambiente.
9.6 ENFERMEDAD DE MÉNIÈRE
La enfermedad de Ménière es un trastorno del oído interno en el que hay una acumulación excesiva de endolinfa en los canales semicirculares. También es conocida como hidropesía endolinfática.
La etiología es desconocida, pero se cree que ciertas infecciones, traumatismos, trastornos autoinmunes y la genética pueden influir en su aparición. Suele afectar a personas de 30-60 años de edad.
Si se piensa en el oído interno como un circuito donde la endolinfa se crea y se drena a otras estructuras manteniendo un equilibrio, en esta enfermedad no se drena adecuadamente lo cual provoca la sintomatología por presión del exceso de endolinfa. Las manifestaciones clínicas son crisis de vértigo giratorio, acúfenos e hipoacusia neurosensorial. También puede haber sensación de presión o taponamiento del oído. Normalmente, la afectación es unilateral. Los episodios de vértigo pueden estar acompañados de náuseas y vómitos.
Hay factores que pueden aumentar la frecuencia de las crisis, por ejemplo, una dieta elevada en sodio, el estrés o las alergias.
El tratamiento consiste en evitar las crisis si se conocen los factores desencadenantes. Una dieta baja en sodio reduce la presión de la endolinfa en el oído, así que hay que recomendar al paciente reducir la cantidad de sal en la dieta, abandonar el consumo de alcohol, tabaco y la cafeína porque estos productos aumentan la vasoconstricción y elevan el riesgo de nuevos episodios.
Cuando el episodio está instaurado, debe aconsejarse al paciente que esté tumbado en una habitación oscura y sin ruidos. En las crisis se utilizan fármacos antieméticos y antivertiginosos para controlar los síntomas. Algunos diuréticos pueden ser útiles para reducir la cantidad de endolinfa.
El tratamiento quirúrgico es de última elección. Entre los procedimientos destaca la descompresión endolinfática para realizar una derivación del líquido al espacio subaracnoideo. Si esta intervención fracasa, puede realizarse una neurectomía vestibular seccionándose las fibras del nervio VIII que controla el equilibrio. Como última opción está la laberintectomía, pero con ella se pierde completamente la audición al destruirse también la cóclea.
9.7 VÉRTIGO PAROXÍSTICO
El vértigo es un trastorno del equilibrio es un síntoma que se caracteriza por una sensación ilusoria de movimiento, producida por una pérdida o una alteración de la orientación espacial, y que normalmente tiene su origen en el sistema vestibular (alojado en el oído interno y cuyo centro neurológico está en el tronco del encéfalo).
Los síntomas habituales del vértigo son la sensación de giro de objetos, inestabilidad, incapacidad para realizar actividades normales y náuseas.
9.7.1 Tipos de vértigo
- El vértigo periférico es el causado por la afectación del laberinto (oído interno) y nervio vestibular (el que lleva la información del equilibrio desde el oído interno al cerebro), y es el más frecuente. Los pacientes suelen presentar además pérdida de audición y zumbidos, presión y dolor en el oído.
- El vértigo central es debido a la alteración de los mecanismos neurológicos del propio sistema vestibular. En estos casos es frecuente la existencia de alteraciones de la marcha y postura con inestabilidad muy llamativa, visión doble, problemas para la deglución, cefalea intensa, etc.
9.7.2 Vértigo paroxístico Benigno
El vértigo postural paroxístico benigno es una de las causas más frecuentes del vértigo. El vértigo posicional paroxístico benigno suele desarrollarse cuando las partículas de calcio (otoconia) que normalmente se encuentran incrustadas en una parte del oído interno (el utrículo y el sáculo) se desplazan hacia otra zona del oído interno (habitualmente el canal semicircular posterior).
Los episodios suelen desencadenarse con movimientos como:
- Tumbarse en la cama.
- Girarse hacia un lado estando tumbado.
- Incorporarse bruscamente.
- Inclinar la cabeza hacia atrás (mirar al techo, al estante superior).
- Agacharse (atarse los zapatos, recoger algo del suelo).
- Girar la cabeza rápidamente.
Diagnóstico: maniobra de Dix-Hallpike.
Tratamiento: Las partículas desplazadas a menudo pueden moverse hacia fuera del canal semicircular posterior, hacia una parte del oído donde no causan síntomas. Para lograrlo se requiere un movimiento con la cabeza similar a una vuelta de campana, denominada maniobra de reposicionamiento canalicular, como la maniobra de Epley. En algunas personas, los canalículos pueden trasladarse a otro canal en el oído interno y seguir provocando vértigo.
9.8 VALORACIÓN AUDITIVA
9.8.1 Audiometría
Prueba subjetiva que evalúa la capacidad auditiva del paciente mediante la presentación de sonidos de distintas frecuencias (Hz) e intensidades (dB). Se realiza en una cabina insonorizada.
- El paciente usa auriculares (vía aérea) y un vibrador óseo colocado en la mastoides (vía ósea).
- Se presentan tonos puros de frecuencias entre 250 y 8000 Hz.
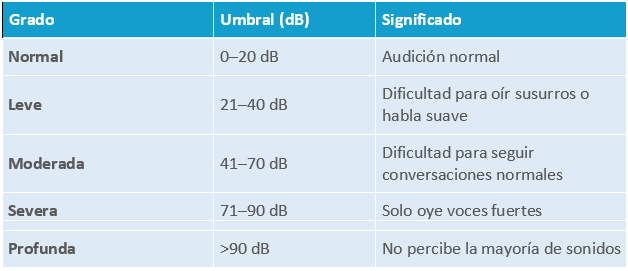
Tabla 3. Resultados típicos en el audiograma
9.8.2 Potenciales evocados
Prueba objetiva que registra la actividad eléctrica generada en el nervio auditivo y en las vías auditivas del tronco encefálico tras un estímulo sonoro. Se colocan electrodos en cuero cabelludo y mastoides. No requiere colaboración del paciente → útil en recién nacidos, personas no colaboradoras o simulación.
Se utiliza para detectar sordera neonatal, diferenciar hipoacusia coclear vs retrococlear, evaluar integridad del nervio auditivo o diagnosticar neurinoma del acústico.
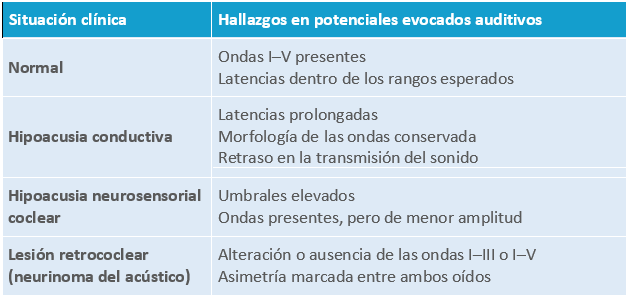
Tabla 4. Interpretación
9.8.3 Prueba de Weber
Esta prueba mide la conducción ósea del sonido.
Se hace vibrar un diapasón y, entonces, se coloca con su base tocando la línea media craneal y se pregunta al paciente por qué oído oye más. Lo normal es que lo oiga por los dos por igual.
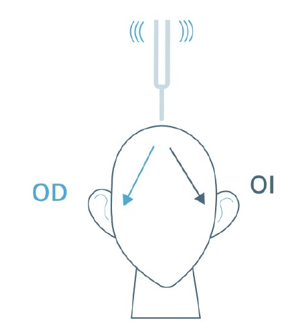
Imagen 10. Prueba de Weber
Resultados de la prueba de Weber:
- Si el sonido se escucha igualmente en ambos oídos (normal): Esto indica que no hay pérdida auditiva significativa, o que la pérdida auditiva es sensorial (del oído interno o del nervio auditivo) de igual grado en ambos oídos. También es lo que se espera en una persona sin problemas auditivos.
- Si el sonido se escucha más fuerte en un oído (anormal): Esto puede indicar que hay una pérdida auditiva conductiva en ese oído (en el oído con mayor percepción del sonido). La razón de esto es que, en presencia de una pérdida auditiva conductiva, los sonidos pueden ser mejor transmitidos a través de los huesos (conducción ósea), en lugar de a través del aire. Por lo tanto, el sonido se lateraliza hacia el oído afectado.
- Si el sonido se lateraliza hacia el oído afectado (conductivo): Se sugiere que el problema se encuentra en el oído externo o medio (obstrucción, cerumen, perforación del tímpano, etc.).
- Si el sonido se lateraliza hacia el oído no afectado (sensorial): Esto sugiere que el problema es sensorial o neurosensorial (daño en el oído interno o en el nervio auditivo). En este caso, el oído con pérdida auditiva sensorial no puede percibir bien los sonidos a través del aire, pero puede "percibir" el sonido mejor a través de la conducción ósea (por el hueso), haciendo que el sonido se lateralice hacia el oído sano.
9.8.4 Prueba de Rinne
Esta prueba compara la conducción ósea y la aérea.
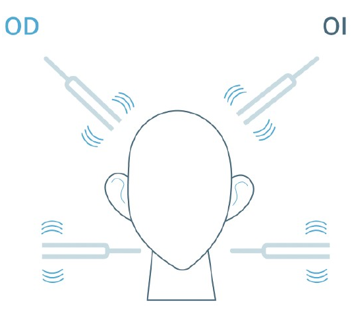
Imagen 11. Prueba de Rinne
Se hace vibrar un diapasón con la base tocando la apófisis mastoidea del paciente y se le dice que indique cuándo deja de oírlo. Cuando haga la señal, se cambia rápidamente el diapasón poniendo la parte con forma de horquilla a 3 centímetros de la oreja y se le pide que indique cuándo deja de oírlo. Después se le pregunta por qué oído lo ha escuchado mejor.
Resultados de la prueba de Rinne:
- Rinne positivo: Si el paciente escucha el sonido más tiempo cuando el diapasón está en el aire (cerca del oído) que cuando está en el hueso (mastoideo), la prueba se considera positiva. Esto es lo que se espera en un oído sano y sugiere que no hay pérdida auditiva conductiva. En otras palabras, la conducción aérea es mejor que la conducción ósea.
- Rinne negativo: Si el paciente escucha el sonido más tiempo cuando el diapasón está en el hueso (mastoideo) que cuando está en el aire, esto sugiere que hay una pérdida auditiva conductiva. En este caso, la conducción ósea es más eficiente que la conducción aérea. Esto puede indicar que hay un problema en el oído externo o medio, como una obstrucción en el conducto auditivo, una perforación en el tímpano o problemas en los huesecillos del oído medio.
Interpretación:
- Un Rinne positivo es normal y sugiere una audición sin pérdidas significativas.
- Un Rinne negativo sugiere una pérdida auditiva conductiva, pero no necesariamente una pérdida auditiva sensorial o neurosensorial (que ocurre cuando hay daño en el oído interno o en el nervio auditivo).
BIBLIOGRAFÍA
- Del Castillo Martín F, Baquero Artigao F, de la Calle Cabrera T, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la otitis media aguda. Anales de Pediatría. 2012;77(5),345.e1-345.e8. doi: 10.1016/j.anpedi.2012.05.02
- Ministerio de Sanidad, Servicios Sociales e Igualdad. [Internet] Guías de Práctica Clínica en el SNS. Guía de Práctica Clínica sobre Glaucoma de Ángulo Abierto;2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/wp-content/ uploads/2018/12/GPC_568_Glaucoma_AQUAS_compl.pdf
- Fuster Peiró MA, García Velasco MP, Gómez Vela ML, Herrera Barcia T, Lendínez Mesa A, Monleón Just M, Sánchez Martínez N. Guía de recomendaciones prácticas en Enfermería. Dolor neuropático periférico. Fontán Vinagre G, Guerrero Menéndez R, Monleón Just M (coordinadores). Madrid: Instituto de Investigación del Consejo General de Enfermería; 2024.
https://www.consejogeneralenfermeria.org/profesion/guias-clinicas/send/160-guias-clinicas/2870-dolor-neuropatico-periferico?utm_source=chatgpt.com - Latorre G, González García N, García Ull J, González Oria C, Porta Etessam J, Molina FJ, et al. Diagnóstico y tratamiento de la neuralgia del trigémino: documento de consenso del Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología. Neurología. 2023 Jun;38(1):S37–52.
- Lassaletta L, Morales-Puebla JM, Altuna X, Arbizu Á, Arístegui M, Batuecas Á, et al. Parálisis facial: Guía de práctica clínica de la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello. Acta Otorrinolaringológica Española. 1010;71(2):99-118.
- Garzón-Giraldo MLD, Montoya-Arenas DA, Carvajal-Castrillón J. Perfil clínico y neuropsicológico: enfermedad de Parkinson/enfermedad por cuerpos de Lewy. Rev CES Med. 2015;29(2):255-270.
- Millán Calenti JC. Gerontología y Geriatría: valoración e intervención. Madrid: Editorial Médica Panamericana; 2010.
- Ministerio de Sanidad, Consumo y Bienestar Social. Sanidad [Internet]. Plan Integral de Alzheimer y otras Demencias (2019-2023); 2019. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.mscbs.gob.es/profesionales/saludPublica/docs/Plan_Integral_Alhzeimer_Octubre_2019.pdf
- Ministerio de Sanidad, Política Social e Igualdad [Internet]. Guías de práctica clínica en el SNS. Guía de Práctica Clínica sobre la Atención Integral a las Personas con Enfermedad de Alzheimer y otras Demencias; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/guia-de-practica-clinica-sobre-la-atencion-integral-a-las-personas-con-enfermedad-de-alzheimer-y-otras-demencias/
- Olivares Romero J, Escamilla Sevilla F, editores. Recomendaciones de práctica clínica en la Enfermedad de Parkinson.
- [Internet] Sociedad Andaluza de Neurología. Grupo Andaluz de Trastornos del Movimiento. Barcelona: Editorial Glosa; 2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/enfermedad-parkinson/
- Sociedad Española de Geriatría y Gerontología [Internet]. Tratado de Geriatría para residentes. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/tratadogeriatria/main.html
- Sociedad Española de Geriatría y Gerontología [Internet].
- Manual del residente en Geriatría; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/media/descargas/Acreditacion%20de%20Calidad%20SEGG/CentrosDia/ManualResidenteGeriatria-2.pdf
