INTRODUCCIÓN
El 31 de diciembre de 2019, se informó de la aparición de 27 casos de neumonía de etiología desconocida en la provincia de Hubei, China, relacionados con una exposición en un mercado de animales vivos de la ciudad de Wuhan. El 7 de enero las autoridades chinas identifican el patógeno causante: un nuevo virus de la familia Coronaviridiae: 2019-nCoV, el 30 de enero, la Organización Mundial de la Salud declara el brote de SARS-CoV-2 en China emergencia de Salud Pública.
El 11 de marzo del 2020 la OMS declaró el brote de COVID-19 pandemia. En España, según datos del Ministerio de Sanidad, el 13 de marzo del 2022 a las 11:30 horas había 11,2 M de contagiados y 101.000 fallecidos en el territorio nacional.
La violencia de la primera ola pandémica hizo que la mayoría de los hospitales centraran sus recursos humanos y materiales en el cuidado inmediato de pacientes críticos, estableciendo unidades de reanimación y cuidados intensivos de forma masiva. Se estima que durante los primeros 3 meses de la pandemia, se cancelaron en España más de medio millón de intervenciones programadas y más de 28 millones en el mundo.
Tan pronto como el colapso inicial lo permitió, los procedimientos diagnósticos, y, sobre todo, la cirugía electiva se convirtió en prioridad para la sanidad española y sus profesionales, erigiéndose de manera involuntaria, en buque insignia de la vuelta a la “normalidad” prepandemia.
Los servicios quirúrgicos y sus profesionales han dado respuesta adecuada y organizada a esta crisis, realizando distintos protocolos asistenciales coordinándose con los CEOS, las Sociedades Científicas y las autoridades sanitarias de las CCAA y estatales para dar cabida a las intervenciones de pacientes que no podían retrasar la cirugía. Para ello elaboramos el protocolo de actuación ante la situación de necesidad de intervención quirúrgica de paciente portador de COVID-19 en marzo de 2020, una vez asentado el sistema de salud, y recuperándose de la situación de colapso, es necesario establecer recomendaciones que aseguren el restablecimiento de la cirugía electiva minimizando al máximo los riesgos de contagio.
Los objetivos de este documento son:
- Proporcionar un protocolo a los profesionales quirúrgicos, para que sirva de base y puedan aplicar las modificaciones necesarias para adaptarlo a su idiosincrasia laboral, pero manteniendo unas premisas técnicas relacionadas con las necesidades asistenciales del paciente y las necesidades de autoprotección del profesional.
- Limitar la propagación nosocomial del COVID-19 protegiendo al personal sanitario y subalterno del área quirúrgica y al resto de pacientes quirúrgicos no infectados.
- Optimizar los recursos materiales y de personal.
ELECCIÓN DEL QUIRÓFANO O QUIRÓFANOS
Dado que la ocupación hospitalaria es cambiante, se recomienda la creación de un comité multidisciplinar que incluya a expertos en COVID-19 para la evaluación diaria de la programación quirúrgica, comprobando la idoneidad de la indicación de cada caso y la disponibilidad de recursos materiales y humanos. La elección de circuitos NO COVID diferenciados será una prioridad, y se irán adaptando según las características de cada hospital y la fase en la que se encuentre la pandemia, es decir, establecer espacios físicos independientes y áreas de hospitalización y consultas externas especificas será la nueva realidad de los hospitales españoles. “Desmantelar” los circuitos quirúrgicos para pacientes COVID positivos y el “relajo” ante las normas de protección y contención del virus, por parte del personal nos aboca a nuevas olas de contagio.
En estos momentos es necesario facilitar el acceso a los procedimientos diagnósticos y quirúrgicos para todas las personas. Debe garantizarse la seguridad de los pacientes y los profesionales mediante la definición de circuitos diferenciados para pacientes con COVID-19 y otros libres de esta o un sistema de cribado preoperatorio adecuado y factible.
Los pacientes positivos que no puedan retrasar su intervención quirúrgica sin aumentar su morbi-mortalidad se considerarán cirugías “urgentes no electivas” por lo que se incluirán en los circuitos COVID de los centros (ver “Protocolo de actuación antecirugía de urgencia de un paciente adulto confirmado o sospechosos de COVID-19”)
DESPISTAJE DE PACIENTES PREVIO A LA INTERVENCIÓN QUIRÚRGICA
El grupo de trabajo Covid-19 del SEDAR, en su documento “Recomendaciones para la actividad quirúrgica programada durante la pandemia por SARS-COV-2” en su última actualización de Mayo de 2021, y el documento técnico “Recomendaciones para la programación de cirugía en condiciones de seguridad durante la pandemia covid-19” del MSCB de mayo del 2021, recomiendan:
Realizar despistaje preoperatorio de infección activa por SARS-CoV-2 en TODOS los pacientes que se vayan a someter a una intervención quirúrgica programada. Se hará teniendo en cuenta varios factores como la situación del propio hospital (la ocupación de recursos y el % de pacientes COVID, que debería rondar el 5% para activar toda la cirugía electiva del centro), la epidemiología de la región, el riesgo del propio paciente o el riesgo asociado a la propia intervención. El despistaje consistirá en pruebas de diagnóstico microbiológico:
- PCR nasofaríngea o en saliva lo más cercano a la intervención (48/72 horas antes).
- Test de antígenos en pacientes sintomáticos de menos de 5 días de evolución. NO RECOMENDABLE para despistaje de pacientes sin sospecha de infección.
- Anticuerpos específicos en sangre. Búsqueda de IgG para identificar a los pacientes con infección pasada.
Cribaje a pacientes con infección pasada: Consideramos “paciente con infección pasada”:
- Pacientes asintomáticos con serología IgG positiva
- Pacientes que han tenido episodio activo con PCR positiva hace más de 10 días (21 en pacientes críticos) y están asintomáticos desde hace, al menos, 3 días.
Una PCR negativa descarta la infección, pero una positiva en estos pacientes generalmente significa detección de restos de ARN sin capacidad infectiva. Pero, ante la posibilidad de que se trate de una reinfección se determina que:
- Si > 90 días de la infección: se considera reinfección.
- Si < 90 días de la infección: el laboratorio determina (mediante umbral de ciclo onLog) si es una sobreinfección o detección de ARN sin capacidad infectiva.
En la mayoría de CCAA, se considera paciente con infección pasada aquel que:
- Es asintomático con serología Ig G positiva.
- Aquel que ha tenido un episodio activo con PCR positiva hace más de 10 días (21 días en pacientes críticos) y están asintomáticos desde al menos 3 días.
En pacientes intervenidos quirúrgicamente con infección por SARS-CoV-2 activa en el momento de la cirugía o adquirida en el postoperatorio, se ha demostrado un aumento de morbimortalidad en las 6 semanas siguientes al inicio de los síntomas; a partir de este periodo el riesgo de mortalidad se iguala al del grupo sin infección previa por SARS-CoV2.
La indicación de cirugía no se ve afectada por la administración de la vacuna, aunque no se recomienda su realización en las primeras 48 horas tras la administración de la dosis. Dado que no existe información sobre la duración de la protección de las vacunas, en qué medida protegen frente a las nuevas variantes de SARS-CoV-2 o hasta qué punto permiten la colonización asintomática, la recomendación de los expertos es que, deben respetarse las medidas de distanciamiento social, uso de mascarillas e higiene de manos.
GESTIÓN DEL PERSONAL IMPLICADO
La máxima debe ser evitar que el personal enferme y/o se convierta en un vector de transmisión, por lo que se recomienda adecuar los RRHH para asegurar una asistencia continuada y de calidad, realizar los cambios de turno, relevos y guardias extremando las precauciones, evitar las reuniones presenciales, en la medida de lo posible, y cuando sean inevitables, realizarlas en salas o áreas bien ventiladas y con espacio suficiente.
En esta línea se recomienda incluir a los profesionales sanitarios en contacto directo con pacientes dentro de los grupos prioritarios de vacunación (Estrategia de vacunación frente a COVID- 19 en España. Consejo interterritorial de Salud), así como detección sistemática de infección activa en trabajadores asintomáticos (no vacunados).
En esa detección y diagnóstico precoz, el profesional positivo debe conocer los protocolos de aislamiento y cuarentena de su CCAA.
Centrándonos más en la actividad del personal, y siguiendo con el objetivo de no convertirnos en vectores, encontramos la recomendación siguiente:
- La atención perioperatoria de la cirugía programada debe ser prestada por un equipo que no tenga contacto con pacientes infectados por SARS-CoV-2.
- Adaptación del LVSQ de la OMS incluyendo el siguiente ítem: ¿Se han realizado las pruebas recomendadas para el despistaje de COVID-19? donde “sí”, significa que se ha seguido el protocolo previsto y “no” significa que no cumple o no se ha verificado el protocolo de cribado preoperatorio de la institución?
PRROTECCION GENERAL DE LOS TRABAJADORES
El personal extremará las precauciones (lavado de manos, colocación y retirada de EPIs cuando sea necesario y conocerá los protocolos de actuación de la institución, etc.)
Los profesionales utilizarán mascarillas FFP2 o superior sin válvula de exhalación, protección ocular y guantes en la atención de todos los pacientes en procedimientos susceptibles de producir mayor cantidad de aerosoles o en circunstancias en las que el paciente no pueda llevar mascarilla quirúrgica y no se pueda mantener la distancia de seguridad.
Será necesario supervisar los pasos para el correcto colocado y retirada de los EPI por parte de un profesional formado.
Dentro del quirófano sólo estará el personal estrictamente necesario:
- Un anestesista, con la colaboración de la enfermera de anestesia durante la preoxigenación/intubación.
- Tres enfermeras (la ratio de 2,5 enfermeras/quirófano no es factible dado que la figura de enfermera para dos quirófanos queda prohibida por razones obvias de transmisión).
- En función del protocolo del centro y la disponibilidad: una TCAE en el antequirófano y otra en el área sucia, así como una celadora.
- Los pacientes portarán mascarilla quirúrgica siempre que sea posible y hasta el momento de la intubación, así como una vez despierten.
2. PREPARACIÓN DEL QUIRÓFANO DE ELECCIÓN
El paciente debería ingresar el mismo día de la cirugía siempre y cuando no requiera una preparación previa que deba hacerse en el hospital.
Si el centro dispone de unidades de preanestesia en el área quirúrgica con presión negativa se preparará al paciente en dicha sala, desvestido y rasurado si fuera preciso, su ropa en doble bolsa con cierre hermético. Si no es así, el paciente se trasladará de la URP (unidad de recepción a pacientes) no COVID-19 a quirófano (evitar zona de transferencia con acúmulo de enfermos) evitando familiares que acompañen a los pacientes. Se recomienda, siempre que sea posible, que el circuito quirúrgico esté separado y señalizado y que conste de:
- Acceso independiente.
- Ascensores independientes.
- Quirófanos específicos.
- Reanimación/URPA específico.
2.1 MOBILIARIO DENTRO DEL QUIRÓFANO
Se procurará reducir al máximo imprescindible para facilitar las tareas de limpieza y desinfección. Se evitará la movilización de aparataje como desfibriladores, bisturís eléctricos o torres de laparoscopia de un quirófano a otro para evitar vectores de contaminación. Un ejemplo de material básico para la realización una cirugía podría ser el siguiente:
- Un respirador y monitor con EKG, SAT O2, T/A no invasiva, cables y sensores de presión invasiva (PVC y arterial), vaporizador y cal en contenedor desechable. El respirador dispondrá de dos filtros electrostáticos o mecánicos: uno en la rama proximal al paciente (entre la pieza en “Y” y el paciente y otro en la rama espiratoria del respirador.
- Dos aspiradores: uno para anestesia y otro para cirugía.
- Dos soportes para sueros, uno de ellos con dos bombas infusoras de medicación.
- Un calentador de fluidos.
- Para la intubación orotraqueal videolaringoscopio con pala desechable si lo hubiera y/o Airtraq® con cámara para evitar lo más posible la sobreexposición en el tiempo de intubación orotraqueal.
- Mesa con material para vía aérea: lubricante acuoso tipo Sulky®, guías, fiador, Eichman y Frova.
- X mesas quirúrgicas.
- X altillos/escabeles.
- Mesa (bandeja) de anestesia sin cajones que contenga contenedores de fácil limpieza y desinfección con:
o Medicación anestésica en cantidades mínimas y previstas para la cirugía.
o Material para venoclisis periférica: dos catéteres venosos periféricos de cada calibre más utilizado: 20G, 18G y 16G, apósitos, gasas, desinfectante cutáneo tipo clorhexidina o povidona yodada y dos tortores.
- Sueros y equipos de suero: de bomba, y normales y un dosi-flow®, cinco llaves tres vías y tapones (5 o 6) Dosi-flow® Leventon.
- Material para SNG: dos SNG de tres calibres (s-m-l) gel lubricante (monodosis si lo hubiera) material para su fijación y dos bolsas de contenido gástrico.
- Un rotulador, un fonendoscopio, una tijera y una pinza de carraca desechable no estéril.
El resto de material necesario, gasas, compresas, redones, bisturís, suturas, etc. se introducirán en cada cirugía teniendo siempre presente la necesidad de no movilizar insumos, es decir, sacar y meter de quirófano y almacenes material por una mala planificación.
La caja de instrumental y/o material específico de la especialidad ( mallas de sostén de hernias, prótesis cardiacas, vasculares, traumatológicas, etc. se solicitarán con suficiente antelación por parte del cirujano responsable a la enfermería del área, para que esté en el prequirófano (zona limpia con acceso directo al quirófano y al lavamanos) antes de iniciar la cirugía, si la cirugía se suspende por cualquier motivo todo el material fungible no se tira y el inventariable no precisa desinfección y re esterilización, con el consecuente ahorro económico y de recursos.
2.2 MANEJO DE MUESTRAS, VOLANTES, ANALÍTICAS, MATERIAL QUIRÚRGICO Y DE TRASLADO
La pandemia ha aumentado la cultura de seguridad dentro del personal sanitario, entendiendo la necesidad de implementar actuaciones con pacientes no positivos como parte de la rutina diaria, que asegura no sólo la evitación de la propagación del sars-cov-2 sino, de otros microorganismos presentes en los centros hospitalarios.
Esto implica a los profesionales de la limpieza, ya que entre cada intervención quirúrgica se realizará la desinfección exhaustiva como si los pacientes fuesen positivos, de este modo, si alguno de ellos se descubriera como “falso negativo” se evitaría la propagación.
Volantes, partes quirúrgicos, check-list y protocolos:
Todos los volantes, peticiones, hojas de control de prótesis y documentación que se necesite se cumplimentarán fuera del quirófano, si el quirófano dispone de ordenador in-situ se utilizará para check-list, registro de intervención, protocolo quirúrgico de cirugía, anestesia y enfermería.
Muestras biológicas para anatomía patológica:
Las muestras biológicas procedentes de pacientes infectados o con sospecha de infección por SARS-CoV- 2 son clasificadas como sustancias infecciosas de categoría B.
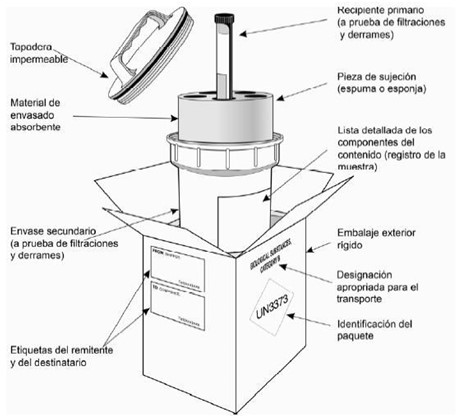
Forma de envío:
Deben ser transportadas a los centros de diagnósticos (Centro Nacional de Microbiología y/o laboratorios de referencia en el propio centro sanitario) de acuerdo con la instrucción de embalaje P650 del Acuerdo ADR que se aplica a la norma UN 3373 para el embalaje de sustancias peligrosas [la instrucción de embalaje P650 equivale a la instrucción 650 IATA].

La norma UN 3733 establece que la muestra sea transportada en triple envase, robusto y que soporte golpes y cargas habituales del transporte, incluyendo el trasbordo entre vehículos, contenedores y almacén o la manipulación manual o mecánica. Los embalajes se construirán y cerrarán de forma que se evite cualquier fuga de su contenido, en las condiciones normales de transporte, por vibración o por cambios de temperatura, humedad o presión.
El triple envase constará de:
- Un recipiente estanco
- Embalaje secundario estanco
- Embalaje exterior rígido.
En el caso de ser necesario para la conservación de la muestra, hielo, o hielo seco, éste NUNCA irá en el interior del embalaje secundario. La información de la muestra siempre fuera del embalaje secundario o incluso en el exterior (en una bolsa estanco) si se han rellenado fuera del quirófano (no sospecha de contaminación cruzada por contacto del propio personal). El etiquetado y registro de las muestras seguirá el protocolo habitual del centro siempre y cuando no interfiera con lo anteriormente citado.
Analíticas:
Se reducirá en lo posible el envío de muestras sanguíneas al laboratorio, si es preciso, y ante la sospecha de posible positividad (aún con la PDIA negativa, si por hallazgos intraquirúrgicos se sospecha) se enviarán dentro de cajas o contenedores con tapa y doble bolsa hermética. El volante irá separado de la muestra, en otra bolsa, aunque se rellene fuera del quirófano para evitar contaminación cruzada, y si es posible se enviará el volante telemáticamente.
Hojas de prótesis:
Si el centro realiza control de implante quirúrgico mediante pegatinas con código de barras en hojas de calco: para historia, comité de compras y registro, se tendrá la precaución de no introducirlas al quirófano con la prótesis. Si bien el circuito que describimos es el circuito libre de COVID, todo el material no estéril que acaba en el quirófano, es trasladado por una cadena de transporte, manejo y almacenaje que conlleva demasiado contacto humano (transportistas, almacén, personal subalterno, etc.) por lo que debería considerarse potencialmente contaminado.
Material de traslado:
El Ambú, respirador, laringoscopio, bombas de infusión y contenedor con medicación de traslado deberá desinfectarse según normativa vigente. Si el paciente quedara en un box de aislamiento en la unidad de críticos, el material quedará dentro y la unidad nos prestará otras unidades (Ambú®, bombas, etc.) limpias.
Unidad de recuperación posanestésica, URPA:
Si el paciente, tras su estancia en la URPA requiere ingreso hospitalario se realizará un despistaje siguiendo los plazos y recomendaciones del MSCB adaptados a su CCAA. Si se sospecha que el paciente es positivo (posible infección hospitalaria) se recomienda NO ingresar en la planta de destino (cirugía, traumatología, etc.), se establece una “zona intermedia” que permita aislarlo de otros pacientes hasta repetir PDIA.
Los pacientes postoperatorios programados, no compartirán la unidad con pacientes sospechosos o confirmados de COVID-19, esto implica, en muchas ocasiones, para establecer dos unidades separadas arquitectónicamente, la reconversión de otras unidades, laboratorios o unidades con baja ocupación que se transforman en URPA. Se recomienda aplicar los mismos criterios que en las plantas de hospitalización respecto a la segregación de pacientes. Se limitará en lo posible el traslado de equipamiento médico (respiradores, bombas de infusión, monitores, etc.) entre unidades de críticos postoperatorias y aquellas que atiendan pacientes COVID-19. En caso de necesidad se deberán extremar las medidas de desinfección estipuladas en los protocolos locales.
Información a familiares:
Establecer sistemas no presenciales para comunicarse con los familiares tras la cirugía. Evitar zonas comunes de familiares. En caso necesario, usar salas de información amplias donde se puedan mantener las medidas de seguridad.
Deben estar perfectamente informados del funcionamiento del circuito limpio hospitalario.
El paciente debe ser informado de que la estancia hospitalaria debe ser la mínima necesaria para reducir el riesgo de contagio, de que requerirá́ apoyo sociofamiliar en domicilio y tendrá́ a su disposición apoyo sanitario telemático tras el alta.
Durante el ingreso deberíamos facilitar el acompañamiento, pero restringiendo el número de acompañantes y se debe exigir el seguimiento de las recomendaciones para evitar el contagio (distanciamiento físico, higiene y uso adecuado de mascarillas).
2.3 MANEJO DE LA VÍA AÉREA EN EL QUIRÓFANO
1. PREPARACIÓN
- La protección personal es prioritaria. Extremar las precauciones de aislamiento por vía aérea y por contacto antes de iniciar la intubación.
- Son necesarias dos personas para la intubación. Limitar el número de asistentes.
- El personal implicado debe estar entrenado en la adecuada colocación y retirada del equipo de protección.
- El equipo de protección consta de: Mascarilla (FFP3 o FFP2), Protección ocular de montura integral o Protector facial completo, Guantes, Calzas y Bata impermeable desechable.
- Preparar un kit con el material necesario para la intubación y la protección de 2 personas, a fin de que esté localizado y sea transportable de inmediato a cualquier área del hospital.
- INTUBACIÓN
- Se debe realizar preoxigenación con oxígeno al 100% usando mascarilla facial durante un periodo de al menos 5 minutos.
- La intubación la realizará el profesional disponible más experimentado en el manejo de la vía aérea.
- Se recomienda un protocolo de inducción de secuencia rápida con succinilcolina o con rocuronio. El asistente debe conocer cómo ejercer la presión cricoidea.
- Evitar si es posible la ventilación manual antes de la intubación. Si fuera necesario, realizarla con volumen corriente bajo, aumentando la frecuencia respiratoria.
- Valorar el uso de material de laringoscopia/videolaringoscopia desechable.
- Evitar la intubación con paciente despierto si conlleva el uso de anestésico local pulverizado a menos que se considere imprescindible. Ante vía aérea difícil, considerar como dispositivos de intubación un videolaringoscopio preferiblemente de pala hiperangulada. Prever el uso de una guía de intubación.
- POSTINTUBACIÓN
- Comprobar, inmediatamente tras la intubación, la correcta posición del tubo endotraqueal. Asegurar la adecuada protección del estetoscopio y la limpieza posterior de todo material no desechable empleado.
- Se debe utilizar un Filtro hidrofóbico de alta eficacia para conectar el tubo al ventilador o a la bolsa autohinchable de ventilación manual.
- Proceder a la limpieza del área donde se haya realizado la intubación con desinfectante adecuados según el protocolo habitual del hospital.
- Carter JB, Saunders VA. Virology: principles and applications. 2nd ed. Chichester, West Sussex: John Wiley & Sons; 2013.
- Barcena M, Oostergetel GT, Bartelink W, Faas FGA, Verkleij A, Rottier PJM, et al. Cryo-electron tomography of mouse hepatitis virus: Insights into the structure of the coronavirion. Proceedings of the National Academy of Sciences. 13 de enero de 2009;106(2):582-7.
- Garcia Costa J, Sanchez Seco MP, Vazquez A, Franco L, Negredo A. Los virus emergentes: un problema en Europa. Virología. 2015;18(3):57-59.
- Zumla A, Hui DS, Perlman S. Middle East respiratory syndrome. The Lancet. septiembre de 2015;386(9997):995-1007.
- Castillo Martín, C. Infecciones emergentes causadas por coronavirus. Los virus SARS-CoV y MERS-CoV. 2016. Trabajo Fin de Grado. Departamento de Microbiología y Parasitología Facultad de Farmacia Universidad de Sevilla. Accesible en https://idus.us.es/bitstream/handle/11441/65125/CASTILLO%20MARTIN%2c%20CRISTINA.pdf?sequence=1&isAllowed=y
- Woo, P. C., Lau, S. K., Huang, Y., & Yuen, K. Y. Coronavirus diversity, phylogeny and interspecies jumping. Experimental Biology and Medicine, 2009; 234(10), 1117-1127.
- Mihindukulasuriya, Kathie A., et al. Identification of a novel coronavirus from a beluga whale by using a panviral microarray. Journal of virology 82.10 (2008): 5084-5088.
- Villamil Jiménez, L. C. (2013). Epidemias y pandemias: una realidad para el siglo XXI. Un mundo y una salud. Revista Lasallista de Investigación, 10(1), 7-8.
- Esparza, J. (2016). Epidemias y pandemias virales emergentes: ¿Cuál será la próxima? Investigación Clínica, 57(3), 231-235.
- Uribe, N. (2015). Algunas pandemias en la humanidad. Una mirada a sus determinantes. Revista CES Salud Pública, 6(1), 89-93.
- Dabanch, J. (2003). Zoonosis. Revista chilena de infectología, 20, 47-51.
- Vega Aragón, R. L. (2009). Zoonosis emergentes y reemergentes y principios básicos de control de zoonosis. Revista de Medicina Veterinaria, 1(17), 85-97.
- Zoonosis - Wikipedia, la enciclopedia libre [Internet]. [citado 4 de marzo de 2020]. Disponible en: https://es.wikipedia.org/wiki/Zoonosis
- Chan JF-W, yuan S, Kok K-H, To KK-W, Chu H, Yang J, etal. A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster. Lancet Lond Engl. 24 de enero de 2020;
- Cai JH, Wang XS, Ge YL, Xia AM, Chang HL, Tian H, etal. [First case of 2019 novel coronavirus infection in children in Shanghai]. Zhonghua Er Ke Za Zhi Chin J Pediatr. 4 de febrero de 2020;58(0): E002.
- Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, etal. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet Lond Engl. 30 de enero de 2020.
- World health Organization. Clinical management of severe acute respiratory infection when novel coronavirus (nCoV) infection is suspected [Internet]. 2020 ene. Disponible en: https://www.who.int/publications-detail/clinical-management-of-severe-acute-respiratory-infection-when-novel-coronavirus-(ncov)-infection-is-suspected.
- Stockman LJ, Bellamy R, Garner P. SARS: Systematic Review of Treatment Effects. PLOSMed [Internet]. 12 de septiembre de 2006 [citado 6 de febrero de 2020];3(9): e343. Disponible en: https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.0030343
- Corticosteroids as Adjunctive Therapy in the Treatment of Influenza: An Updated Cochrane Systematic Review and Meta-analysis. -PubMed -NCBI [Internet]. [citado 6 de febrero de 2020]. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/31743228
- Delaney JW, Pinto R, Long J, Lamontagne F, Adhikari NK, Kumar A, etal. The influence of corticosteroid treatment on the outcome of influenza A(H1N1pdm09)-related critical illness. Crit Care Lond Engl. 30 de marzo de 2016; 20:75.
- World health Organization. Clinical management of severe acute respiratory infection when novel coronavirus (nCoV) infection is suspected [Internet]. 2020 ene. Disponible en: https://www.who.int/publications-detail/clinical-management-of-severe-acute-respiratory-infection-when-novel-coronavirus-(ncov)-infection-is-suspected
- Chu CM, Cheng VCC, Hung IFN, Wong MML, Chan KH, Chan KS, etal. Role of lopinavir/ritonavir in the treatment of SARS: initial virological and clinical findings. Thorax. marzo de 2004;59(3):252-6.
- Sun P, Qie S, Liu Z, Ren J, Li K, Xi J. Clinical characteristics of 50466 hospitalized patients with 2019-nCoV infection. J Med Virol [Internet]. 2020; 1–9. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/32108351
- Guan W-J, Ni Z-Y, Hu Y, Liang W-H, Ou C-Q, He J-X, et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med [Internet]. 2020;1–13. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/32109013
- Zhang J, Zhou L, Yang Y, Peng W, Wang W, Chen X. Therapeutic and triage strategies for 2019 novel coronavirus disease in fever clinics. Lancet Respir Med [Internet]. 2020 Mar;8(3): e11–2. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/32061335
- Documento técnico “Manejo de la mujer embarazada y el recién nacido con COVID-19”. Ministerio de Sanidad. Versión de 12 de marzo de 2020
- Recomendaciones para la prevención de la infección y el control de la enfermedad por coronavirus 2019 (COVID-19) en la paciente obstétrica. SEGO. 2020.
- Lactancia materna ante la pandemia de Coronavirus COVID-19. Información para los profesionales que atienden familias con niños y niñas pequeños. IHAN España. Versión 14 de marzo de 2020
- Clinical management of severe acute respiratory infection (SARI) when COVID-19 disease is suspected Interim guidance. OMS. 13 March 2020
- Recomendaciones para el manejo del recién nacido en relación con la infección por SARS-CoV-2. Versión 4.1. Sociedad Española de Neonatología. Fecha 16/03/2020
- Coronavirus (COVID-19) Infection in Pregnancy. Information for healthcare professionals. Royal College of Obstetricians and Gynaecologists (RCOG). Version 1: Published Monday 9 March, 2020
- Chen H, Guo J, Wang C, Luo F, Yu X, Zhang W, et al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: A retrospective review of medical records. Lancet 2020 [Internet] Disponible en:http://www.sciencedirect.com/science/article/pii/S0140673620303603DOI: 10.1016/S0140-6736(20)30360-3Zhu H, Wang L, Fang C, Peng S, Zhang L, Chang G, et al. Clinical analysis of 10 neonates born to mothers with 2019-nCoV pneumonia. Transl Pediatr 2020; 9:51-60 [Internet].
- Disponible en: http://tp.amegroups.com/article/view/35919/28274
- Rasmussen SA, Smulian JC, Lednicky JA, Wen TS, Jamieson DJ. Coronavirus disease 2019 (COVID-19) and pregnancy: What obstetricians need to know. Am J Obstet Gynecol 2020. DOI: https://doi.org/10.1016/j.ajog.2020.02.017
- WangL, Shi Y, Xiao T, et al. Chinese expert consensus on the perinatal and neonatal management for the prevention and control of the 2019 novel coronavirus infection (first edition). Ann Transl Med 2020;8(3):47-55.
- CDC. «Coronavirus Disease 2019 (COVID-19)». Centers for Disease Control and Prevention, 11 de febrero de 2020, https://www.cdc.gov/coronavirus/2019-ncov/infection-control/control-recommendations.html
- Procedimiento de actuación frentes a casos de infección por el nuevo coronavirus (SARS- CoV-2). Ministerio de Sanidad. Actualizado a 15 de marzo de 2020. Disponible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov- China/documentos/Procedimiento_COVID_19.pdf (Acceso 17 de marzo de 2020)
- Fredes, Sebastián, et al. utilización de filtros bacterianos/virales durante ventilación mecánica invasiva. Use of bacterial/viral filters during invasive mechanical ventilation. Revista argentina de terapia intensiva, 2013, vol. 30, n1.
- Ley 31/1995, de 8 de noviembre, de Prevención de Riesgos Laborales.
- Real Decreto 773/1997 de 30 de mayo, sobre disposiciones mínimas de seguridad relativas a la utilización por los trabajadores de equipos de protección individual.
- ECDC. Infection prevention and control for the care of patients with 2019-nCoV in healthcare settings. February 2020. Available from: https://www.ecdc.europa.eu/sites/default/files/documents/nove-coronavirus-infection-prevention-control-patients-healthcare-settings.pdf
- Nuevo coronavirus (COVID-19) - Enfermedades, vacunas y vigilancia epidemiológica - Gobierno Vasco - Euskadi.eus. http://www.euskadi.eus/nuevo-coronavirus-covid-19/. Accedido 18 de marzo de 2020.
- Ti, Lian Kah, et al. «What We Do When a COVID-19 Patient Needs an Operation: Operating Room Preparation and Guidance». Canadian Journal of Anesthesia/Journal Canadien d’anesthésie, marzo de 2020. Springer Link, doi:10.1007/s12630-020-01617-4. Accesible en: https://www.apsf.org/news-updates/perioperative-considerations-for-the-2019-novel-coronavirus-covid-19/ . Accedido el 16 de marzo de 2020
- Vasco, Eusko Jaurlaritza-Gobierno. DECRETO 76/2002, de 26 de marzo, por el que se regulan las condiciones para la gestión de los residuos sanitarios en la Comunidad Autónoma del País Vasco. 27 de julio de 2012. Disponible: https://www.legegunea.euskadi.eus//eli/espv/d/2002/03/26/76/dof/spa/html/x59-contfich/es/
- BOE.es - Documento consolidado BOE-A-2011-13046. Disponible en: https://www.boe.es/buscar/act.php?id=BOE-A-2011-13046. Accedido 17 de marzo de 2020.
- https://www.medrxiv.org/content/10.1101/2020.03.09.20033217v1.full.pdf
- https://www.journalofhospitalinfection.com/article/S0195-6701(20)30046-3/fulltext.
- González-Castro, A., et al. «Impacto de un nuevo modelo de Medicina Intensiva sobre la asistencia en un servicio de Medicina Intensiva». Medicina Intensiva, vol. 37, n. 1, enero de 2013, pp. 27-32. DOI.org (Crossref), doi: 10.1016/j.medin.2012.06.003.
- Clinical management of severe acute respiratory infection (SARI) when COVID-19 disease is suspected (version1.2) Disponible en: https://www.who.int/docs/default-source/coronaviruse/clinical-management-of-no
- William I. Wei W.I.; H. Tuen H.H, Ng R.W.M.; Lai Kun Lam. Safe Tracheostomy for Patients With Severe Acute Respiratory Syndrome. Laryngoscope, 113:1777–1779, 2003.
- Recomendaciones para el manejo de la vía aérea en pacientes infectados por el coronavirus. Sitio web. Disponible en: https://www.sedar.es/index.php/coronavirus
- Recomendaciones de la sociedad española de otorrinolaringología y cirugía de cabeza y cuello para la realización de traqueotomías en relación a pacientes infectados por coronavirus covid-19. Sitio Web. Disponible en: https://seorl.net/wp-content/uploads/2020/03/Traqueo-COVID19.pdf.pdf.pdf
- Cagnie B, Cools A, De Loose V, Cambier D, Danneels L. Differences in isometric neck muscle strength between healthy controls and women with chronic neck pain: the use of a reliable measurement. Arch Phys Med Rehabil. 2007; 88:1441-5
- Ylinen J. Physical exercises and functional rehabilitation for the management of chronic neck pain. Eura Medicophys. 2007; 43: 119-32
- Chiu T, Lam Tai-Hing, Hedley AJ. Randomized Controlled Trial on the Efficacy of exercise for patients with chronic neck pain. Spine. 2005;30;1: E1-E7
- Hides JA, Richardson CA, Jull GA. Multifidus muscle recovery is not automatic following resolution of acute first‐episode low back pain. Spine. 1996; 21:2763–9. 10.1097/00007632‐199612010‐00011
- ¡Vera-Garcia, F.J.; ¡Barbado, D.; ¡Flores-Parodi, B.; Alonso-Roque, J.I. y Elvira, J.L.L. (2013). Activación de los músculos del tronco en ejercicios de estabilización raquídea. Revista Internacional de Medicina y Ciencias de la Actividad Física y el Deporte, 4.
- Panjabi, M. (1992). The Stabilizing System of the Spine. Part I. Function, Dysfunction, Adaptation, and Enhancement. Journal of Spinal Disorders & Techniques, 5(4), 383-389.
- Entrenamiento de la extensión lumbar en pacientes con dolor crónico lumbar. MRI (Willernik et al 2013) (Danneels et al 2001)
- Richardson C, Hodges P, Hides J. Therapeutic exercise for lumbopelvic stabilization: a motor control approach for the treatment and prevention of low back pain. 2nd ed. London: Churchill Livingstone; 2004.
- Viel. E.y Esnault. M. Lumbalgias y cervicalgias de la posición sentada. Editorial Masson 2000.
- Takahashi I, Kikuchi SI, Sato K, Sato N. Mechanical load of the lumbar spine during forward bending motion of the trunk-A biomechanical stdy. Spine 2006; 31:18-23.
- Rodríguez García, P.L. La postura corporal: Intervención en Educación Física. En Casimiro, A., Delgado, M. y Águila, C. Actividad Física, educación y salud. Editorial Universidad de Almería. 2005b.
- Alter, M.J. Los estiramientos. Bases científicas y desarrollo de ejercicios. Barcelona: Paidotribo, 1990.
- Sharpe, G.; Liemohn, W.; Snodgrass, L. Exercise prescription and the low back-kinesiological factors. JOPERD, 1988; Nov-Dic: 74-77
- Rodríguez, P. L.; Moreno, J. A. Justificación de la continuidad en el trabajo de estiramiento muscular para la consecución de mejoras en los índices de movilidad articular. Apunts de Educación Física y Deportes, 1997a; 48: 54- 61.
- Ministerio de Sanidad. Gobierno de España. Documento técnico: Manejo en Atención Primaria del COVID-19 (versión 17 de marzo 2020). Accesible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov-China/documentos/Manejo_primaria.pdf
- Ministerio de Sanidad. Gobierno de España. Documento técnico: Manejo pediátrico en atención primaria del COVID-19. Versión del 23 de marzo de 2020. Accesible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov-China/documentos/Manejo_pediatria_ap.pdf
- Criterios de atención clínica y de derivación hospitalaria de pacientes diagnosticados como casos probables de infección por SARS-CoV-2. Sociedad Española de Medicina de Familia y Comunitaria (semFYC). Marzo 2020. Accesible en https://www.semfyc.es/wp-content/uploads/2020/03/Criterios-SARS-COV-2-20200320.pdf
- Procedimiento de atención al paciente con sospecha de infección por COVID-19, en el centro de salud. Versión 02–18/03/2020. Madrid: Gerencia Asistencial de AP. Consejería de Sanidad de Madrid; 2020.
- Ministerio de Sanidad. Gobierno de España. Documento técnico Prevención y control de la infección en el manejo de pacientes con COVID-19. Accesible en:https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov-China/documentos/Documento_Control_Infeccion.pdf
- Sociedad Española de Cuidados Paliativos (SECPAL). Recomendaciones para familiares para la despedida y el duelo ante la presencia del covid-19. Accesible en: http://www.secpal.com//Documentos/Blog/covid19%20duelo%20y%20despedia%20familiares%20documento%20final%20V2.pdf
- Sociedad Española de Cuidados Paliativos (SECPAL). Sugerencias para promover la resiliencia de un equipo sanitario que se enfrenta a situaciones de alto impacto emocional de forma continuada. Accesible en: http://www.secpal.com//Documentos/Blog/PROMOVER%20LA%20RESILIENCIA%20DE%20UN%20EQUIPO%20SANITARIO.%20Covid%2019.%20SECPAL.pdf
- Informe de la Comisión Central de Deontología en relación con la priorización de las decisiones sobre los enfermos en estado crítico en una catástrofe sanitaria. Organización Médica Colegial (OMC), Accesible en: https://www.cgcom.es/sites/default/files//u183/coronavirusn.p._comision_central_de_deontologia_en_relacion_a_la_priorizacion_de_las_decisiones_sobre_los_enfermos_23_03_20.pdf
- Comunicado del CGCOM sobre las Certificaciones de Defunción en general y en los casos con Covid-19. Organización Médica Colegial (OMC), Accesible en: https://www.cgcom.es/sites/default/files//u183/n.p._cerfificaciones_de_defuncion.28032020.pdf
- Sociedad Madrileña de Enfermería Familiar y Comunitaria. Guía de recursos en la comunidad. Accesible en: https://semap.org/wp-content/uploads/2018/03/GUIA-DE-RECURSOS-SEMAP-23-03-2018-1.pdf
- Ministerio de Sanidad. Gobierno de España.Documento técnico: Manejo domiciliario del COVID-19 (versión 17 de marzo 2020). Accesible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov-China/documentos/Manejo_domiciliario_de_COVID-19.pdf
- Ministerio de Sanidad. Gobierno de España. Procedimiento de actuación para los servicios de prevención de riesgos laborales frente a la exposición al SARS-CoV-2 (versión 26 de marzo de 2020). Accesible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov-China/documentos/PrevencionRRLL_COVID-19.pdf
- Ministerio de Sanidad, editor. Documento técnico Manejo clínico del COVID-19: tratamiento médico. 19 de marzo. Ministerio de Sanidad; 2020. 1–23 p.
- Landry MD, Graddipphys LG, Annie M, Moseman P, Lefler JP. Early Reflection on the Global Impact of COVID19, and Implications for Physiotherapy. Physiotherapy. 2020; in press (March, 20).
- Ministerio de Sanidad, editor. Manejo domiciliario del COVID-19. 17 de marzo. Ministerio de Sanidad; 2020. 1–9 p.
- Thomas P, Baldwin C, Bissett B, Boden I, Gosselink R, Granger CL, Hodgson C, Jones AYM, Kho ME, Moses R, Ntoumenopoulos G, Parry SM, Patman S, van der Lee L (2020): Physiotherapy management for COVID-19 in the acute hospital setting. Recommendations to guide clinical practice. Version 1.0, published 23 March 2020.
- Asociación Médica de Rehabilitación de China, Comité de Rehabilitación Respiratoria de la Asociación Médica de Rehabilitación de China, Grupo de Rehabilitación Cardiopulmonar de la Rama de Medicina Física y Rehabilitación de la Asociación Médica de China. Chinese Journal of Tuberculosis and Respiratory Diseases, 2020, 43 (2020-03-03). DOI:10.3760/cma.j.cn112147-20200228-00206. [Pre-publicado en línea]
- Manual SEPAR de Procedimientos nº 27. JD Martí y M Vendrell (Coords.). Técnicas manuales para el drenaje de secreciones bronquiales en el paciente adulto. Editorial Respira: Barcelona, 2013.
- Nelson ME, Rejeski WJ, Blair SN, et al. Physical activity and public health in older adults: recommendation from the American College of Sports Medicine and the American Heart Association. Med Sci Sports Exerc. 2007;39(8):1435-1445.
- Wilson RC, Jones PW. A comparison of the visual analogue scale and modified Borg scale for the measurement of dyspnoea during exercise. Clin Sci. 1989;76(3):277-282.
- Spruit MA, Singh SJ, Garvey C, et al. An official American thoracic society/European respiratory society statement: Key concepts and advances in pulmonary rehabilitation. Am J Respir Crit Care Med. 2013;188(8).
- Garvey C, Bayles MP, Hamm LF, et al. Pulmonary Rehabilitation Exercise Prescription in Chronic Obstructive Pulmonary Disease: Review of Selected Guidelines. J Cardiopulm Rehabil Prev. 2016; 36:75-83.
- Información científica. Enfermedad por coronavirus, COVID-19. Ministerio de Sanidad. Actualización, 17 de junio 2020.
- Estrategia de vacunación frente a COVID-19 en España. Consejo Interterritorial Sistema Nacional de Salud. España. 8 de febrero de 2022. https://www.sanidad.gob.es/profesionales/saludPublica/prevPromocion/vacunaciones/covid19/Actualizaciones_Estrategia_Vacunacion/docs/COVID-19_Actualizacion11_EstrategiaVacunacion.pdf
- Ficha técnica Comirnaty. Agencia Española del Medicamento y Productos Sanitarios. https://cima.aemps.es/cima/pdfs/p/1201528001/P_1201528001.pdf
- Ficha técnica SpikeVax. Agencia Española del Medicamento y Productos Sanitarios. https://cima.aemps.es/cima/pdfs/p/1201507001/P_1201507001.pdf
- Ficha técnica Vaxzevria. Agencia Española del Medicamento y Productos Sanitarios. https://cima.aemps.es/cima/pdfs/p/1211529001/P_1211529001.pdf
- Ficha técnica Janssen. Agencia Española del Medicamento y Productos Sanitarios. https://cima.aemps.es/cima/pdfs/p/1201525001/P_1201525001.pdf
- Ficha técnica Janssen. Agencia Española del Medicamento y Productos Sanitarios. https://cima.aemps.es/cima/pdfs/ft/1201525001/FT_1201525001.pdf
- Vacunas contra el COVID-19. CDC.https://espanol.cdc.gov/coronavirus/2019-ncov/vaccines/index.html
- CDC. «Coronavirus Disease 2019 (COVID-19)». Centers for Disease Control and Prevention, 11 de febrero de 2020, https://www.cdc.gov/coronavirus/2019-ncov/infection-control/control-recommendations.html
- Procedimiento de actuación frentes a casos de infección por el nuevo coronavirus (SARS- CoV-2). Ministerio de Sanidad. Actualizado a 15 de marzo de 2020. Disponible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov- China/documentos/Procedimiento_COVID_19.pdf (Acceso 17 de marzo de 2020)
- Fredes, Sebastián, et al. utilización de filtros bacterianos/virales durante ventilación mecánica invasiva. Use of bacterial/viral filters during invasive mechanical ventilation. Revista argentina de terapia intensiva, 2013, vol. 30, n1.
- CDC. «Coronavirus Disease 2019 (COVID-19)». Centers for Disease Control and Prevention, 11 de febrero de 2020, https://www.cdc.gov/coronavirus/2019-ncov/infection-control/control-recommendations.html
- Procedimiento de actuación frentes a casos de infección por el nuevo coronavirus (SARS- CoV-2). Ministerio de Sanidad. Actualizado a 15 de marzo de 2020. Disponible en: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov- China/documentos/Procedimiento_COVID_19.pdf (Acceso 17 de marzo de 2020)
- Fredes, Sebastián, et al. utilización de filtros bacterianos/virales durante ventilación mecánica invasiva. Use of bacterial/viral filters during invasive mechanical ventilation. Revista argentina de terapia intensiva, 2013, vol. 30, n1.
- Ley 31/1995, de 8 de noviembre, de Prevención de Riesgos Laborales.
- Real Decreto 773/1997 de 30 de mayo, sobre disposiciones mínimas de seguridad relativas a la utilización por los trabajadores de equipos de protección individual.
- ECDC. Infection prevention and control for the care of patients with 2019-nCoV in healthcare settings. February 2020. Available from: https://www.ecdc.europa.eu/sites/default/files/documents/nove-coronavirus-infection-prevention-control-patients-healthcare-settings.pdf
- Nuevo coronavirus (COVID-19) - Enfermedades, vacunas y vigilancia epidemiológica - Gobierno Vasco - Euskadi.eus. http://www.euskadi.eus/nuevo-coronavirus-covid-19/. Accedido 18 de marzo de 2020.
- Ti, Lian Kah, et al. «What We Do When a COVID-19 Patient Needs an Operation: Operating Room Preparation and Guidance». Canadian Journal of Anesthesia/Journal Canadien d’anesthésie, marzo de 2020. Springer Link, doi:10.1007/s12630-020-01617-4. Accesible en: https://www.apsf.org/news-updates/perioperative-considerations-for-the-2019-novel-coronavirus-covid-19/ . Accedido el 16 de Marzo de 2020
- Vasco, Eusko Jaurlaritza-Gobierno. DECRETO 76/2002, de 26 de marzo, por el que se regulan las condiciones para la gestión de los residuos sanitarios en la Comunidad Autónoma del País Vasco. 27 de julio de 2012. Disponible: https://www.legegunea.euskadi.eus//eli/espv/d/2002/03/26/76/dof/spa/html/x59-contfich/es/
- BOE.es - Documento consolidado BOE-A-2011-13046. Disponible en: https://www.boe.es/buscar/act.php?id=BOE-A-2011-13046. Accedido 17 de marzo de 2020.
- https://www.medrxiv.org/content/10.1101/2020.03.09.20033217v1.full.pdf
- https://www.journalofhospitalinfection.com/article/S0195-6701(20)30046-3/fulltext.
- González-Castro, A., et al. «Impacto de un nuevo modelo de Medicina Intensiva sobre la asistencia en un servicio de Medicina Intensiva». Medicina Intensiva, vol. 37, n. 1, enero de 2013, pp. 27-32. DOI.org (Crossref), dio: 10.1016/j.medin.2012.06.003.
- Clinical management of severe acute respiratory infection (SARI) when COVID-19 disease is suspected (version1.2) Disponible en: https://www.who.int/docs/default-source/coronaviruse/clinical-management-of-no
