1. LIMPIEZA
La presencia de restos supone una obstrucción mecánica para el crecimiento de tejido de granulación y es una barrera para la penetración de los tratamientos tópicos, además, es un sitio ideal para la proliferación de microorganismos. Por este motivo se recomienda:
- Mantener la asepsia durante todo el proceso de cura.
- Antes y después de la cura de cada úlcera, hacer lavado de manos antiséptico con agua y jabón de clorhexidina o con solución de base alcohólica.
- Usar suero fisiológico para limpiar las heridas como norma general. También se puede utilizar agua destilada o agua potable del grifo.
- No usar antisépticos cutáneos de manera rutinaria. No limpiar las heridas con productos limpiadores o agentes antisépticos como, por ejemplo, povidona yodada, yodó foros, soluciones de hipoclorito sódico, peróxido de hidrogeno y ácido acético. Son citotóxicos y destruyen el tejido sano. El uso continuo de povidona yodada puede retrasar la cicatrización, provocar dermatitis de contacto y alteraciones sistémicas debidas a la absorción de yodo. No usar agua oxigenada, es bacteriostática y se degrada fácilmente con la luz y el calor.
- Limpiar la úlcera haciendo presión suficiente con la irrigación.
- Las presiones efectivas oscilan entre 1 y 4 kg/cm2 ( jeringa de 20 ml y una aguja de 0,9 × 25 mm) eliminan las escaras, bacterias y otros restos sin dañar los tejidos. Aunque según PREVID 2019, no hay evidencia suficiente para estas cifras concretas.
- La limpieza del material no viable mediante irrigación es considerada por algunos autores un tipo de desbridamiento por irrigación con líquido.
- Limpiar la lesión inicialmente y en cada cambio de apósito.
- NO usar materiales rugosos (como gasas o esponjas). Provocan daños en el lecho de la úlcera, que incrementan el riesgo de infección e interfieren en la curación.
- Secar únicamente la piel perilesional y dejar húmedo el lecho para evitar daños por fricción en el lecho.
- Mantener limpios y secos los bordes de la herida y húmedo el lecho de la úlcera.
- En los humanos, las larvas pueden infestar tejidos necróticos o vivos e invadir heridas abiertas y ulceraciones en la piel, lo cual se denomina miasis cutánea. Inicialmente, debe eliminarse la larva presionando o extrayéndola directamente. Para facilitar la extracción, se puede ocluir la entrada de la lesión con un agente impermeable (vaselina, por ejemplo) para asfixiar a la larva, lo cual permite extraerla más fácilmente al no ser capaz de sujetarse al tejido.
- Considerar la utilización de antisépticos exclusivamente en aquellos casos en los que se requiera controlar la carga bacteriana, por ejemplo, cuando se realiza una técnica diagnostica invasiva, una toma de muestras para cultivo, en las heridas sometidas a desbridamiento cortante o en pacientes de especial riesgo. Existen soluciones limpiadoras y descontaminantes como la solución de polihexanida 0,1 % y undecilenamidopropil betaína 0,1 %. La polihexanida es un antimicrobiano de amplio espectro, del grupo de las biguanidas, y las betaínas son tensoactivos, formulados bajo el nombre comercial de Prontosan®.
- De forma opcional, podremos utilizar esta solución para limpiar, rehidratar y descontaminar las UPP que presentan riesgo de infección, ya que contribuye a eliminar las bacterias, los residuos y a eliminar los biofilm, y es efectiva frente a un amplio espectro de microorganismos, incluidos SARM (Staphylococcus aureus resistente a la meticilina). Realizar en cada cura la eliminación previa de detritus con suero fisiológico y luego exponer la herida al contacto íntimo durante al menos 1 min, impregnando una gasa o compresa (fomento) y, en caso de cavidades profundas, instilar el producto.
2. DESBRIDAMIENTO
Desbridamiento es el conjunto de mecanismos (fisiológicos o externos) dirigidos a la retirada de todos los tejidos y materiales no viables presentes en el lecho de la herida. El objetivo es retirar todo el tejido no viable del lecho de la herida: necróticos, exudados, colecciones serosas o purulentas.
El tejido no viable o desvitalizado es tejido necrótico que aparece a consecuencia de la falta de aporte sanguíneo y la muerte celular, y es habitual en las UPP. En función de su apariencia, podemos distinguir entre tejido necrótico o escara, que está compuesto por proteínas tales como colágeno, fibrina y elastina, entre otras, además de diversos tipos de células y cuerpos bacterianos que constituyen una costra dura y deshidratada, muchas veces de color negro, café, e incluso, grisácea, y tejido esfacelado que tiene una composición similar al tejido necrótico, pero con mayor cantidad de fibrina y humedad, que conforma una capa viscosa, de color amarillo o blanquecino, difícil de aprehender por su consistencia blanda. Eliminarlo favorece la cicatrización y tiene múltiples beneficios:
- Elimina el sustrato que permite el crecimiento de microorganismos que favorecen la infección.
- Alivia la carga metabólica en la lesión y el estrés psicológico en el paciente.
- Facilita la curación acelerando las fases proliferativas y de remodelado tisular.
- Mejora la restauración estructural y funcional de la piel.
- Desenmascara posibles acúmulos de exudados o abscesos.
- Permite la evaluación de la profundidad de la úlcera.
- Detiene la pérdida de proteínas por medio del drenaje.
- Controla el olor de la herida.
Los métodos de desbridamiento son compatibles entre sí, y se recomienda la combinación de varios de ellos para hacer más eficaz y rápido el proceso. De hecho, suelen coexistir distintas etapas del proceso de curación necrosis dentro de una misma herida crónica. Debe elegirse un método de desbridamiento adecuado a la condición de lesión, a la condición individual y a los objetivos de la atención, valorando la situación general de la persona, las posibilidades de curación del proceso, las expectativas de vida y los problemas y beneficios para ella. Debe tenerse especial consideración en personas en situación terminal, en las que la prioridad será el bienestar y la ausencia de dolor. Se valorarán las características de la lesión (tipo de tejido, profundidad, localización, presencia de dolor y signos de infección).
Los tipos de desbridamiento son el quirúrgico, el cortante, el enzimático, el autolítico, el osmótico, el larval y el mecánico.
- Desbridamiento quirúrgico: es la retirada completa del tejido necrótico y desvitalizado. Normalmente se trata de resecciones amplias que implican retirar tejido necrótico y una parte del tejido sano, lo cual puede provocar sangrado. Generalmente lo hace un cirujano en una sola sesión en un quirófano o en una sala quirúrgica bajo alguna técnica anestésica o de sedación. Aunque es poco selectivo, es el sistema más rápido para retirar los tejidos no viables, lo cual puede mejorar inmediatamente el aporte sanguíneo de la zona. Indicación: escaras gruesas muy adheridas, tejido desvitalizado de lesiones extensas, profundas y muy exudativas, de localizaciones especiales y con signos de celulitis o sepsis. Se trata de una técnica cruenta, poco selectiva, que en todos los casos requerirá anestésicos y analgésicos. Requiere conocimientos, habilidades, destreza y consentimiento informado del paciente. Tiene un coste alto.
- Desbridamiento cortante: es el que realiza la enfermera a pie de cama retirando de forma selectiva el tejido desvitalizado en diferentes sesiones hasta el nivel de tejido viable. Está indicado en los casos de tejido necrótico, desvitalizado o en zonas hiperqueratósicas, seco o con exudado abundante, con sospecha de alta carga bacteriana o con signos clínicos de infección o celulitis. Técnicas de desbridamiento cortante:
- Técnica cover: comenzar por los bordes del tejido necrótico para visualizar las estructuras anatómicas subyacentes y continuar separando y despegando toda la placa con el bisturí o con tijeras. Toda la placa se va retirando en forma de tapa o cubierta. Es útil para zonas necróticas que se despegan fácilmente del lecho al que están adheridas.
- Técnica slice: más usada. Se comienza desde el centro o del lugar donde el tejido necrótico está menos adherido al lecho. Suele hacerse en varias sesiones y el tejido se va eliminando por capas.
- Técnica square: cortes en forma de rejilla en la placa necrótica para aplicar posteriormente métodos enzimáticos o autolíticos. Requiere varias sesiones.
- Para llevar a cabo el desbridamiento cortante deben seguirse estos pasos:
- Lavado de manos antiséptico y guantes estériles.
- Limpiar la lesión con suero fisiológico y desinfectar con antiséptico antes y después de la técnica.
- Desbridar por planos y en diferentes sesiones hasta conseguir la limpieza adecuada de la úlcera.
- Evitar el desbridamiento cortante en pacientes con coagulopatías o con tratamiento anticoagulante.
- En las úlceras de talón con escaras secas solamente debe valorarse su desbridamiento de manera muy excepcional y si presentan colección líquida por debajo de la placa (fluctuación o exudado). Los talones es la única excepción a la norma de que toda escara debe ser desbridada, porque es una zona de alto riesgo de osteomielitis, debido a la cercanía del hueso calcáneo y la cubierta escarificada actúa como capa protectora natural.
- Si la úlcera es extensa y presenta una infección que afecta a tejidos profundos o a huesos, puede ser necesario hacer una resección amplia que incluya tejido sano. En este caso, debe hacer el desbridamiento en un quirófano con la ayuda de anestesia.
- Desbridamiento enzimático: aplicar en la herida una pomada de enzimas exógenas (colagenasa, estreptoquinasa, papaína urea, etc.), que funcionan de forma sinérgica con las enzimas endógenas degradando la fibrina, el colágeno desnaturalizado y la elastina. Se puede combinar con otro tipo de desbridamiento. La pomada más usada en España es la colagenasa (no aconsejada en pediatría), que favorece el crecimiento del tejido de granulación. Sin embargo, puede provocar maceración y excoriación de la piel periulceral; por ello, es necesario proteger la piel con una película de barrera (pasta de zinc, película cutánea, silicona u otra). Deben hacerse las curas como mínimo cada 24 horas. Es imprescindible garantizar el nivel de humedad en el lecho de la úlcera, para potenciar la acción de la colagenasa. Si el lecho de la úlcera está seco, debe humedecerse con suero o hidrogel. La colagenasa se neutraliza con soluciones jabonosas, metales pesados (apósitos de plata) y antisépticos, luego NO PUEDEN aplicarse a la vez.
- Desbridamiento autolítico: menos traumático, más selectivo y lento. Es el que ocurre de manera natural en todas las heridas. Los fagocitos del lecho de la herida, junto con los macrófagos y las enzimas proteolíticas, son los encargados de licuar y separar del tejido sano del tejido necrótico y la escara. Se potencian con la cura húmeda mediante el uso de productos como el hidrogel, hidrocoloides o hidrocelulares.
- Desbridamiento osmótico: intercambio mediante fluidos de distintas densidades, soluciones hiperosmolares o apósitos de poliacrilato activados con soluciones hiperosmolares.
- Terapia larval: larvas estériles de mosca Lucilia sericata (mosca verde botella) criadas expresamente en el laboratorio. Estas larvas producen potentes enzimas que permiten licuar el tejido desvitalizado para posteriormente ingerirlo y eliminarlo, respetando el tejido no dañado.
- Desbridamiento mecánico: se trata de técnicas que ya no se recomiendan porque son traumáticas, no selectivas y actúan sobre los tejidos de la herida por medio de la abrasión: apósitos de húmedo a seco, irrigación continua a presión, baño de remolino y frotamiento del lecho ulceral.
Para decidir el tipo de desbridamiento hay que evaluar:
- La necesidad de desbridar.
- La cantidad de tejido necrótico.
- La categoría, el tamaño y la extensión de la herida.
- La tolerancia del paciente. Las comorbilidades.
- Usar un apósito apropiado en el desbridamiento autolítico.
- Considerar el desbridamiento cortante si el autolítico se alarga en el tiempo o no es eficaz.
3. TRATAMIENTO DE LAS FLICTENAS
El tratamiento de las flictenas es controvertido, ya que su evolución, como en todo tratamiento de heridas o úlceras, depende del estado basal del paciente, de su capacidad previsible de curación, de riesgos asociados, de la causa de la lesión… No es igual una persona joven que acude por una flictena por una quemadura, con gran capacidad de curación y cicatrización sin infecciones, que una persona con flictenas por insuficiencia venosa, daño microcirculatorio o por inmovilización con malnutrición, sendas con mal pronóstico de curación y para quienes regenerar todo el epitelio implica un gran esfuerzo.
En estos últimos casos, se intentará mantener ese epitelio, respetar las vesículas si son pequeñas o aspirar asépticamente su contenido con jeringa y aguja si son de grandes dimensiones, dejar la epidermis sobre la lesión y colocar un apósito de espuma de poliuretano que presione ligeramente el epitelio sobre la capa inferior, intentando que vuelva a adherirse o, al menos, que sirva de protección al tejido que se está regenerando. En caso de mala evolución, debe retirarse el epitelio mediante desbridamiento.
4. CONTROL DE LA INFLAMACIÓN Y DE LA INFECCIÓN (TIME)
La infección es el resultado de las interacciones dinámicas que ocurren entre un huésped, un patógeno potencial y el entorno.
La presencia de bacterias en una herida puede implicar:
- Contaminación: las bacterias no aumentan de número ni causan problemas clínicos.
- Colonización: las bacterias se multiplican, pero no dañan los tejidos de la herida.
- Infección: las bacterias se multiplican, la cicatrización se interrumpe y los tejidos de la herida se dañan. La infección normalmente se manifiesta con los signos y los síntomas clásicos de la inflamación (dolor, calor, tumefacción, rubor); sin embargo, en las heridas crónicas las bacterias pueden causar retraso o interrupción de la cicatrización sin presentar otros indicadores de inflamación más obvios. Algunos expertos denominan esta infección colonización crítica.
Las medidas para prevenir y abordar una infección bacteriana son las siguientes:
- Si un paciente tiene varias úlceras, cambiar de guantes para curar cada una de ellas, en primer lugar la menos contaminada.
- Aislar y retirar los apósitos sucios, las sustancias corporales y el material contaminado de cada paciente, a fin de evitar contaminaciones cruzadas.
- Usar correctamente los productos de la cura (soluciones de limpieza, antisépticos y pomadas) y desechar los sobrantes si no se puede asegurar que queden sellados correctamente. El uso incorrecto aumenta el riesgo.
- Si es posible, usar soluciones y tratamientos en monodosis.
- Zona de trabajo limpia y libre de residuos.
- Hacer correctamente la limpieza y el desbridamiento a fin de minimizar el riesgo de infección. Todas las UPP están colonizadas por bacterias.
- Usar material estéril para desbridar.
- Proteger las UPP de fuentes exógenas de contaminación (heces, por ejemplo).
- Si hay signos de infección, intensificar limpieza y desbridamiento y hacer cultivo por aspiración percutánea.
- Sobre el uso de los antimicrobianos tópicos (apósitos de plata o yodo), la experiencia clínica del GNAUPP y nuevos estudios avalan su uso en casos de colonización crítica e infección. Debe hacerse un seguimiento estricto de la evolución de la lesión y, por norma general, no deben usarse más de 15 días seguidos
- Antibióticos sistémicos:
- Si hay evidencia clínica de sepsis sistémica, celulitis importante u osteomielitis.
- No ofrecer antibióticos sistémicos a adultos sin evidencia clínica de infección, aunque haya cultivos de herida positivos.
- Antibiótico sistémico que sea eficaz contra las cepas locales de infección.
- En pacientes pediátricos, considerar usar antibióticos sistémicos cuando haya signos locales o sistémicos de infección.
•Antimicrobianos tópicos y antisépticos:
•No usar rutinariamente antisépticos tópicos o antimicrobianos para tratar UPP.
•En pacientes pediátricos:
- Valorar apósitos antimicrobianos tópicos para tratar las UPP cuando esté indicado clínicamente (celulitis…).
- No usar apósitos de yodo.
• Control del exudado (TIME). El exudado ayuda en la cicatrización porque:
- Evita que se seque el lecho de la herida.
- Ayuda en la migración de las células reparadoras de tejidos.
- Aporta nutrientes esenciales para el metabolismo celular.
- Permite la difusión de factores inmunitarios y de crecimiento.
- Ayuda a separar el tejido desvitalizado o lesionado (autolisis).
Sin embargo, el exudado puede convertirse en un problema si la cantidad producida y/o su composición retrasan o impiden la cicatrización de la herida. El objetivo de controlar el exudado es conseguir un lecho de la herida húmedo, pero no macerado. De ahí la importancia de aplicar el apósito adecuado a la cantidad de exudado de la herida.
Para aumentar la humedad de la lesión:
- Usar apósitos que conservan la humedad como siliconas o aportar humedad mediante hidrogeles.
- Reducir la frecuencia del cambio del apósito. Para reducir la humedad:
- Usar apósitos con mayor capacidad de control de los líquidos y absorbentes (alginatos, hidrofibras de hidrocoloides…).
- Agregar un apósito secundario de mayor absorción.
- Hacer las curas con mayor frecuencia.
- Estimulación de los bordes epiteliales (TIME)
Si el borde epidérmico no consigue migrar a través del lecho de la herida, la cicatrización no progresará. Es necesario mantener en buenas condiciones la piel perilesional evitando las posibles barreras que impidan el crecimiento del epitelio en el lecho de la úlcera, como pueden ser maceraciones, excoriaciones, exudados secos, etc.
En este momento de la cicatrización también están indicados los apósitos bioactivos, que aportan elementos al lecho como colágeno, moduladores y/o reguladores de proteasas.
Indicaciones sobre elección y requisitos de los apósitos:
- Elección de un apósito: no hay evidencias científicas suficientes para decidir qué apósitos son más efectivos; sin embargo, se recomienda usar apósitos que creen un ambiente húmedo según la disponibilidad de recursos, la categoría y la morfología de la úlcera y si presenta infección o necrosis.
-Usar apósitos basados en el concepto de cura húmeda conlleva una marcada disminución del dolor, tanto mientras están como al retirarlos.
-No usar gasas para tratar las UPP.
-Decidir con el paciente o el cuidador qué tipo de apósito se va a usar dependiendo de la tolerancia al dolor, el olor, la localización de la úlcera, la cantidad de exudado y la frecuencia de cambio del apósito, así como la capacidad para la realización de algunas curas por parte del cuidador.
5. TIPOS DE APÓSITOS
- Apósitos no adherentes: previenen la adherencia al lecho de la herida y permiten el drenaje libre del exudado. Se aplican directamente sobre la superficie de la lesión, lo cual evita que los apósitos secundarios se adhieran al lecho. Están indicados para las heridas superficiales o las que presentan una exudación ligera.
- Hidrogeles: aportan humedad al lecho de la úlcera y ayudan a mantenerla, rehidratan el tejido necrótico y las costras secas, calman y reducen el dolor y tienen acción desbridante y epitelizante. Aplicados juntamente con una pomada enzimática (colagenasa), potencian su acción.
- Alginatos: absorben el exudado y tienen acción hemostática, desbridante y cicatrizante (al intercambiar iones Ca2+ por NA+). En contacto con el exudado de la herida, la estructura física del apósito cambia y se forma un gel que mantiene el ambiente húmedo y favorece la curación.
- Hidrocoloides:
-Apósitos de hidrocoloide: crean un medio húmedo que favorece la migración celular, disminuyen el dolor y absorben el exudado (cuando es moderado) y los restos de necrosis, por lo que adquieren un color y olor característicos. El medio húmedo que forman es ligeramente ácido y/o bacteriostático.
-Hidrofibras de hidrocoloide: absorben el exudado, tienen acción hemostática, desbridante y cicatrizante y se transforman en un gel sólido cuando entran en contacto con el exudado, lo cual facilita su retirada. Además, calman y reducen el dolor.
- Poliuretanos:
-Láminas/películas de poliuretano: láminas transparentes, semipermeables y autoadhesivas que crean una película protectora, que aísla la herida del medio externo (barrera bacteriana), y un ambiente húmedo, que estimula la regeneración tisular. No tienen capacidad para absorber el exudado.
-Apósitos de espuma (foam) de poliuretano / poliméricas: derivados del poliuretano, asociados a una estructura hidrofílica con variabilidad en el poro y de distintas densidades, que los hacen absorbentes en mayor o menor medida. Pueden ser con o sin borde adhesivo, con silicona, con hidrofibra de hidrocoloide y con hidrogel.
- Apósitos antimicrobianos: contienen agentes antimicrobianos (plata o yodo). Se presentan en diferentes combinaciones y concentraciones.
- Apósitos desbridantes:
-Apósitos desbridantes osmóticos: apósitos de poliacrilato, que se activa por medio de una solución hiperosmolar de Ringer. Limpian la herida, absorben toxinas y bacterias, aportan humedad y solución salina isotónica y tienen acción desbridante osmótica, lo cual ablanda la placa necrótica. Inhiben la actividad de las metaloproteasas, por lo que reactivan la cicatrización.
-Apósitos desbridantes de fibras hidro detersivas: polímeros de poliacrilato con un núcleo acrílico. Las fibras hidro detersivas se gelifican en contacto con el exudado, por lo que absorben y retienen en su estructura los residuos fibrinosos de la lesión.
- Apósitos de carbón activado: actúan como un filtro, absorbiendo y neutralizando el olor. Los apósitos de carbón activado se asocian a otros productos (alginato, hidrocoloide, hidrofibras de hidrocoloides, etc.).
- Apósitos bioactivos: aportan elementos que actúan en el lecho de la úlcera y que, por tanto, tienen capacidad de incidir activamente en el proceso de cicatrización (por ej., apósitos de ácido hialurónico, de colágeno, con carga iónica y moduladores y/o reguladores de proteasas).
Requisitos de un apósito eficaz Requisitos mínimos:
- Ser biocompatible y antialérgeno.
- Proteger la herida de agresiones externas (físicas, químicas y bacterianas).
- Mantener continuamente húmedo el lecho de la úlcera y seca la piel circundante.
- Controlar los exudados sin que se deseque el lecho de la úlcera.
- Eliminar el tejido necrótico absorbiéndolo.
- Dejar una cantidad mínima de residuos en la lesión.
- Garantizar una adherencia segura, que no lesione la piel circundante al desprenderlo, que no se desprenda y que evite las fugas.
- Ser adaptable a localizaciones difíciles (formas anatómicas).
- Ser fácil de aplicar y retirar.
Requisitos de calidad y confort:
- Capacidad de reducir la presión y la fricción
- Retirada indolora
- Compatible con el uso de productos tópicos
- Buena relación entre el coste y el beneficio
6. ÚLCERAS EN CUIDADOS PALIATIVOS
En los casos de pacientes con alguna enfermedad terminal el objetivo es mantener su confort siguiendo las pautas siguientes:
- Controlar el dolor de la lesión.
- Mantener las heridas limpias y protegidas para evitar que se desarrollen infecciones.
- Evitar técnicas agresivas.
- Apoyar a cuidadores y familiares no culpabilizándolos de la aparición de las lesiones.
- Usar apósitos de carbón activado o gel de metronidazol en las úlceras con mal olor. Si es necesario, se puede mezclar el gel de morfina con el de metronidazol.
- Durante la situación de últimos días, valorar reducir la frecuencia de los cambios posturales.
Tabla 10
Apósito según la categoría de la úlcera
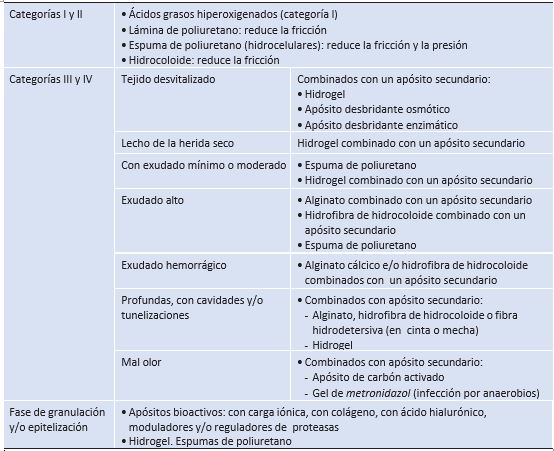
Fuente: https://gneaupp.info/wp-content/uploads/2018/05/guiaXbaleares.pdf
7. CUIDADOS DE LA PIEL
7.1 Valoración y vigilancia de la piel
El objetivo es mantener la integridad. En personas con riesgo, se ha de valorar en el primer contacto y a diario, pudiendo hacerse coincidir la inspección con el aseo diario.
Se debe hacer mayor hincapié en las zonas siguientes:
- Prominencias óseas: (sacro, talones, trocánteres, maléolos…).
- Zonas con humedad constante: por incontinencia (área genital o perianal), por transpiración (pliegues cutáneos), por secreciones (zonas periestomales…).
- Zonas sometidas a fuerzas tangenciales: profundas (cizalla) en pacientes sentados, o superficiales (roce-fricción) en pacientes que necesitan ser movilizados.
- Zonas con dispositivos clínicos: generan puntos de presión susceptibles de lesión (gafas nasales, sondas vesicales, sondas nasogástricas, catéteres de acceso vascular, sujeciones mecánicas…).
- Zonas con lesiones anteriores o con alteraciones de la piel: la piel que ya presenta alguna alteración es más propensa a desarrollar nuevas lesiones (sequedad, excoriaciones, eritema, maceración, fragilidad, piel de cebolla…).
7.2 Medidas preventivas
- Control de los factores etiológicos: presión, cizalla, roce y fricción mediante 4 elementos imprescindibles:
- Movilización
- Cambios posturales
- Superficies especiales para el manejo de la presión (SEMP)
- Protección local
La eficiencia de estos elementos como herramienta preventiva se alcanza si se emplean JUNTOS.
1.1. Movilización: fomentar y mejorar la movilidad y la actividad de la persona, marcando los objetivos siempre en función de su estado.
- Los ejercicios de movilización serán pasivos, implicando a la familia en su realización siempre que se pueda, en aquellas persona con limitaciones para la movilización independiente.
- Aprovechar las posibilidades que presente el paciente. Invitarle a que redistribuya su peso y los puntos de presión (si está sentado, cada 15 min). Estimular la actividad del paciente ayudándole a participar en las actividades de la vida diaria (AVD), y animar a la deambulación proporcionando dispositivos de ayuda si precisase (andador, bastón) y fijando los dispositivos clínicos (sondas, drenajes…) de modo que no dificulten los movimientos.
1.2 Cambios posturales: el objetivo es reducir tanto el tiempo como la cantidad de presión a la que están expuestas las zonas más susceptibles de desarrollar lesiones. Tan perjudicial es mantener presiones elevadas poco tiempo como mantener presiones bajas durante mucho tiempo. Se realizan en aquellas personas que no tienen la capacidad para cambiar de posición por sí solas. Aunque tradicionalmente se ha recomendado realizar los cambios posturales siguiendo una rotación programada cada 2-3 horas, consiguiendo una disminución de la incidencia de UPP cuando se llevan a cabo de forma estandarizada, a la hora de establecer una frecuencia se ha de considerar lo siguiente:
- El estado del individuo: el grado de actividad y movilidad, el estado de salud, la tolerancia de los tejidos, la tolerancia del paciente a los reposicionamientos y la efectividad de la medida.
- La SEMP empleada: las características de redistribución de la presión de la superficie de apoyo es un determinante en la frecuencia de los cambios posturales; dicha frecuencia tiene que ser mayor sobre un colchón convencional que no redistribuye la presión que sobre una SEMP que redistribuya o alivie la presión.
Factores que hay que tener en cuenta para llevar a cabo los cambios posturales:
- El individuo ha de mantener una postura cómoda, que preserve su dignidad y su capacidad funcional, así como el alineamiento corporal y la distribución del peso y el equilibrio de la persona.
- Si el individuo está en posición de sedestación:
- Se colocará de forma que se facilite realizar todas las actividades que pueda.
-Las movilizaciones se efectuarán al menos cada hora si el individuo no puede movilizarse por sí mismo (al disminuir la superficie de apoyo aumenta la presión y por tanto el riesgo de lesión).
-Si el paciente puede recolocarse por sí mismo, animarle a que lo haga cada 15 min.
-Colocar reposapiés si los pies no alcanzan el suelo.
-No se usarán flotador ni rodete (no reparte la presión, sino que la concentra en la zona del cuerpo en la que apoya el rodete, produce un efecto compresor, edema y congestión venosa, lo que favorece la aparición de UPP).
- Se recomienda realizar una rotación entre decúbito lateral derecho (DLD), decúbito supino (DS) y decúbito lateral izquierdo (DLI), utilizando como posición de DS la semi-Fowler de 30º.
- Evitar situar al individuo directamente sobre los dispositivos clínicos (drenajes, sondas, catéteres…).
- Evitar posicionar al individuo sobre prominencias óseas que ya presenten eritemas no blanqueantes (UPP categoría I), así como el contacto directo de prominencias óseas entre sí. Colocar almohadas o acolchado transpirable entre prominencias óseas como rodillas o tobillos al colocar al paciente en decúbito lateral.
- Para reducir las fuerzas de cizalla y de fricción debe tenerse en cuenta lo siguiente:
-Movilizar al paciente con entremetida o travesera.
-Evitar movilizaciones mediante arrastre: elevar al individuo empleando dispositivos auxiliares para los desplazamientos si se precisa.
-Elevar la cabecera de la cama como máximo 30º; en los decúbitos laterales tampoco debe sobrepasarse esta elevación (para evitar la sobrepresión en los trocánteres).
- Si el paciente debe estar sentado en la cama, evitar la posición de hombros caídos y el deslizamiento.
- En sedestación, colocar reposapiés si los pies no alcanzan el suelo, para evitar deslizamiento.
- Recurrir al uso de cojines, almohadas, cuñas… para conseguir y garantizar el posicionamiento de la persona y el alivio de la presión.
- Implicar a los cuidadores en los cambios posturales, educándolos previamente sobre la importancia y la forma correcta de hacerlos.
- Determinar la frecuencia de los cambios y registrar tanto esta como las posiciones adoptadas.
1.3 Protección local: la protección local de estas zonas de riesgo puede abordarse mediante el uso de apósitos con capacidad para reducir la presión, como los de espuma de poliuretano. El uso de estos apósitos es eficaz tanto empleados solos como combinados con otros productos tales como siliconas o ácidos grasos hiperoxigenados (AGHO).
Las características de los apósitos con capacidad de manejo de la presión son las siguientes: deben permitir la inspección diaria de la zona, ser compatibles con otras medidas de cuidado local y no dañar la piel al retirarlos.
- Especial atención merecen los talones: la evidencia científica indica que su protección es más costo efectiva con apósitos de espuma de poliuretano que con vendaje almohadillado, o textiles tipo borreguito, cuya eficacia no está comprobada.
- Cuando se dejen los talones flotantes, se ha de evitar el pie equino empleando una almohada u otro dispositivo que nos permita mantener el pie en ángulo recto con la pierna, evitando su caída.
- Los apósitos hidrocoloides y las películas de poliuretano protegen frente a la fricción, pero no ante la presión.
- Los AGHO se aplicarán sobre las prominencias óseas sin masajear.
- Inspeccionar la piel en busca de señales de advertencia de que se está desarrollando una UPP (enrojecimiento, edema, induración, dolor…) y valorar la presencia de humedad excesiva, al menos una vez al día.

BIBLIOGRAFÍA
- Consenso profesional en limpieza y descontaminación de heridas [Internet]. BBRAUN Medical S. A. [citado 21 de abril de 2021]. Recuperado a partir de: https://www.ulceras.net/empresas/novedades/2Documento%20Consenso%20Profe- sional.pdf
- Giménez Franco A, Ibáñez Tomás E, Bruna Marín MM, Latorre Izquierdo AM, Lafuente Tejero S, Navarro García MM. Úlceras vasculares: diagnóstico diferencial y cuidados de enfermería. Revista Sanitaria de Investigación [Internet]. 2020 [citado 21 de abril 2021]. Recuperado a partir de: https://www.revista- sanitariadeinvestigacion.com/ulceras-vasculares-diagnosti-co-diferencial-y-cuidados-de-enfermeria/
- Índice tobillo/brazo para el diagnóstico de la enfermedad arterial periférica del miembro inferior. Cochrane [Internet]. [citado 21 de abril de 2021]. Recuperado a partir de: https://www.cochrane.org/es/CD010680/PVD_indice-tobillobra-zo-para-el-diagnostico-de-la-enfermedad-arterial-periferi- ca-del-miembro-inferior
- Lahoz C, Mostaza JM. Índice tobillo-brazo: una herramienta útil en la estratificación del riesgo cardiovascular. Revista Española de Cardiología [Internet]. 2006; 77(5):647-649 [citado 21 de abril de 2021]. Recuperado a partir de: https://www. revespcardiol.org/es-ndice-tobillo-brazo-una-herramien-ta-util-articulo-resumen-13091364
- López Casanova, P, Pancorbo Hidalgo PL, Verdú Soriano J, Rodríguez Palma M, Soldevilla Ágreda JJ, García Fernández FP. Qué no hacer en heridas crónicas. Recomendaciones basadas en la evidencia. 2.ª ed. Serie Documentos Técnicos GNEAUPP n.º XIV. Logroño: Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas; 2020.
- Paniagua Asensio ML. Lesiones relacionadas con la dependencia: prevención, clasificación y categorización. Documento clínico 2020 [Internet]. 2020 [citado 21 de abril de 2021]. Recuperado a partir de: https://gneaupp.b-cdn.net/wp-content/uploads/2020/08/Paniagua-2020.-LRD.-Prevención-clasifica- ción-y-categorización.pdf
- Para la correcta realización del índice tobillo-brazo ¿es necesario tomar referencia de la arteria tibial y pedia o solo con una? Murcia Salud. Biblioteca Virtual [Internet]. 2018 [citado 21 de abril de 2021]. Recuperado a partir de: https://www. murciasalud.es/preevid/22276
- Servicio de Salud de las Illes Balears. Prevención y tratamiento de las úlceras por presión [Internet]. Consejería de Salud; 2018 [citado 21 de abril de 2021]. Recuperado a partir de: https:// gneaupp.info/wp-content/uploads/2018/05/guiaXbaleares.pdf
- Tratamiento local de heridas crónicas con signos de infección. Murcia Salud. Biblioteca Virtual [Internet]. 2019 [citado 21 de abril de 2021]. Recuperado a partir de: http://www.murciasa- lud.es/preevid/22951
- Tratamiento local de la úlcera. Úlceras.net [Internet]. 2020 [citado 21 de abril de 2021]. Recuperado a partir de: https://www.ulceras.net/seccion.php?idsm=77&id=104
