2.1 CARACTERÍSTICAS MORFOLÓGICAS DEL RECIÉN NACIDO
Para realizar un examen físico adecuado, el recién nacido debe estar desnudo, colocado sobre una superficie firme y preferiblemente acolchada. La evaluación debe ser exhaustiva y sistemática. Esperaremos a que el recién nacido se encuentre estable y realizaremos, en primer lugar, una observación del paciente en reposo y, a continuación, una evaluación general de cada sistema en dirección cefalocaudal.
2.1.1 Mediciones antropométricas
Estas mediciones deben ser registradas y representadas en gráficos de percentiles. Para el seguimiento del recién nacido sano y del lactante, se recomienda utilizar las curvas de la Organización Mundial de la Salud (OMS) para niños alimentados con leche materna.
Para clasificar el crecimiento posnatal en niños con muy bajo peso al nacer se pueden utilizar gráficas de crecimiento intrauterino como las gráficas de Fenton. Las gráficas de Fenton, actualizadas en 2013, se basan en la somatometría fetal al nacer para cada edad gestacional, haciendo una diferenciación entre sexos. A partir de la 50 semana posmenstrual se continúan con las gráficas de la OMS.
Peso: Medido con una báscula de precisión. Tras el nacimiento, durante la primera semana de vida, va a existir una pérdida de peso fisiológica de un 5-10%, a expensas de la disminución del líquido extracelular. Esta pérdida de peso puede llegar a ser de un 15-20% en los recién nacidos prematuros. Generalmente, el peso se recupera hacia el décimo día de vida. Tras este período, se considera normal un aumento de peso de aproximadamente 25-30 gramos por día.
Longitud: Medida con un tallímetro rígido para lactantes. El recién nacido debe colocarse en decúbito supino, con la cabeza fija en el punto cero, y se deben estirar las piernas suavemente, procurando vencer la resistencia del muelle poplíteo.
Circunferencia craneal: Medida con una cinta métrica flexible y no elástica. Se debe tomar la circunferencia más grande, utilizando el occipucio y la glabela como puntos de referencia, y se debe ajustar alrededor del cráneo para minimizar errores.
2.1.2 Piel
La piel del recién nacido juega un papel crucial en la transición de un entorno acuático intrauterino a un entorno aéreo extrauterino. Su integridad es vital para preservar la función de barrera, regular la temperatura corporal y proporcionar protección tanto mecánica como inmunológica.
La piel está compuesta por tres capas: la epidermis, la dermis y el tejido celular subcutáneo, que tienen su origen embriológico en el ectodermo (la epidermis) y el mesodermo (las dos últimas). En un recién nacido a término, la epidermis, los anexos cutáneos y la unión dermoepidérmica están completamente desarrollados, pero aún muestran ciertos rasgos propios de su inmadurez.
La principal diferencia entre la piel del recién nacido y la piel adulta radica en la dermis. Es más delgada, contiene fibras colágenas de menor tamaño y fibras elásticas inmaduras. Además, las estructuras vasculares y nerviosas están menos organizadas.
En el momento del nacimiento, tanto el pelo como las uñas del recién nacido están completamente formados. En el caso del pelo, todos los cabellos de la cabeza están en la fase telógena, excepto los de la región occipital, que permanecen en la fase anágena hasta el momento del nacimiento. Cuando el niño nace, estos cabellos entran abruptamente en la fase telógena, cayéndose 8-12 semanas después de manera sincronizada. Esto puede ocasionar áreas de alopecia transitoria en la región occipital alrededor de los dos o tres meses de vida, las cuales son reemplazadas por nuevos cabellos en crecimiento.
La función principal de la piel del recién nacido es mantener una barrera adecuada, principalmente a través del estrato córneo, la capa más externa de la epidermis. Esta función de barrera tiene como objetivo prevenir la pérdida de agua y evitar la absorción de sustancias externas que se apliquen tópicamente.
La piel bien desarrollada del neonato a término actúa como una eficaz protección contra las agresiones mecánicas. Sin embargo, la manipulación descuidada puede ocasionar abrasiones epidérmicas accidentales, creando una posible vía de entrada para infecciones.
La enfermería neonatal deberá observar las siguientes características de la piel que le puedan sugerir signos potenciales de alarma:
- Pérdida de la integridad cutánea.
- Coloración de la piel.
La coloración de la piel depende en gran medida de la raza. Sin embargo, hay ciertas coloraciones características de diferentes patologías:
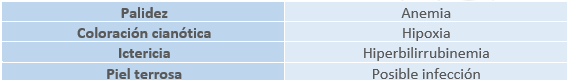
La piel del recién nacido se caracteriza por presentar lanugo, que es una especie de vello fino que cubre la piel de los recién nacidos y que desaparece tras la primera semana de vida. Es más evidente en los recién nacidos prematuros.
La vérnix caseosa es una sustancia formada por células y secreciones glandulares de aspecto blanquecino y pastoso, que cubre y protege a la piel de los agentes externos.
En esta etapa de la vida, es importante recordar una serie de lesiones cutáneas benignas y transitorias. En la mayoría de los casos, simplemente tranquilizar a los padres es suficiente para evitar el uso innecesario de sustancias y tratamientos. Las principales son las dermatosis, los trastornos vasomotores y las lesiones cutáneas relacionadas con el parto, además de las manchas de nacimiento vasculares y pigmentadas.
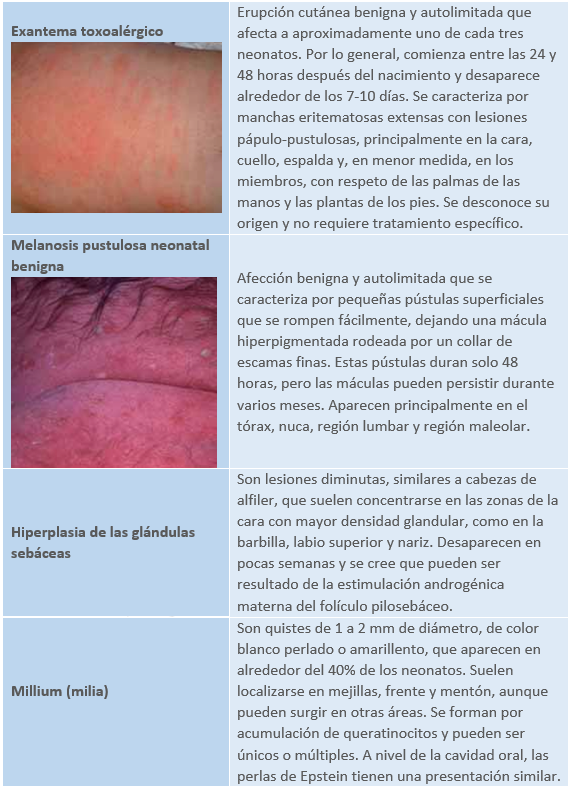
Dermatosis
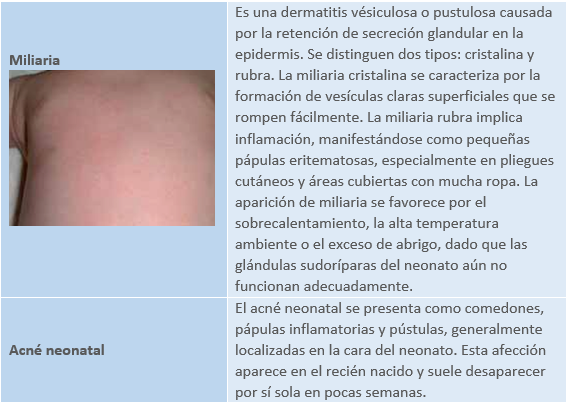
Trastornos vasomotores
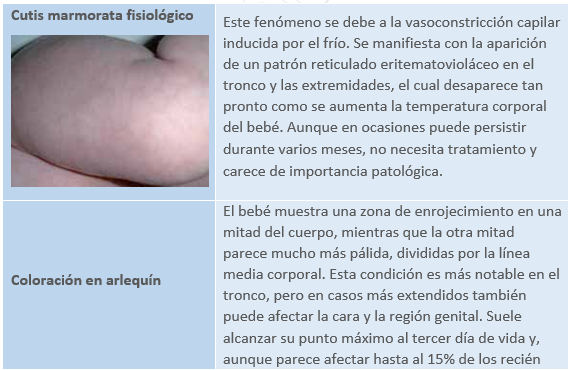

Imágenes: Vitoria I. Trastornos cutáneos más frecuentes del recién nacido y del lactante. Dermatitis del pañal. Pediatr Integral. 2012;XVI(3):195-208.
Manchas de nacimiento vasculares en el recién nacido y en el lactante
Dentro de las manchas de nacimiento capilares, destacamos la mancha salmón (nevo simple o hemangioma macular). Esta es la malformación más común, afectando a casi la mitad de los neonatos, independientemente de su sexo. En términos populares ha sido llamada "el picotazo de la cigüeña”. Por lo general, no genera preocupación suficiente para justificar una consulta médica. Se presenta como una mácula de color rosado.
Estas manchas suelen tener bordes poco definidos y son de pequeño tamaño. Se encuentran comúnmente en la frente, la nariz, el entrecejo, el labio superior y la nuca. Se vuelven más prominentes o notorias con el llanto. A nivel histológico, se caracterizan por la distensión de los capilares dérmicos, lo que refleja la persistencia del patrón fetal. No suelen ser motivo de preocupación estética y tienden a desaparecer alrededor de los dos años, aunque las ubicadas en la nuca pueden persistir más tiempo.
Manchas de nacimiento pigmentadas en el recién nacido y el lactante
Dentro de las lesiones melanocítitas dérmicas, destacamos la mancha mongólica. Es una mácula pigmentada de color azul o grisáceo que se observa comúnmente en recién nacidos. También conocida como mancha azul o de Baltz, se presenta en más del 90% de la población negra y asiática, y en el 10-20% de la raza blanca. Esta mancha es causada por un acúmulo de melanocitos en la capa profunda de la dermis y suele localizarse en la región lumbosacra y los glúteos, aunque también puede aparecer en otras áreas como la espalda, los hombros, las extremidades o la cara. A medida que el niño crece, la mancha tiende a atenuarse debido al engrosamiento de la epidermis y generalmente desaparece en los primeros años de vida. No presenta riesgo de degeneración maligna. En casos de manchas mongólicas extensas, es importante realizar una evaluación adicional para descartar posibles enfermedades metabólicas congénitas, como las mucopolisacaridosis tipo I y tipo II. Si la lesión es grande o se encuentra en una ubicación atípica, puede levantar sospechas de malos tratos, pero una historia clínica completa generalmente puede ayudar a diferenciarla de otras causas.
Otras lesiones
La costra láctea es una afección común en los recién nacidos que se caracteriza por la presencia de placas descamativas en el cuero cabelludo, de color amarillento y grasientas. Estas placas pueden variar en tamaño y forma y suelen aparecer a partir de la primera o segunda semana de vida, principalmente en el vértex del cuero cabelludo, extendiéndose ocasionalmente hacia áreas frontales. A menudo, no se acompaña de síntomas generales y el prurito es leve o está ausente. Algunos expertos consideran que la costra láctea es la forma más temprana de dermatitis seborreica. En cuanto al tratamiento, se ha observado que la vaselina salicilada al 3% puede ayudar debido a su acción queratolítica. Sin embargo, se debe evitar su aplicación excesiva para prevenir posibles efectos adversos relacionados con la intoxicación salicílica.
2.1.3 Cabeza
La cabeza de los recién nacidos supone un 19% aproximadamente de su superficie corporal, por lo tanto, podemos afirmar que son macrocefálicos.
El perímetro craneal de los recién nacidos suele medir entre 33 y 35 cm. El cráneo de los recién nacidos está formado por huesos blandos de tejido cartilaginoso, que se amoldan como respuesta a presiones externas, como la presión ejercida por el canal del parto. Están delimitados por las suturas, que están formadas por tejido fibroso.
El cráneo del recién nacido presenta dos fontanelas de forma fisiológica, formadas por tejido membranoso y que se encuentran en la unión de los huesos del cráneo. Tienen forma romboidal.
Existen cuatro suturas mayores, que son la sutura frontal, sagital, coronal y lambdoidea; y tres suturas secundarias (frontonasal, escamosa y esfenofrontal).
- Sutura frontal o metópica: Separa ambos huesos frontales.
- Sutura coronal: Separa el hueso frontal del parietal.
- Sutura sagital: Separa ambos huesos parietales.
- Sutura lambdoidea: Separa el hueso parietal del occipital.
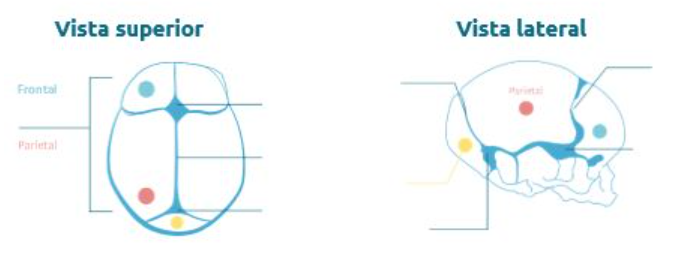
Imagen 2. Fuente: Salusplay
La fontanela anterior o bregmática mide entre 2,5 cm y 5 cm y une los huesos frontal y parietal; se cierra definitivamente entre los 9 y los 18 meses. La fontanela posterior o lambdoidea mide entre 0,5 y 1 cm y se encuentra en la unión de los huesos parietal y occipital; esta fontanela suele cerrarse en el periodo neonatal o en el primer trimestre.

El trabajo de parto y el parto pueden provocar patologías craneales debido a fuerzas mecánicas como tracción y compresión. Los factores de riesgo más importantes incluyen macrosomía fetal, parto prolongado, parto instrumental (con fórceps) y presentación podálica. Las patologías más comunes incluyen bolsa serohemática, cefalohematoma y remodelación craneal con cabalgamiento de suturas.
Caput succedaneum
Se trata de una protuberancia edematosa del tejido blando del cuero cabelludo (extraperióstica).
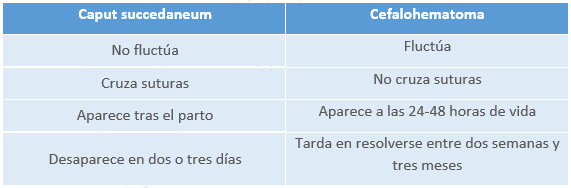
Sus características son las siguientes:
- Es una masa blanda y no fluctuante.
- Cruza suturas.
- Aparece tras el nacimiento y desaparece en dos o tres días.
- No precisa tratamiento específico.
Cefalohematoma
Se trata de una hemorragia traumática subperióstica del hueso craneal. Reúne las siguientes características:
- Es una masa blanda y fluctuante.
- No cruza suturas.
- Aparece a las 24-48 horas de vida y tarda en resolverse entre dos semanas y tres meses, en función de su tamaño.
- Puede aparecer de forma bilateral.
- No está indicado tratamiento y no se recomienda el drenaje de sangre acumulada, por riesgo de infección.
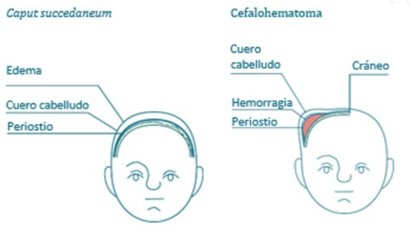
Craneotabes
Se trata de zonas de menor consistencia ósea que ocasionalmente se encuentran en el cráneo, en los parietales y cerca de la sutura sagital. No representan riesgo, salvo que sean muy grandes, donde cabe valorar la posibilidad de patología, como raquitismo congénito, hipofosfatasia o una osteogénesis imperfecta.
2.1.4 Cara
En algunos casos, la facies puede resultar sindrómica, por lo que permite identificar en ocasiones patologías como el síndrome de Down, el síndrome de Pierre Robin, fetopatía alcohólica (caracterizada por microcefalia, hendiduras palpebrales cortas, hipoplasia mediofacial, puente nasal bajo, surco nasolabial o filtrum aplanado, labio superior delgado, micrognatia, etc.).
2.1.5 Ojos
Para valorar los ojos nos fijaremos en su simetría, tamaño y las hendidas palpebrales.
Debe presentar una forma redonda y un tamaño igual en ambos ojos. Es importante observar lo siguiente:
- Reflejo fotomotor: Se considera normal cuando ambas pupilas se contraen de manera simétrica en respuesta a un estímulo luminoso.
- Reflejo pupilar rojo: Se evalúa mediante oftalmoscopia directa a una distancia de 30-40 cm. En condiciones normales, se observa un reflejo rojo similar en ambos ojos. Cualquier alteración en este reflejo, especialmente si se detecta un reflejo parcialmente blanco (leucocoria), nos debe hacer sospechar de patología subyacente.
Otras estructuras anatómicas del ojo
- Córnea: Para evaluar la córnea nos serviremos de una lupa. La superficie de la córnea debe ser completamente transparente, lo que permite visualizar un iris normal a través de ella. Un diámetro horizontal de la córnea igual o mayor a 12 mm (megacórnea) puede indicar la presencia de glaucoma congénito.
- Esclerótica: debe ser blanca.
- Glándulas lacrimales: no son funcionales hasta el segundo o cuarto mes de vida.
- Párpados y conjuntiva: Puede aparecer edema palpebral uni o bilateral durante las primeras horas de vida. Las hemorragias conjuntivales también son frecuentes durante el parto.
Visión
La madurez visual completa no se alcanza hasta los 8 años, ya que está ligada a la maduración motriz y neuronal.
Los primeros meses los neonatos son capaces de enforcar objetivos a una distancia muy corta, de unos 20-25 cm. La acomodación es limitada y pueden seguir objetos con la vista siempre y cuando sean brillantes y a nivel de su línea media. No distinguen colores, ya que los conos no están desarrollados. El nistagmo o estrabismo puede ser fisiológico, ya que en el recién nacido la movilidad ocular extrínseca es inmadura.
Signospotenciales de alarma
- Supuración purulenta: conjuntivitis neonatal.
- Ausencia de reflejos pupilar o corneal: signo de alteración neurológica.
- Incapacidad para seguir un objeto o luz en la línea media, reflejo de trastorno neurológico.
- Ptosis palpebral (alteración neuromuscular).
- Pliegue del epicanto, característico de anomalías congénitas.
En caso de que el neonato haya requerido la administración de elevadas concentraciones de oxígeno durante largos periodos de tiempo, requerirá un examen del fondo del ojo para detectar precozmente la existencia de retinopatía del prematuro.
2.1.6 Orejas
Se examinará su posición y morfología. La parte superior del pabellón auricular suele estar a la misma altura que el ángulo externo de los ojos. Cuando la inserción de las orejas es baja, puede indicar síndrome malformativo.
Es importante examinar la respuesta auditiva. La capacidad de audición del recién nacido puede evidenciarse a través del reflejo cocleopalpebral, que consiste en el cierre de los párpados provocado por un ruido brusco cercano.
2.1.7 Nariz
La nariz suele ser en gran parte, cartilaginosa y suele tener una forma plana y achatada tras el nacimiento. Deben valorarse la presencia de anomalías en la morfología externa de la nariz, como la ausencia de coanas, que implica un grave trastorno respiratorio al nacer.
Los estornudos, así como la mucosidad blanca y acuosa, son fisiológicos y frecuentes.
Signos de alarma:
- Aleteo nasal, que implica dificultad respiratoria.
- Secreción nasal espesa, con coloración verdosa o amarillenta (implica infección respiratoria).
- Secreción con sangre, que puede indicar posible traumatismo en la base del cráneo.
2.1.8 Boca
La estructura de la boca en el recién nacido está completa: paladar arqueado, úvula en línea media, frenillo de la lengua y frenillo del labio superior.
Algunas características fisiológicas que podemos ver en los recién nacidos son:
- Quistes de retención: Se trata de lesiones blancas, quísticas y duras con apariencia de perlas. Pueden estar en el paladar, denominadas perlas de Epstein o en las encías, llamadas nódulos de Bohn.
- Dientes congénitos: Suelen ser los incisivos inferiores. Pueden ocasionar problemas en la lactancia materna. En ocasiones, está indicada su extirpación, ante el riesgo de desprendimiento espontáneo.
- Callo de succión: Endurecimiento que sobresale en la parte media del labio superior.
Alteraciones patológicas:
- Labio leporino: Se presenta en forma de fisura o abertura unilateral o bilateral en el labio superior hasta la nariz.
- Paladar hendido o fisura palatina: Se trata de una malformación en la que el paladar está fisurado y existe una comunicación entre la nasofaringe y la nariz. Produce complicaciones para la alimentación y favorece las infecciones de las vías respiratorias y el oído medio. También puede ocasionar dificultades en el habla.
Signos de alarma:
- Salivación constante: Posible signo de atresia esofágica.
- Candidiasis (muguet): Se caracteriza por la presencia de placas de color blanco situadas sobre la lengua y las mucosas del paladar. Precisa antimicótico oral.
2.1.9 Cuello
El cuello de un recién nacido es corto y grueso. Se debe evaluar la movilidad pasiva del cuello, verificando los movimientos normales de flexo-extensión, rotación y lateralización. A veces se observa:
- Tortícolis: Suele pasar en casos de oligoamnios.
- Hematoma del esternocleidomastoideo: Se manifiesta por una pequeña tumoración y se debe a una mala posición fetal.
- Fractura de clavícula: Se manifiesta por crepitación clavicular, mala posición del brazo, reflejo de Moro asimétrico y limitación del movimiento. Puede ir acompañada de parálisis braquial.
2.1.10 Tórax
Presenta una forma cilíndrica, ya que el diámetro anteroposterior es igual al lateral. Pueden presentarse las siguientes alteraciones:
- Pectus excavatum: Se manifiesta en forma de hundimiento del esternón. En casos graves que afecten a la dinámica respiratoria, está indicado el tratamiento quirúrgico.
- Pectus carinatum: Tórax en quilla de barco. No precisa tratamiento en el periodo neonatal.
Las mamilas suelen ser simétricas y se puede observar en ellas intumescencia mamaria, debido al paso de estrógenos maternos. Aparece con frecuencia en los recién nacidos normales de ambos sexos a partir del tercer día de vida, a veces, acompañada de secreción de un líquido similar al calostro (leche de bruja) que puede permanecer durante varias semanas. Si además de intumescencia, observamos enrojecimiento puede ser signo de mastitis.
Signos de alarma
Se deben observar los siguientes signos potenciales de alarma:
- Tórax abombado: Signo clínico de neumotórax.
- Depresión esternal y retracciones: Signos de dificultad respiratoria.
2.1.11 Abdomen
Se caracteriza por ser macroesplénico, grande y distendido. Sobrepasa el nivel torácico debido al gran tamaño de las vísceras abdominales y la falta de tono muscular. El hígado normal se puede palpar a 2,5 cm por debajo del reborde costal derecho, el bazo no se detecta y no se deben palpar masas abdominales anómalas ni visceromegalias.
En el cordón umbilical se pueden verificar la existencia de dos arterias y una vena. Comienza a secarse a partir del nacimiento y suele desprenderse tras 7-10 días.
Algunas variaciones de la normalidad frecuentes son la hernia umbilical y la diástasis de rectos abdominales (separación de los lados derecho e izquierdo del músculo recto abdominal). No precisan tratamiento en la etapa neonatal.
Signos potenciales de alarma:
- Ausencia de pulso femoral uni o bilateral: signo de estenosis o coartación aórtica.
- Distensión abdominal severa, puede ser signo de obstrucción intestinal, acompañado de otros síntomas, como ausencia de ruidos abdominales.
- Masas localizadas.
- Venas distendidas en el abdomen, signo de hipertensión portal.
- Signos de infección del cordón umbilical.
- Tumoración inguinal.
- Presencia de abdomen excavado, signo de hernia diafragmática.
- Peristaltismo visible. La estenosis hipertrófica de píloro se caracteriza, entre otras cosas, por la presencia de ondas peristálticas visibles a partir de los 15 días de vida.
2.1.12 Genitales
Genitales femeninos
En el caso de los genitales femeninos, los labios menores y el clítoris se caracterizan por ser edematosos y prominentes. En ocasiones, los labios mayores no cubren los labios menores.
Durante las primeras dos semanas de vida, se puede evidenciar un pequeño sangrado llamado seudomenstruación, que es normal y que corresponde a la transferencia de estrógenos maternos a la recién nacida.
Es importante identificar todas las estructuras anatómicas, como que la uretra está inmediatamente bajo el clítoris y por encima de la vagina.
Durante la exploración, es importante examinar el introito vaginal e identificar el himen. Se deben buscar posibles quistes en la pared vaginal y detectar la presencia de un himen imperforado, caracterizado por un pequeño abultamiento quístico de 6-8 mm de diámetro en el "orificio" vaginal debido a la retención de secreciones.
Al examinar los genitales femeninos, podemos identificar posibles signos de alarma:
- Sinequia vulvar: adherencia de los labios menores de la vulva.
- Ausencia de orificio vaginal.
- Orificio vagina-uretra único.
- Fístula rectovaginal, detectable por la presencia de heces en vagina.
- Genitales ambiguos.
Genitales masculinos
En cuanto a los genitales masculinos, el pene presenta una marcada fimosis fisiológica y una longitud extendido de 3 a 4 cm en el recién nacido a término, así como un escroto pigmentado y rugoso. Un pene de longitud inferior a 1 cm es anormal y requiere una valoración por parte de endocrinología. El hidrocele consiste en un acúmulo de líquido en el escroto, que en general, desaparece en varias semanas.
Otros hallazgos habituales son las adherencias balanoprepuciales, erecciones y esmegma.
Durante la exploración de los genitales masculinos del neonato, podemos encontrarnos los siguientes signos potenciales de alarma:
- Hipo o epispadias: Constituyen situaciones anómalas del meato urinario. En ambos casos, el tratamiento es quirúrgico no urgente.
- Engrosamiento testicular, acompañado de cambios en la coloración del escroto: pueden ser signos de torsión testicular y requerir cirugía urgente.
- Criptorquidia o testículo no descendido: Consiste en la ausencia del testículo del neonato en el escroto, bien porque se encuentra en la parte escrotal, como en el canal inguinal, como en la cavidad abdominal.
- Testículos no palpables.
- Masas en el escroto.
- Genitales ambiguos.
2.1.13 Columna vertebral y ano
Columna vertebral
Palparemos a lo largo de todo su trayecto la columna vertebral en busca de anomalías, como defectos óseos o asimetrías.
Las anomalías mayores son aquellas derivadas de defectos del cierre del tubo neural, que indicarían una posible espina bífida o tumores, que ocasionan graves riesgos neurológicos.
Ano
Para evaluar el ano, es necesario realizar una inspección visual, separando los pliegues interglúteos desde la punta del coxis hasta la raíz del pene en los varones, y hasta la horquilla vulvar en las niñas, para verificar la normalidad de su apariencia externa. Durante esta exploración, es fundamental verificar la permeabilidad, posición y tamaño del ano. En ocasiones, pueden confundirse grandes fístulas con un ano normal, pero una exploración cuidadosa revelará que estas fístulas tienen una ubicación anormal, ya sea anterior o posterior a la ubicación habitual del ano.
Signos potenciales de alarma:
- Espina bífida.
- Fisuras o fístulas anales.
- Ano imperforado.
- No emisión de meconio en las primeras 36-48 horas de vida.
2.1.14 Extremidades
El recién nacido presenta extremidades proporcionalmente más pequeñas que el resto de su cuerpo. Inspeccionaremos brazos y piernas para comprobar simetría en anatomía y función.
Comprobaremos la existencia de todos los dedos tanto de manos como de pies y pulsos periféricos. Se considera normal la acrocianosis (cianosis ungueal) al nacimiento.
Las anomalías en las extremidades suelen ser consecuencia de traumatismos obstétricos o efectos de la postura fetal. Los traumatismos más frecuentes son las fracturas de fémur o húmero.
Displasia evolutiva de caderas
La displasia evolutiva de caderas es una condición médica que afecta la articulación coxofemoral, y comprende una variedad de anomalías, como la displasia, subluxación y luxación de la cadera. El término "displasia" se refiere a anormalidades en la estructura del fémur, el acetábulo o ambos componentes de la articulación. Es la patología ortopédica más común en recién nacidos y lactantes.
El diagnóstico temprano de esta condición es fundamental, para ello, se pueden utilizar los siguientes signos del examen físico:
- La maniobra de Ortolani – Barlow busca reducir una cadera inestable, luxada o subluxada. Se ejecuta con el bebé acostado boca arriba y relajado. Al doblar la pierna en un ángulo recto y colocar el pulgar en la parte interna del muslo cerca de la ingle, y el dedo medio sobre la protuberancia ósea en el lado externo de la cadera, se realiza un movimiento hacia afuera. Si durante este movimiento se siente un clic, se considera un signo positivo. Al hacer el movimiento opuesto, es decir, llevando la pierna hacia adentro, puede provocar que la cabeza del fémur salga de su lugar (esto se conoce como el signo de Barlow). La presencia de ambos signos indica una mayor flexibilidad en la articulación de la cadera. Es importante destacar que este signo tiende a desaparecer tempranamente, alrededor de las 8 semanas de edad del bebé
- Una limitación de la abducción mayor de 60 grados en un niño de más de 14 días de vida, nos puede hacer sospechar de displasia de caderas. En casos unilaterales este signo es más sensible.
- Signo de Galeazzi: Se coloca al recién nacido en decúbito supino y se flexiona la cadera 90º, observando una asimetría en la altura de las rodillas que nos indicaría luxación.
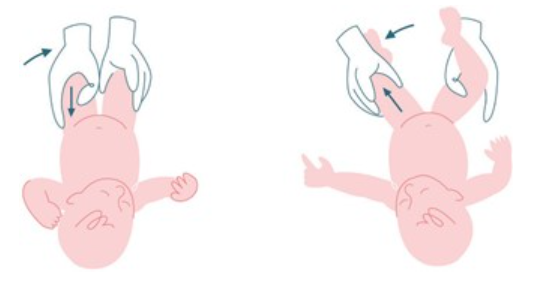
Imagen 3. Signos de Barlow y Ortolani respectivamente. Fuente: Salusplay.
El diagnóstico se confirmaría mediante pruebas de imagen, como ecografía a las 4-6 semanas o radiografía simple a partir de los 3 meses de edad.
Signos potenciales de alarma:
- Hemihipertrofia-hemiatrofia por crecimiento anómalo y asimétrico.
- Focomelia: Se trata de una malformación por la ausencia de huesos y músculos en las extremidades.
- Artrogriposis: Fijación y contractura de múltiples articulaciones. Requiere tratamiento ortopédico y puede estar asociada a otros síndromes.
- Pulso braquial asimétrico.
- Cianosis ungueal persistente.
- Fracturas.
- Malformaciones de los dedos y extremidades: pie zambo, pie varo, pie valgo.
- Sindactilia (fusión de los dedos), polidactilia (dedos supernumerarios), agenesia (ausencia de algún dedo) o clinodactilia (incurvación de los dedos).
2.2 CARACTERÍSTICAS FISIOLÓGICAS DEL RECIÉN NACIDO
La mayoría de los recién nacidos sanos son capaces de adaptarse a la vida extrauterina de forma eficaz. Sin embargo, hasta el 20% de los recién nacidos pueden necesitar algún tipo de intervención especializada para su estabilización y/ o reanimación.
Los cambios más importantes se van a encontrar a nivel circulatorio, respiratorio y de adaptación térmica, ya que las primeras respiraciones del recién nacido y la interrupción de la circulación placentaria van a dar comienzo a la transición de la vida intrauterina a la extrauterina, desencadenando una serie de adaptaciones fisiológicas, concretamente, hemodinámicas y respiratorias.
2.2.1 Función y adaptación cardiorrespiratoria
La adaptación a la vida extrauterina conforma un proceso fisiológico muy complejo. En él, se van a producir cambios en todo el organismo del recién nacido, sin embargo, los cambios inmediatos que se van a producir a nivel cardiorrespiratorio son de gran importancia para la supervivencia del recién nacido.
Cambios respiratorios y características de la función respiratoria
A partir de la 11 semana de gestación, el feto comienza a realizar los primeros movimientos respiratorios no funcionantes; de esta manera ejercita la musculatura respiratoria para su posterior adaptación a la vida extrauterina.
Durante el desarrollo fetal, los pulmones están llenos de líquido pulmonar fetal (LPF). Este líquido evita el colapso de los alveolos pulmonares, ya que ocupa un volumen similar a la capacidad residual funcional que tendrá en la vida posnatal.
Durante el parto, la caja torácica del neonato soporta una elevada presión debido a su paso por el cuello del útero, por lo tanto, se va a producir una evacuación de este líquido pulmonar fetal al exterior y, en su lugar, va a entrar aire; los restos que queden en el pulmón de LPF, con la primera inspiración, van a drenar al espacio intersticial hasta llegar a la circulación sanguínea y linfática.
La primera respiración se produce gracias a varios estímulos: pinzamiento del cordón umbilical, estimulación táctil y térmica y modificaciones en las presiones parciales de gases sanguíneos.
Tras la primera inspiración, se produce una caída brusca de las resistencias vasculares pulmonares. Se crea la capacidad residual funcional del pulmón; siempre y cuando el pulmón sea maduro bioquímicamente y sea capaz de fabricar surfactante pulmonar. El surfactante pulmonar es una sustancia que disminuye la tensión superficial del alvéolo, creando la capacidad residual funcional del pulmón y permitiendo una dinámica respiratoria adecuada en el recién nacido.
En el recién nacido sano, la frecuencia respiratoria es de 30-60 respiraciones por minuto, ya que los neonatos tienen el doble de consumo de oxígeno que los adultos (6-8 ml/kg/min).
Cambios hemodinámicos y características de la función cardiaca
Para definir correctamente los cambios que se producen en el recién nacido a nivel circulatorio, es necesario, en primer lugar, explicar la circulación fetal.
El corazón del feto consta de dos aurículas, dos ventrículos y dos grandes arterias. Existen una serie de estructuras vasculares que van a definir la circulación fetal y la van a distinguir de la circulación postnatal:
- Placenta: Realiza las funciones de intercambio de gases, es decir, proporciona oxígeno y elimina dióxido de carbono.
- Vena umbilical: Proporciona sangre oxigenada desde la placenta al feto.
- Conducto venoso o de Arancio: Estructura vascular que une la vena umbilical con la vena cava inferior.
- Foramen oval o agujero de Botal: Estructura que comunica ambas aurículas cardiacas.
- Conducto arterioso: Vaso que une la arteria pulmonar con el extremo distal del cayado aórtico.
- Arterias umbilicales: Estructuras vasculares que devuelven la sangre desoxigenada a la placenta.
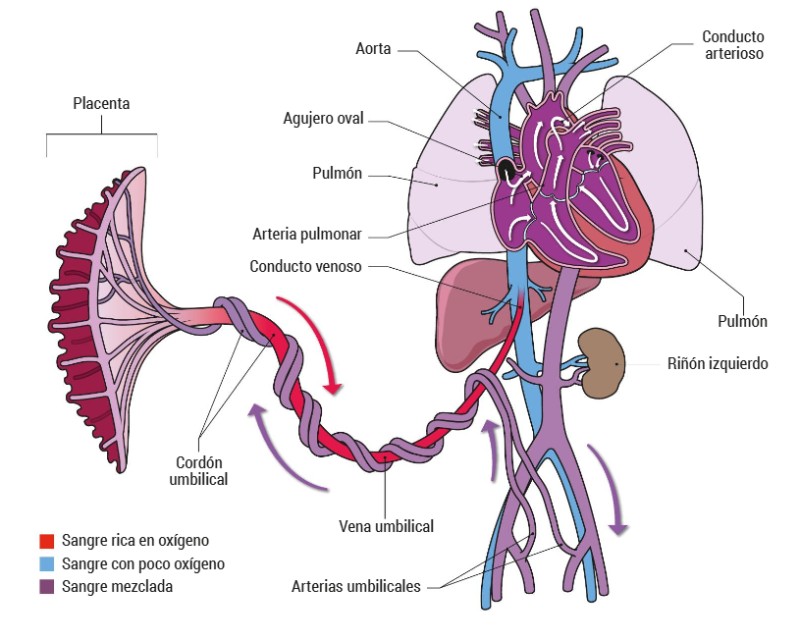
Imagen 4. Bazo Hernández L, Llorca Porcar A, Padró Hernández M. Neonatología para Enfermería. 2024.
La sangre oxigenada procedente de la placenta llega al feto a través de la vena umbilical, que la dirige, en cierta parte, hacia los lóbulos hepáticos, aunque la mitad pasa a través del conducto conducto venoso de Arancio hacia la vena cava inferior y de ahí a la aurícula derecha.
Antes de continuar con la explicación de la circulación fetal, es importante destacar que el sistema cardiovascular del feto está diseñado de tal manera que la sangre rica en oxígeno se distribuye preferentemente al miocardio y al cerebro. Si tenemos en cuenta esta premisa, entenderemos bien el resto de la explicación.
La aurícula derecha está comunicada a través del foramen oval con la aurícula izquierda, por tanto, cuando la sangre oxigenada llega a la aurícula derecha, la mayor parte de esta sangre va a fluir de forma preferente a través del foramen oval hacia la aurícula izquierda, para ser conducida, pasando por el ventrículo izquierdo, hacia la arteria aorta ascendente. La arteria aorta ascendente conduce sangre con más oxígeno para poder oxigenar correctamente la parte superior del cuerpo, arterias coronarias y el cerebro.
Tras irrigar las estructuras superiores, la sangre vuelve a la aurícula derecha donde se mezcla, en parte, con una pequeña cantidad de sangre oxigenada que no ha atravesado el foramen oval y llega al ventrículo derecho.
Desde el ventrículo derecho, este volumen de sangre circula a través de la arteria pulmonar en dirección a los pulmones. Sin embargo, antes de producirse el nacimiento, la vasoconstricción en la circulación pulmonar establece resistencias pulmonares altas, lo que favorece que la mayor parte de la sangre que sale de la arteria pulmonar, se desvíe a través del conducto arterioso hacia la arteria aorta descendente y de ahí, a los miembros inferiores y a la placenta de nuevo.
Cuando se produce el nacimiento, se interrumpe la circulación fetal al pinzarse el cordón umbilical, y este hecho, junto a la primera ventilación pulmonar va a determinar el cierre de las estructuras cardiovasculares fetales.
Los vasos umbilicales, se van a contraer tras la ligadura del cordón, causando su trombosis. La vena umbilical terminará formando un rudimento fibroso llamado ligamento redondo del hígado.
El conducto venoso se va a cerrar completamente al final del segundo mes de vida y, su residuo fibroso, va a recibir el nombre de ligamento venoso del hígado.
Con la primera inspiración, seproduce una expansión de los alveolos y una expulsión de líquido pulmonar fetal, por lo que la resistencia vascular que ofrecían los pulmones durante la vida fetal disminuye. Al encontrar menor resistencia, la sangre del ventrículo derecho, al ser eyectada, va a ingresar en los pulmones en expansión para oxigenarse. A medida que los pulmones reciben sangre, va a disminuir la presión tanto de las cavidades cardiacas derechas como de las arterias pulmonares y se va a producir un aumento progresivo de las resistencias vasculares sistémicas debido al volumen creciente de sangre que llega a la aurícula izquierda a través de las venas pulmonares.
Como la sangre procedente del pulmón está mucho más oxigenada que la sangre proporcionada por la placenta, la saturación global de oxígeno se eleva y el recién nacido va adquiriendo de forma progresiva un tono más rosado.
El equilibrio de presiones entre las aurículas va a provocar el cierre funcional del foramen oval, sin embargo, se va a quedar abierto anatómicamente durante semanas o meses y, en ocasiones puede permanecer anatómicamente abierto en el adulto.
El conducto arterioso se va a cerrar en dos tiempos; en primer lugar se va a contraer la musculatura lisa de la pared del ductus por aumento de la oxigenación de la sangre y la ausencia de prostaglandinas endógenas, que antes producía la placenta (cierre funcional) y, en segundo lugar, se va a producir el cierre anatómico permanente: por la formación de tejido conectivo.
El cierre funcional del conducto arterioso se produce entre 10 y 15 horas tras el nacimiento, y el cierre anatómico tras varios días o hasta dos semanas de vida.
Estos cambios se van a producir de una manera más gradual que los cambios respiratorios.
La frecuencia cardiaca neonatal normal está entre 120-160 latidos por minuto. La volemia normal de un recién nacido es de 80 ml/kg. Este dato es importante tenerlo en cuenta a la hora de realizar extracciones de sangre repetidas; a la hora de valorar pérdidas, por ejemplo, tras una intervención quirúrgica; así como a la hora de realizar una sobrecarga de volumen.
Exploración cardiorrespiratoria del recién nacido:
- La coloración cutánea habitual en los recién nacidos es rosada. En el caso de la piel oscura, se considera más fiable observar las mucosas para detectar cianosis.
- La temperatura corporal normal se encuentra entre 36-36,5ºC (medida en la axila) y 37-38ºC (medida rectal).
- El tiempo de relleno capilar normal no debe exceder los 2 segundos.
- Evaluación de la función respiratoria: No se deben observar signos de dificultad respiratoria como quejido al respirar, retracciones ni dilatación de las fosas nasales. Aunque la frecuencia respiratoria normalmente oscila entre 40 y 60 respiraciones por minuto, es común que el bebé tenga respiraciones periódicas, alternando períodos de respiración regular con breves pausas de hasta 5-10 segundos, las cuales no deberían provocar cianosis ni bradicardia.
- Examen cardíaco:
- Se debe confirmar la presencia de tonos cardíacos audibles en el hemitórax izquierdo y la ausencia de ritmos anormales.
- La frecuencia cardíaca normal, comohemos señalado antes, varía entre 120 y 160 latidos por minuto y puede cambiar en respuesta a la actividad del bebé.
- La detección de un soplo cardíaco puede indicar una cardiopatía congénita; sin embargo, durante la primera semana de vida y especialmente en los primeros tres días, es común escuchar soplos temporales sin implicaciones patológicas, que no se acompañan de cianosis ni signos de insuficiencia cardíaca. Se recomienda auscultar el corazón a partir de las dos semanas de vida, ya que es posible que aparezcan soplos coincidiendo con la disminución normal de la presión arterial pulmonar, lo que podría sugerir la presencia de cardiopatías con cortocircuito izquierda-derecha.
- También es importante palpar los pulsos femorales y braquiales, los cuales deben ser fuertes y simétricos.
Cuando la capacidad del recién nacido de mantener la temperatura normal y las frecuencias cardiaca y respiratoria normales son satisfactorias indica que el proceso de adaptación a la vida extrauterina se está realizando adecuadamente.
2.2.2 Función neurológica
Como vamos a ver posteriormente, el sistema nervioso es el órgano más inmaduro en el recién nacido. Para evaluar la función neurológica del recién nacido, examinaremos lo siguiente:
- Llanto: El llanto del recién nacido debe ser enérgico y estar acompañado de un buen cambio en la coloración de la piel. Debe calmarse fácilmente. Se debe aprovechar este momento para descartar signos de parálisis facial.
- Postura: En posición supina, el recién nacido debe presentar flexión en las cuatro extremidades debido a la predominancia de la hipertonía de los músculos flexores.
- Movilidad espontánea: El recién nacido debe realizar movimientos espontáneos de flexo-extensión en las extremidades, los cuales pueden ser incoordinados pero suaves y simétricos.
- Tono muscular: El tono muscular del tronco y el cuello se puede evaluar con las siguientes maniobras:
- Reacción de tracción: Se observa cómo el recién nacido reacciona al ser levantado desde una posición supina hasta una posición vertical. Se espera que la cabeza cuelgue hacia atrás mientras las piernas permanecen flexionadas y algo abducidas.
- Reacción de Landau (suspensión horizontal): Se evalúa la respuesta del recién nacido al ser elevado en posición horizontal desde el abdomen. Se espera que la cabeza y el tronco permanezcan ligeramente flexionados, con los brazos y las piernas en flexión relajada.
- Reacción de suspensión axilar: Se evalúa la respuesta del recién nacido al ser sostenido verticalmente por el tronco, con la cabeza hacia arriba y de espaldas al evaluador. Se espera que las piernas del recién nacido permanezcan en una posición "inerte" y suave.
- Reflejos arcaicos: Los reflejos arcaicos o primitivos son respuestas involuntarias que realiza el recién nacido frente a estímulos, contribuyendo a su supervivencia en las primeras etapas del desarrollo. Cada reflejo presente en el neonato, cuya función inicial está relacionada con la alimentación, defensa o locomoción, entre otras, se desarrollará posteriormente en patrones de movimiento más complejos. La ausencia de estos reflejos al nacer, cruciales para funciones vitales como la succión/alimentación, o su falta de integración en sistemas más complejos, indica un problema en el Sistema Nervioso Central. Además, la desaparición de estos reflejos debido a complicaciones como la hipotermia o la asfixia neonatal sugiere una situación crítica del neonato.
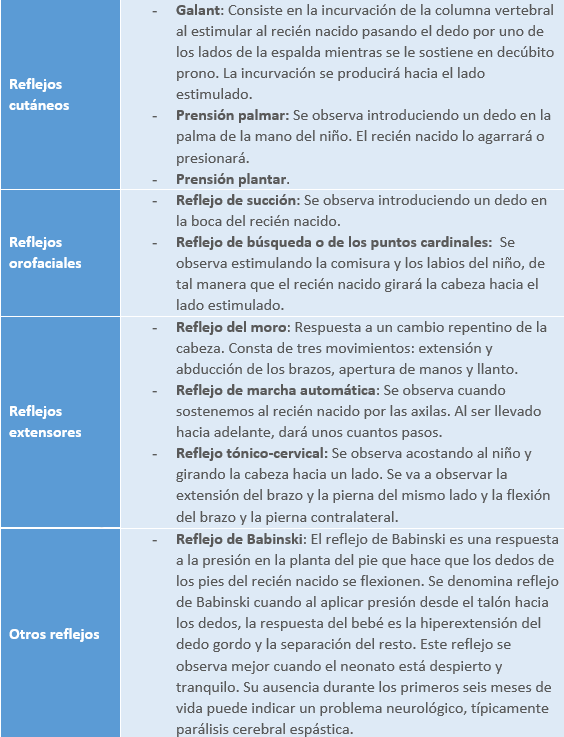
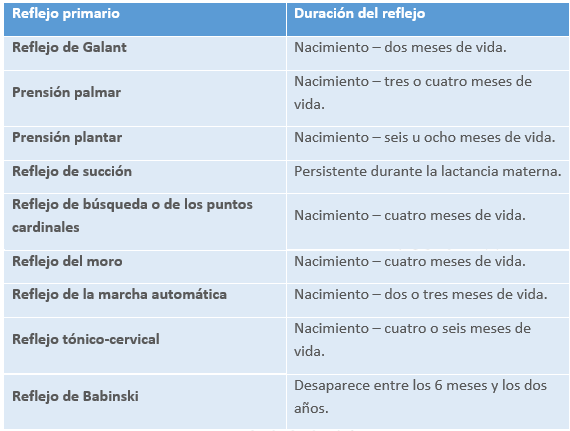
2.2.3 Sistema inmunológico
El neonato, al nacimiento, presenta un inmaduro sistema inmunológico. La inmunidad sérica en la etapa fetal se limita a las inmunoglobulinas maternas (IgG), transferidas a través de la placenta, y que tienen una durabilidad tras el nacimiento de unos dos meses, ya que van disminuyendo de forma progresiva.
Los recién nacidos alimentados con lactancia materna reciben una transferencia de inmunoglobulinas IgA que los protege ante infecciones entéricas.
A pesar de ello, esta respuesta inmunitaria carece de memoria inmunológica, por lo tanto, a medida que el bebé empiece a entrar en contacto con diferentes antígenos, se va a ir conformando el sistema inmunológico maduro.
Hasta entonces, las manifestaciones clínicas de infección en el neonato pueden ser muy inespecíficas: mala regulación de la temperatura (fiebre o hipotermia), dificultad de alimentación (rechazo de las tomas, vómitos, diarreas), irritabilidad, taquicardia, clínica respiratoria, episodios de apneas. En la fase tardía es cuando se pueden acentuar los cambios anteriores y se hace evidente la palidez o cianosis, signo de sepsis.
Por todo ello, es muy importante, ante los primeros síntomas descritos anteriormente, guiarnos por los factores de riesgo de transmisión vertical para descartar un proceso infeccioso.
2.2.4 Termorregulación
La temperatura corporal se traduce en el balance entre el calor generado en el interior del organismo (termogénesis) y el calor perdido a través de la superficie corporal (termólisis).
En el útero, el feto se encuentra inmerso en el líquido amniótico, cuya temperatura es parecida a la temperatura central de la madre, siendo las pérdidas de temperatura casi nulas.
Tras el nacimiento, el recién nacido se expone a un brusco cambio de temperatura, lo que condiciona un gasto energético importante, ya que tiene que reaccionar rápidamente aumentando su metabolismo y poniendo en marcha mecanismos de adaptación al frío.
El recién nacido es particularmente vulnerable al trauma térmico, ya que posee una capacidad de producir calor muy limitada y los mecanismos de pérdida pueden llegar a estar aumentados. Siendo estos mecanismos los siguientes:
- Conducción: La pérdida de calor se produce cuando colocamos al niño sobre una superficie fría.
- Convección: La pérdida de calor está condicionada por el flujo de aire alrededor del recién nacido.
- Evaporación: Representa la causa más importante de pérdida de calor del recién nacido, debido a la exposición de piel húmeda. Puede provocar una caída de 2-3ºC de temperatura corporal en los primeros 20-60 minutos si el recién nacido es prematuro extremo o si no llevamos a cabo las maniobras de secado y envoltura adecuadas.
- Radiación: La pérdida de calor se produce desde la piel hacia objetos fríos situados en el ambiente. Es la responsable de la pérdida diaria del 40% de calor corporal. Para prevenir la pérdida de calor por radiación es importante utilizar envolturas y gorros, sobre todo en prematuros, niños con bajo peso corporal y recién nacidos con problemas respiratorios. La radiación también nos puede permitir mantener la estabilidad térmica en el recién nacido, por ejemplo cuando se coloca al recién nacido piel con piel sobre su madre o padre.
Existen sensores térmicos en la piel del recién nacido, mucosa y otras regiones más profundas del cuerpo, que envían la información de la temperatura corporal al hipotálamo, que elabora y pone en funcionamiento los mecanismos que regulan la producción y pérdida de calor.
Las características del neonato van a influir en su capacidad de termorregulación:
- En primer lugar, la anatomía de los recién nacidos favorece su predisposición a la pérdida de calor, ya que poseen mayor superficie corporal en relación con su peso y esto aumenta la oportunidad de pérdida de calor.
- Además, los recién nacidos poseen mayor porcentaje de agua en su composición corporal que el adulto (80% frente al 60% de un adulto). Este porcentaje de agua corporal es directamente proporcional al grado de inmadurez del neonato. Aproximadamente, el 60% de esta agua corporal se encuentra en el espacio extracelular y el resto, en el espacio intracelular.
- La grasa corporal se desarrolla al final del periodo fetal, representando un 12% del peso corporal total del recién nacido a término. Los neonatos presentan una característica distinta en su termorregulación: su grasa parda (3% de su peso corporal), está muy irrigada y presenta alta inervación simpática. Se encuentra en el tejido interescapular, alrededor de los riñones, vasos sanguíneos del cuello, esófago y tráquea. El recién nacido es capaz de producir calor a través del metabolismo de esta grasa parda, a través de procesos oxidativos mediados por el sistema simpático y las hormonas tiroideas, ya que su inmadurez y su reducida musculatura (25% del peso corporal total) le impiden producir calor mediante el mecanismo de movimientos musculares voluntarios e involuntarios (o “escalofríos”) como lo haría el adulto.
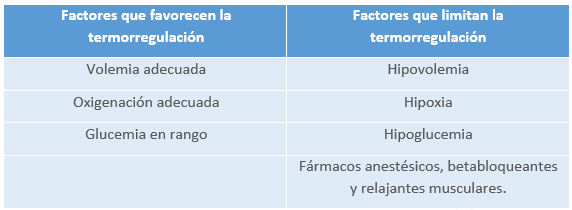
La respuesta metabólica del recién nacido a la hipotermia puede llegar a consumir 70 calorías por kilogramo de peso y aumenta la demanda metabólica de oxígeno entre 3 y 4 veces. Esto puede ocasionar trastornos en el resto de las funciones vitales, como apneas, hipoglucemia, retraso ponderal e, incluso, problemas neurológicos. La hipoxia de los tejidos mal perfundidos puede favorecer la enterocolitis necrotizante, hipertensión pulmonar, fallo cardiorrespiratorio, depresión central e, incluso la muerte.
Para impedirlo, es fundamental favorecer el ambiente térmico neutro, es decir, el ambiente que favorece el mantenimiento de la temperatura corporal, con el gasto metabólico mínimo. El ambiente térmico neutro es variable para cada niño, en función del peso, días de vida, edad gestacional, humedad, ambiental, etc.
2.2.5 Función gastrointestinal
A nivel intrauterino, el feto comienza a realizar movimientos de succión alrededor de la semana 13 de gestación, y, en el segundo trimestre, comienza a deglutir líquido amniótico.
A partir de las 34 semanas de gestación, comienzan a coordinarse los movimientos de succión y deglución. En esta actividad van a participar todos los elementos musculares y nerviosos de la cara y el cuello; por este motivo una alteración en esta área podría interferir en este mecanismo de coordinación.
Es importante favorecer el contacto piel con piel del niño con la madre tras el parto, ya que se activa la secuencia de reflejos instintivos de búsqueda del pezón y la succión. La boca del recién nacido está preparada para la succión del pecho, ya que presenta unos labios gruesos y, en ocasiones, una prominencia en el labio superior o “callo de succión”.
Su intestino delgado es proporcionalmente mayor que el del adulto, ya que, de esta manera, existe una mayor área de absorción de nutrientes. Sin embargo, la mucosa y la musculatura gástrica están menos desarrolladas. Esto provoca que la evacuación gástrica total tarde entre 2 y 4 horas.
El reflujo gastroesofágico es fisiológico en el recién nacido, ya que presentan un esfínter esofágico inferior inmaduro.
La expulsión de meconio o primeras heces se produce en las primeras 24-48 horas. Son de aspecto alquitranado y están compuestas de bilis, líquido amniótico y restos epiteliales. Su producción dura entre 2 y 4 días. Tras esto, las heces comienzan a ser sustituidas por las heces de transición, de color marrón verdoso y, tras un intervalo de 3 o 4 días, aparecen las heces amarillentas normales en los recién nacidos alimentados con leche materna. El aspecto de las heces puede cambiar si recibe tratamiento con fototerapia (más verdosas), hierro (más oscuras).
En cuanto al metabolismo, el recién nacido emplea la mayor parte de su gasto metabólico en la respiración y termorregulación, a expensas de la glucosa.
Establecer límites de hipoglucemia en los recién nacidos es difícil por varios motivos, sin embargo, se consideran los siguientes límites:
- Recién nacido a término, primer día de vida: 35-40 mg/dL.
- Recién nacido a término, a partir del segundo día de vida: 40 mg/dL.
- Recién nacido con patología aguda y/o grave: Es importante mantener la glucemia mayor o igual a 60 mg/dL debido a las demandas metabólicas.
2.2.6 Función renal
A pesar de que el sistema urinario sea anatómicamente maduro al nacimiento, la filtración glomerular y el gasto urinario son bajos los primeros días de vida. La tasa de filtración glomerular al nacimiento es de un 15-50% de la del adulto, y va aumentando de forma progresiva hasta llegar al 50% los primeros 5-10 días de vida. Estas limitaciones explican, por una parte, la mala tolerancia del recién nacido a la sobrecarga de solutos, manejando mal la sobrecarga de sodio; y, por otra parte, la limitación en la respuesta a una sobrecarga ácida, ya que tienen disminuido el umbral de excreción renal de bicarbonato. Además, la inmadurez renal puede aumentar el riesgo de deshidratación en caso de una disminución del aporte de líquidos.
La orina normal del recién nacido es de color amarillo claro e inodora. La mayoría de los recién nacidos orinan en las primeras 24 horas de vida y algunos pueden llegar a manchar de color rojo teja los primeros pañales a causa de la eliminación de uratos a través de la orina, siendo un hallazgo normal. A partir del segundo día de vida, al aumentar el flujo renal y la diuresis, el recién nacido debe orinar como mínimo 1 mL/kg/hora, pudiendo presentar un número aproximado de 15-20 micciones por día.
2.2.7 Sistema musculoesquelético
El esqueleto del niño es flexible, ya que está formado principalmente por cartílago, y las articulaciones tienen la elasticidad necesaria para adaptarse al paso a través del canal del parto.
Debido a que la presión moldea fácilmente los huesos del niño, es necesario cambiarle de posición con frecuencia: si el recién nacido permanece siempre en la misma posición, los huesos de la cabeza se pueden aplanar, existiendo el riesgo de plagiocefalia.
La masa muscular del recién nacido es menor que en el adulto, representando un 20% del peso corporal, aproximadamente. El espacio intersináptico es mayor en el recién nacido y va disminuyendo con el crecimiento. Debido a estos factores, los movimientos del recién nacido carecen de coordinación y presentan cierta limitación del control muscular. El desarrollo del control muscular es cefalocaudal y próximo-distal, es decir, desde la cabeza hasta los pies y desde el centro a la periferia; por esto, los músculos de la cabeza y cuello son los primeros que controlan.
2.3 CONSTANTES VITALES: PARÁMETROS DENTRO DE LA NORMALIDAD
En neonatología, las constantes vitales conforman una fuente de información muy importante, ya que el neonato no es capaz de verbalizar los cambios de su estado, como lo hace el paciente adulto.
Los parámetros que se registran en la monitorización básica son: frecuencia cardiaca, frecuencia respiratoria, presión arterial, temperatura y saturación de oxígeno. En 2019, se añadió el dolor como “quinta constante” por el Grupo Español para el Estudio del Dolor Pediátrico de la Asociación Española de Pediatría.
2.3.1 Frecuencia cardiaca
La frecuencia cardiaca mide el número de latidos por minuto. Se puede observar de modo puntual mediante un fonendoscopio o mediante el tacto, buscando el pulso arterial. Al valorar el pulso del neonato mediante un fonendoscopio, podemos explorar otras características del pulso como el ritmo o la amplitud.
El pulso puede variar en función de la edad, sexo, movimiento, fiebre, hemorragia, emociones o el efecto de algunos fármacos.
La taquicardia consiste en una elevación de la frecuencia cardiaca en reposo. Puede indicar un efecto compensatorio del organismo ante fiebre, deshidratación o una alteración orgánica como una cardiopatía congénita.
Al valorar el pulso, tenemos que tener en cuenta que en los recién nacidos prematuros, el pulso es más elevado que en los recién nacidos a término.
La bradicardia consiste en un descenso de la frecuencia cardiaca de los parámetros normales. Las causas son diversas: hipoxia, bloqueos auriculoventriculares, sobredosis de fármacos o sedación excesiva. Puede derivar en una parada cardiorrespiratoria.
Una arritmia consiste en una alteración del ritmo cardiaco. Detrás de una arritmia suele existir una situación fisiopatológica como: alteración hidroelectrolítica, hipoxemia, inmadurez del sistema nervioso autónomo, cardiopatías congénitas, miocarditis o la presencia de un catéter de acceso central que irrita el endocardio. Están presentes en un 1-10% de los recién nacidos sanos en los primeros días de vida y en general son benignas, salvo que se produzcan en recién nacidos con una cardiopatía congénita. Las más frecuentes son la arritmia sinusal, taquiarritmias, bradiarritmias y síndrome de QT prolongado.
Medida de la frecuencia cardiaca
Como hemos dicho antes, la frecuencia cardiaca se puede medir mediante el pulso de forma puntual o con un monitor de manera continua, a través de tres o cinco electrodos colocados en el tórax del niño (frecuencia cardiaca central). En la pantalla nos va a aparecer un valor numérico, la onda P, el complejo QRS y la onda T.
Si la monitorización continua se realiza a través de un sensor de luz colocado en la mano o en el pie, se verá la frecuencia cardiaca periférica.
La frecuencia cardiaca normal de los recién nacidos hasta los tres meses es:
- Frecuencia cardiaca despierto: 85-205 lpm.
- Promedio: 140 lpm.
- Frecuencia dormido: 80-160 lpm.
2.3.2 Frecuencia respiratoria
La frecuencia respiratoria es el número de respiraciones por minuto. Se puede contabilizar visualizando los movimientos respiratorios de forma puntual o de forma continua, a través de unos electrodos colocados en el tórax del niño que están conectados a un monitor. En el monitor se reflejará un valor numérico y una onda, cuyas características van a reflejar el tipo de respiración que presenta el paciente.
La respiración del recién nacido se caracteriza por lo siguiente:
- Es nasal, para que el aire entre filtrado, húmedo y caliente.
- Es más rápida que en el adulto: Entre 30-60 respiraciones por minuto.
- La inmadurez de su sistema respiratorio se refleja en un patrón respiratorio característico del neonato llamado respiración periódica: consiste en una respiración irregular que alterna pausas de apnea de 5-10 segundos con respiraciones rápidas y superficiales de 10-15 segundos. La recuperación es espontánea y no tiene implicación cardiocirculatoria.
En los recién nacidos, el centro respiratorio bulbar controla la respiración como acto involuntario, y el grupo de neuronas de la corteza motora y promotora como acto voluntario; ambos están integrados en la médula espinal. Desde las neuronas espinales, las fibras nerviosas eferentes envían estímulos nerviosos a la musculatura respiratoria que, a través de sus movimientos favorece la entrada de oxígeno y la salida de dióxido de carbono (intercambio gaseoso).
Existen, también, otros mecanismos reguladores en la sangre, como el pH sanguíneo, el O2 y el CO2, a través de quimiorreceptores a nivel central y carotídeo. Estos receptores estimulan el control respiratorio, pudiendo aumentar o disminuir el ritmo de la respiración.
La apnea del neonato es el resultado de la falta de estimulación central y/o la coordinación de la faringe relacionado con el sueño activo, en el que son más frecuentes. Si se aumenta el aporte de oxígeno, en vez de mejorar, puede que la hiperoxia inhiba el centro respiratorio.
Clasificación de respiraciones anormales
- Taquipnea: Se refiere a un aumento en la frecuencia respiratoria. Puede ser signo de dificultad respiratoria, estrés, fiebre, sepsis, deshidratación, acidosis metabólica o dolor. Cuando tenemos un neonato que, tras permanecer taquipneico, comienza a disminuir de modo rápido su frecuencia respiratoria o se vuelve irregular, no es porque esté mejorando su evolución, es porque se están agotando sus mecanismos compensadores y es un signo inminente de parada cardiorrespiratoria.
- Bradipnea: Ocurre cuando la frecuencia respiratoria está por debajo de los límites normales para la edad del paciente. Puede ser secundario a una alteración del sistema nervioso, una lesión, una infección o una medicación que deprime el estímulo respiratorio. Es un signo grave, de mal pronóstico en neonatos críticos, ya que puede derivar en una parada cardiorrespiratoria.
- Apnea: Pausa respiratoria de 20 segundos o inferior acompañada de repercusión hemodinámica. Es más frecuente en prematuros por inmadurez del sistema nervioso central.
- Respiración de Cheyne-Stokes: Se trata de una respiración periódica o cíclica con oscilaciones en la amplitud de la ventilación. Es un patrón respiratorio irregular en el que los ciclos respiratorios se vuelven progresivamente más frecuentes y profundos, alternando con períodos de menor frecuencia y superficialidad, hasta llegar a un período de apnea. Puede ser signo de insuficiencia cardiaca, encefalopatías metabólicas o fármacos.
- Respiración de Biot: Es un patrón respiratorio irregular y rápido, con períodos prolongados de apnea (de 10 a 15 segundos). Puede ser causado por hipertensión intracraneal, lesiones en el bulbo raquídeo o coma inducido por medicamentos.
- Respiración de Kussmaul: Se caracteriza por un aumento sostenido en la frecuencia y profundidad de la respiración, típicamente observado en la cetoacidosis diabética o en la insuficiencia renal.
Otros signos de un proceso respiratorio alterado.
Aleteo nasal.
Retracción de la musculatura intercostal, subcostal y supraesternal. Se ve mas en neonatos y pretérmino por la elasticidad de su pared torácica.
- Quejido: Es un cierre parcial de la glotis. Genera una presión positiva al final de la espiración, lo que mantiene las vías aéreas pequeñas abiertas para mejorar la distribución del aire.
- Estridor: Señala un estrechamiento de las vías aéreas altas.
- Sibilancias: Señala el paso del aire por las vías respiratorias estrechas, bronquios y bronquiolos.
- Roncus: Ruidos respiratorios ocasionados por la inflamación de la pared y la presencia de secreciones en las vías respiratorias.
- Crepitantes: Ruido fino que se ausculta cuando hay presencia de mucosidad pulmonar.
- Respiración paradójica o “en balancín”: Se observa en el síndrome de dificultad respiratoria (SDR) grave. Se produce una desincronización entre la elevación del abdomen y el descenso del diafragma.
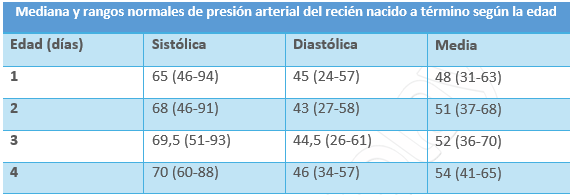
2.3.3 Presión arterial no invasiva
Corresponde con la presión que ejerce la sangre contra las paredes de las arterias. Depende del gasto cardiaco, de las resistencias periféricas, del tono vascular, de su elasticidad y de la viscosidad de la sangre.
La presión arterial no invasiva se mide a través de un manguito que se llena de aire y comprime la extremidad hasta que no se detecta el pulso. Nos permite la medición de la presión arterial sistólica, presión arterial diastólica y la media (PAM), que es el valor medio de ambas.
Medición de la presión arterial no invasiva

Cobo D, Daza P. Signos vitales en pediatría. Gastrohnup. 2011; 13 (1): S58-70.
Una correcta medición de la presión arterial va a depender de que el manguito corresponda a la longitud y ancho del brazo. El manguito debe cubrir al menos del 50-75% de la longitud de la parte superior del brazo y la cámara inflable debe corresponder al 80-100% de la circunferencia en la parte media superior del brazo.
El niño debe estar tranquilo en el momento de la medición. Para prevenir la transmisión de enfermedades nosocomiales, cada niño debe tener su manguito.
Debemos tener en cuenta que, en niños muy pequeños, el inicio del llenado del manguito puede ser motivo de alteración.
La presión arterial es un parámetro difícil de generalizar, ya que está influenciado por multitud de variables, como la edad gestacional, el peso y fármacos o sustancias tóxicas maternas.
Golombek SG, Fariña D, Sola A, Baquero H, Cabañas F, Domínguez F, et al. Segundo consenso clínico de la sociedad iberoamericana de neonatología: manejo hemodinámico del recién nacido. Rev panam salud pública. 2011; 29 (4):281-302.

kliegman rm, st. geme j, blum n, shah ss, tasker rc. tratado de pediatría.
21ªed. elsevier; 2020.
2.3.4 Temperatura
Como hemos señalado anteriormente, la temperatura corporal es el grado de calor o nivel térmico del organismo y está controlado por el hipotálamo.
De la termorregulación del recién nacido depende la homeostasis del resto de sus sistemas, como el sistema cardiovascular, el sistema respiratorio y el renal. De hecho, la temperatura es un signo vital que nos facilita mucha información acerca del estado hemodinámico del recién nacido.
Los recién nacidos que presentan bajo peso y, especialmente, los recién nacidos prematuros son muy sensibles a los cambios de temperatura, especialmente las primeras 12-24 horas de vida. Esto se debe a la inmadurez de su sistema termorregulador, a su peso y a su bajo porcentaje de grasa subcutánea.
Los valores de temperatura normales en el recién nacido, según la OMS, son:
- Temperatura corporal central: Se considera temperatura central a la medida a nivel axilar y rectal, siendo el valor normal de 36,5-37,5ºC.
- Temperatura de piel: se considera a la temperatura abdominal, siendo los valores normales de 36-36,5ºC.
El recién nacido se encuentra en hipotermia cuando su temperatura se encuentra por debajo de estos valores.

Quiroga A. guía de práctica clínica de termorregulación en el recién nacido.
sociedad iberoamericana de neonatología. siben. 2010
El incremento de la temperatura puede ocurrir en recién nacidos debido a factores como infecciones, deshidratación, fototerapia o problemas en el sistema nervioso central.
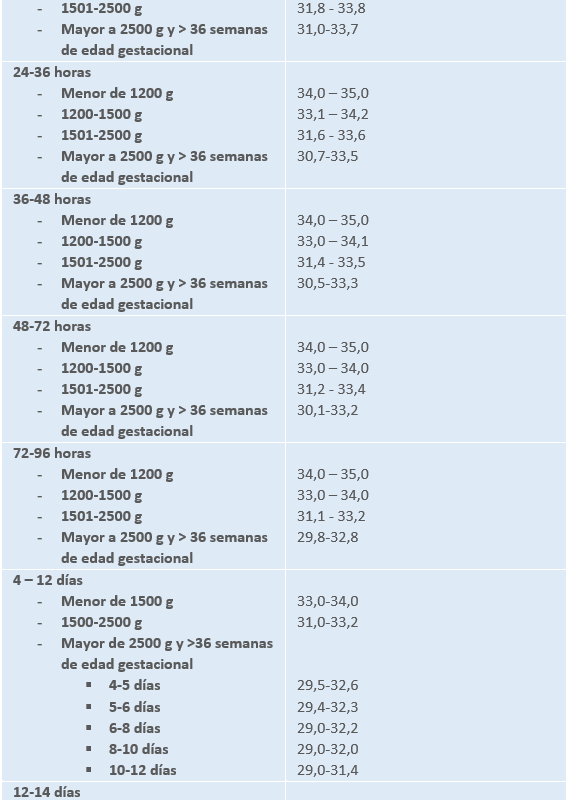
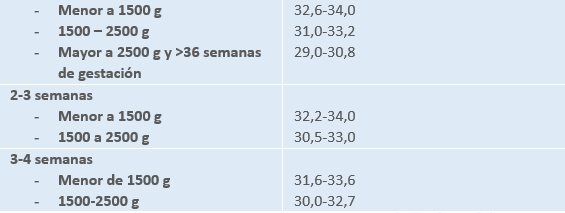
Para prevenir estas situaciones, se realiza un control meticuloso de la temperatura cada 2-3 horas utilizando un termómetro digital o de forma continua mediante un monitor. Las incubadoras y cunas térmicas cuentan con sensores incorporados para este fin. Puede ser:
- Central: anal, faríngea o en la arteria pulmonar. La OMS en 1997 considera la axilar como el valor de temperatura central.
- Periférica: El sensor se coloca en la superficie de la piel, preferiblemente en la línea media del abdomen entre el apéndice xifoides y el ombligo, o en la zona hepática, o en el pulpejo del dedo pulgar de la mano o el dedo gordo del pie. Se recomienda proteger el sensor con un cobertor de aluminio para evitar interferencias térmicas, excepto en la axila, donde se utiliza un apósito hidrocoloide delgado y adhesivo, ubicado a 0.5 mm de la punta. Cada 8 horas, se cambia la ubicación del sensor y se verifica el estado de la piel.
Para prevenir el estrés térmico, las unidades neonatales están equipadas con incubadoras, cunas termostatadas y áreas de calor radiante. Estos dispositivos mantienen al neonato dentro de un rango de temperatura corporal normal, lo que minimiza el gasto metabólico de oxígeno y glucosa. Este entorno óptimo se conoce como ambiente térmico neutro, donde la termorregulación se logra sin la necesidad de activar el control vasomotor, y varía según el peso y la edad gestacional del neonato.

berríos d. termorregulación. en: salvo h, ríos a, flores j, sánchez c (eds.). guías clínicas neonatología. hospital santiago oriente dr luis tisné brousse. 4ª ed. Santiago chile; 2020. p. 47-53.
El ambiente térmico neutro lo proporciona:
- La incubadora: Además de calentar el aire por convección, estos dispositivos proporcionan niveles adecuados de humedad que se ajustan a las necesidades del prematuro según su edad gestacional. El aporte de humedad ayuda a evitar las pérdidas insensibles que se producen en el prematuro a consecuencia de su deficitario estrato córneo. Por otra parte, la doble pared lateral de la incubadora previene la pérdida de calor por irradiación.
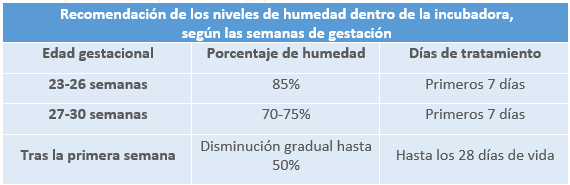
chattas G. Microclima en los más pequeños: humidificación sin riesgos.
Rev enferm neonatal. 2009;8:20-5.
- La cuna termostatada: Proporciona calor utilizando una fuente de calor radiante. Es cómoda a la hora de realizar procedimientos como la canalización de accesos venosos o la entubación. Como desventaja presenta que no proporciona humedad.
- El calor radiante: Se trata de un calefactor que se suele colocar en el techo o posee ruedas para poder desplazarlo.
La temperatura diferencial consiste en la resultante de la temperatura central restándole la temperatura periférica. Si la diferencia es mayor de 1ºC nos alerta sobre estrés térmico del recién nacido, el cual, se asocia, en niños de bajo peso, a una elevación de la morbimortalidad.
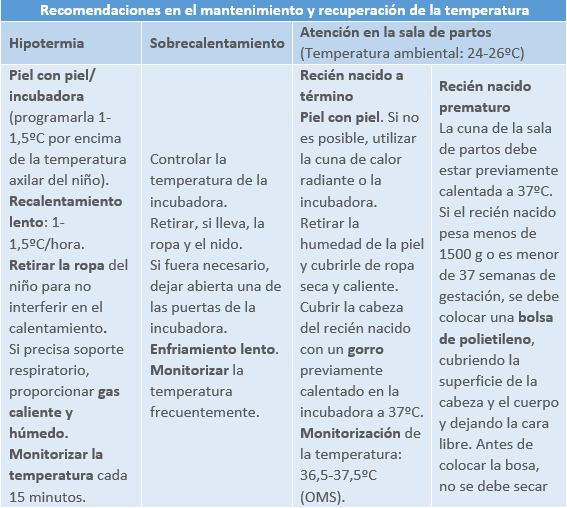
2.3.5 Dolor
El reconocimiento y tratamiento del dolor en recién nacidos se ha vuelto fundamental en neonatología.
Los componentes anatómicos y funcionales involucrados en la percepción del dolor, como el hipocampo, el sistema límbico, el diencéfalo, así como neurotransmisores y receptores glutaminérgicos y opioides, están presentes antes del nacimiento. Estos componentes maduran durante la gestación y alcanzan un desarrollo suficiente alrededor de las 25-26 semanas de gestación. La falta de mielinización o mielinización insuficiente no impide la transmisión del estímulo doloroso, aunque puede hacerla más lenta.
La inmadurez del sistema nervioso y de los mecanismos inhibidores del dolor hace que los recién nacidos, tanto a término como pretérmino, sean especialmente vulnerables al dolor. En neonatología, pueden experimentar respuestas fisiológicas y hormonales exageradas frente a un estímulo doloroso en comparación con pacientes de mayor edad o adultos.
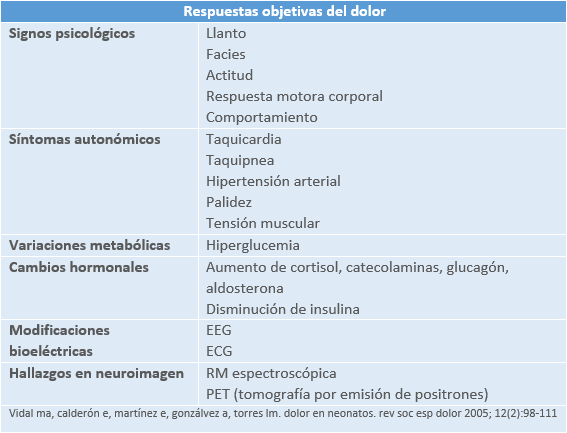
En neonatología existen diferentes escalas del dolor como: Premature Infant Pain Profile (PIPP), Neonatal Infant Pain Scale (NIPS), Neonatal Facial Coding Scale (NFCS) o la Wong-Baker.
2.3.6 Pulsioximetría
La pulsioximetría muestra, a través de un sensor, el nivel de saturación de la hemoglobina que circula por las arterias, y permite evaluar la fluctuación en función del estado respiratorio del niño.
En el monitor, el sensor de pulsioximetría nos va a permitir observar tres parámetros: el valor numérico de la saturación, la onda y la frecuencia cardiaca.
En lactantes, podemos colocar el sensor en la mano, con la luz del fotoemisor en la zona de la palma de la mano y el receptor en el dorso, haciéndolo coincidir con la arteria radial en la muñeca. Es importante que la luz del fotoemisor y el receptor estén enfrentados para realizar una correcta medición.
El sensor se puede alternar con otras extremidades que estén disponibles y no lleven el manguito de la presión arterial puesto, haciéndolo coincidir siempre con una zona de pulso. Hay que tener en cuenta que cuando colocamos el sensor en la extremidad superior derecha, nos dará el valor preductal, y el resto de extremidades nos darán el valor posductal.
BIBLIOGRAFÍA
- Marín MA, Martín J, Lliteras G, Delgado S, Pallás CR, de la Cruz J, Pérez E. Valoración del test de Ballard en la determinación de la edad gestacional. An Pediatr (Barc). 2006;64(2):140-145. doi:10.1157/13084173.
- Pescador MI, Zeballos SE, Ramos C, Sánchez-Luna M. Límite de viabilidad: ¿dónde estamos y hacia dónde vamos? Rev Med Clin Condes. 2021;32(6):656-663. doi:10.1016/j.rmclc.2021.11.001.
- Vitoria Miñana I. Trastornos cutáneos más frecuentes del recién nacido y del lactante. Dermatitis del pañal. Pediatr Integral. 2012;16(3):195-208.
- Cochrane. Pinzamiento tardío del cordón umbilical. Cochrane Database Syst Rev. 2019.
- Guía Española de Estabilización y Reanimación Neonatal 2021. Análisis, adaptación y consenso sobre las recomendaciones internacionales.
- Narbona E, Contreras F, García F, Miras M. Manejo del dolor en el recién nacido. Granada: Servicio de Neonatología, Unidad Clínica de Gestión Hospital Universitario San Cecilio; 2008. p. 461-465. Disponible en: https://www.aeped.es/sites/default/files/documentos/49.pdf.
- Fernández S, Funes S, Galetto S. Manejo del dolor en neonatología. Sociedad Argentina de Pediatría. Disponible en: https://www.sap.org.ar/uploads/consensos/consensos_manejo-del-dolor-en-neonatologia-89.pdf.
- Royano M, Sánchez M. Descubriendo al neonato. En: Sellán Soto M, Vázquez A, eds. Cuidados neonatales en enfermería. Elsevier; 2017. p. 15-24. Disponible en: https://books.google.es/books?id=MvSfDgAAQBAJ.
- Nascimento Tamez R, Pantoja Silva M. Enfermería en la unidad de cuidados intensivos neonatal: asistencia del recién nacido de alto riesgo. 3rd ed. Madrid: Editorial Médica Panamericana; 2008. p. 25-28. Disponible en: https://books.google.es/books?id=M7Flh5smsIQC.
- Ramírez Andrade F. Manual de neonatología. México: Universidad Autónoma de San Luis Potosí; 1998. p. 38-41.
- Sánchez-Luna M, Pérez-Muñuzuri A, Sanz E, Leante Castellanos JL, Benavente Fernández I, Ruiz Campillo CW, et al. Cribado de cardiopatías congénitas críticas en el periodo neonatal. Recomendación de la Sociedad Española de Neonatología.
- Rellan Rodríguez S, García de Ribera C, Aragón García M. El recién nacido prematuro. Madrid: Asociación Española de Pediatría; 2008. p. 64-74. Disponible en: https://www.aeped.es/sites/default/files/documentos/8_1.pdf.
- Palanca Sánchez I. Unidades de neonatología. Estándares y recomendaciones de calidad. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; 2014. p. 29-32. Disponible en: https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/docs/NEONATOLOGIA_Accesible.pdf.
- Organización Mundial de la Salud. Nacimientos prematuros. Revisado el 3 de agosto de 2020. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/preterm-birth.
- Herranz A, Sánchez E, Cobo M, Arnal M, Salvia M. Prematuridad | Niños Prematuros | PortalCLÍNIC. Revisado el 30 de julio de 2020. Disponible en: https://www.clinicbarcelona.org/asistencia/enfermedades/prematuridad.
- Stravis R. Recién nacidos prematuros. Manual MSD versión para profesionales. Revisado el 28 de julio de 2020. Disponible en: https://www.msdmanuals.com/es/professional/pediatr%C3%ADa/problemas-perinatales/reci%C3%A9n-nacidos-prematuros.
- López de Heredia Goya J, Valls i Soler A. Síndrome de dificultad respiratoria. Barakaldo: Asociación Española de Pediatría; 2008. p. 308-309. Disponible en: https://www.aeped.es/sites/default/files/documentos/31.pdf.
- Malek H. ENFit: un sistema incompatible con la seguridad neonatal. Vygon Blog. 2019. Disponible en: https://blog.vygon.es/enfit-no-seguro-neonatos/.
- García F. Evitar la multipunción en neonatos: uso de PICC de doble luz. Vygon Blog. 2020. Disponible en: https://blog.vygon.es/neonatos-picc-doble-luz/.
- Reguera M, Fric K. Hipotermia en recién nacidos, ¿cómo prevenirla? Vygon Blog. 2020. Disponible en: https://blog.vygon.es/hipotermia-rn.
- Ministerio de Sanidad. Vacunación en prematuros. Ponencia de Programa y Registro de Vacunaciones; noviembre 2019.
- Rellán Rodríguez S, García de Ribera C, Aragón García MP. El recién nacido prematuro. Asociación Española de Pediatría; 2008. Disponible en: https://www.aeped.es/protocolos.
- Comité Asesor de Vacunas. Embarazo y vacunas.
- Ministerio de Sanidad. Guía de práctica clínica de atención en el embarazo y puerperio.
- Sociedad Española de Ginecología y Obstetricia. Diabetes mellitus y embarazo. Guía de práctica clínica actualizada 2021. Revista oficial de la SEGO.
- Ministerio de Sanidad. Alimentación segura durante el embarazo. Consejos básicos para 40 semanas de tranquilidad.
- Grupo de trabajo de cribado neonatal de hipoacusia. Requisitos y recomendaciones para el desarrollo del programa de cribado neonatal de hipoacusia en el SNS.
- Grupo de trabajo del hospital Sant Joan de Déu: Manual de acompañamiento en el duelo perinatal para profesionales.
