4.1 DEFINICIÓN
Kraepelin (1896) lo entiende como demencia precoz y Bleuler (1911) define el concepto de esquizofrenia (mencionado en tema 5) especificando unos síntomas “4ª”: trastorno Afectivo, pensamiento Autista, Ambivalencia y trastorno Asociativo.
Son la esquizofrenia, otros trastornos psicóticos y el trastorno esquizotípico (de la personalidad). Se definen por anomalías en uno o más de los siguientes dominios: delirios, alucinaciones, pensamiento (discurso) desorganizado, comportamiento motor muy desorganizado o anómalo y síntomas negativos.
4.2 ETIOLOGÍA
Su causa se desconoce todavía. Se considera de origen multifactorial y existen numerosas hipótesis explicativas, entre las que destacan las siguientes:
- Hipótesis genética: a mayor parentesco, mayor probabilidad de presentar la enfermedad (10 % si se trata de un familiar directo; 40 % si la enfermedad afecta a ambos progenitores o a un gemelo).
- Hipótesis bioquímica:desequilibrio en la síntesis de dopamina que causa una producción excesiva de dopamina que, a su vez, provoca que los impulsos nerviosos bombardeen la vía mesolímbica y deriva en la sintomatología psicótica.
- Hipótesis neurofisiológica:a través de pruebas de neuroimagen, se identifican anomalías estructurales y funcionales en el cerebro comodéficit metabólico funcional en el lóbulo frontal, disminución de la actividad en los ganglios basales o dilatación ventricular.
- Hipótesis vírica:la esquizofrenia se relaciona con la exposición prenatal a la gripe o rubeola.
- Hipótesis psicosocial: modelo Liberman (1999).Considera que la enfermedad aparece cuando confluyentanto variables de orden interno (vulnerabilidad) como externo (variables protectoras, estresores externos) en la misma persona, y se superan sus capacidades de afrontamiento.
4.3 CLÍNICA
El periodo que transcurre entre la aparición de síntomas psicóticos y el tratamiento de la enfermedad se denomina DUP (Duración de la Psicosis No Tratada). En niños y niñas, los delirios no tienden a ser sistematizados, suelen ser fragmentados, incoherentes y poco organizados.
La clínica se puede agrupar en:
4.3.1 Clínica positiva
Se refiere al exceso o distorsión de las funciones normales:
- Alteraciones del pensamiento:
- Alteraciones del contenido del pensamiento (delirios): basadas en creencias falsas, irrefutables para el paciente, normalmente inverosímiles o extravagantes, no influenciables por la experiencia. En función del contenido de las ideas, se clasifican en:
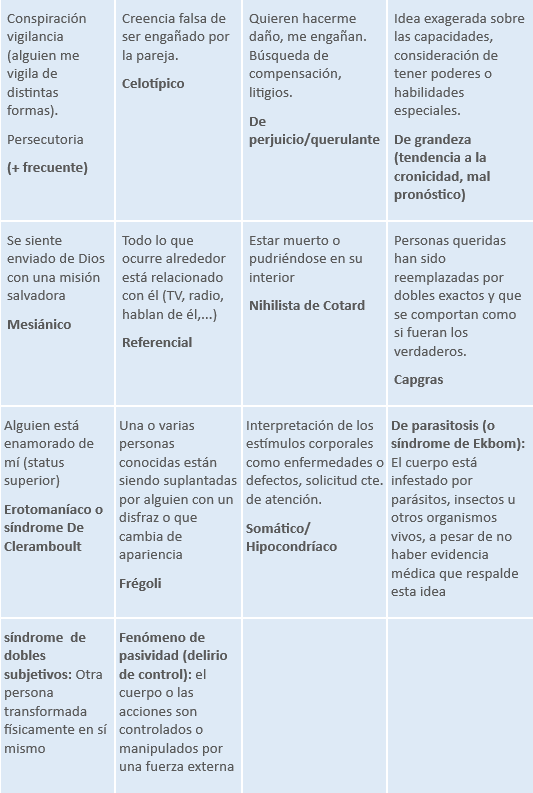
Tabla 5.

Tabla 6.
- Alteraciones del curso del pensamiento:
- Fuga de ideas: pensamiento saltón, gran distraibilidad.
- Taquipsiquia: aumento de la velocidad del curso del pensamiento.
- Bradipsiquia: disminución de la velocidad del curso del pensamiento.
- Bloqueo: interrupción brusca del pensamiento antes de completar una idea.
- Pensamiento circunstancial: centrado en detalles excesivos e innecesarios.
- Pensamiento tangencial: incapacidad para asociar pensamientos dirigidos a un objetivo final.
- Pensamiento perseverante: repetición de respuestas ante distintas preguntas.
- Disgregación: flujo del pensamiento sin conexión lógica que origina pérdida de la idea y de la comprensibilidad del discurso. - Alteraciones de la vivencia del pensamiento:
- Robo del pensamiento: algo o alguien extrae sus pensamientos a la fuerza, dejándole sin pensamientos.
- Difusión: todo el mundo a su alrededor puede escuchar lo que piensa.
- Inserción: experimenta sus pensamientos como ajenos, sintiendo que le han sido insertados mediante algún mecanismo.
- Lectura: a su alrededor pueden leerle lo que está pensando. - Alteraciones de la percepción:
- Alucinación: Percepción sin estímulo externo. Percepción SIN objeto. Se clasifican en función del órgano a través del que se perciben: olfativa, auditiva, visual, gustativa y táctil o cenestésica
- Ilusión: percepción deformada ante un estímulo presente en la realidad. Percepción CON objeto
- Paredoilia: atribución de características de los rostros a objetos (nubes, sombras, etc)

Tabla 7.
4.3.2 Clínica negativa
Disminución o pérdida de una función psicológica normal.
- Aplanamiento afectivo: ausencia de signos de expresión afectiva (voz monótona, pobreza gestual). No implica ausencia de afectividad, sino de su expresión.
- Alogia: ausencia de espontaneidad en el habla.
- Anhedonia: pérdida de interés y capacidad de disfrutar de actividades que anteriormente sí disfrutaba.
- Abulia: restricción en el inicio de conductas dirigidas a objetivos. (falta de voluntad).
- Apatía: falta de emoción o motivación.
- Atención disminuida.
La escala PANSS (Positive And Negative Syndrome Scale) se utiliza para valorar los síntomas positivos y negativos de la esquizofrenia. Se administra utilizando la técnica de entrevista semiestructurada en un tiempo aproximado de 30-40 minutos. Se obtienen cuatro puntuaciones dimensionales: síndrome positivo (PANSS-P), síndrome negativo (PANSS-N), psicopatología general (PANSS-PG) y escala compuesta (PANSS-C).
La puntuación en las tres primeras dimensiones se obtiene sumando las puntuaciones en cada ítem. Oscilando entre 7 y 49 para la escala positiva y negativa, y entre 16 y 112 para la PG.
La puntuación en la escala compuesta se obtiene restando la puntuación en la escala negativa a la puntuación en la escala positiva, oscilando los valores entre -42 y +42.
No existen puntos de corte, sino que se transforman mediante tablas de conversión en percentiles.

Tabla 8. Fuente: elaboración propia a partir de Escala para el Síndrome Positivo y Negativo de la Esquizofrenia. Positive and Negative Syndrome Scale (PANSS). Junta de Andalucía.
4.3.3 Comportamiento motor desorganizado o anómalo
Presencia de pensamiento confuso, discurso incoherente y comportamiento desorganizado, extravagante y raro, acompañado de higiene o aspecto inapropiados. Síntomas psicomotores que pueden variar desde la catatonia hasta la inquietud psicomotriz e incluso la agitación.
4.3.4 Clínica cognitiva
Merma en la atención, memoria y ciertas funciones ejecutivas que incluyen dificultades de concentración y memoria, tales como la falta de atención, la lentitud de pensamiento y la falta de percepción (comprensión y aceptación) de la enfermedad.
4.4 CLASIFICACIÓN
4.4.1 Esquizofrenia
Definición: trastorno mental grave donde la duración de la clínica psicótica es de al menos 6 meses.
- Epidemiología: tasa de prevalencia del 1 %. Habitualmente, comienza entre los 15-35 años, rara vez aparece antes de los 10 años y en las mujeres hay un repunte entre los 45-50 años relacionado con la menopausia. Puede comenzar de manera aguda o insidiosa, y supone una pérdida de la esperanza de vida de entre 12 y 15 años.
- Subtipos: están definidos por los síntomas predominantes en cada caso; pueden incluir síntomas característicos de más de un subtipo, por lo que en el DSM-V y en la CIE-11 se han suprimido. Estos subtipos eran: paranoide (+ frecuente, predominan delirios y alucinaciones), hebefrénica o desorganizada (peor pronóstico, síntomas negativos), catatónica, indiferenciada (características de varios subtipos), residual (persisten síntomas negativos) y simple (desarrollo insidioso y progresivo de un comportamiento extravagante, no hay alucinaciones ni ideas delirantes). La catatonía ha pasado a considerarse un síndrome independiente y transdiagnóstico.
- Evolución:
- Fase prodrómica (trema): desviación del funcionamiento cognitivo, conductual social y emocional. Es una etapa de transición, de duración variable, entre la normalidad previa y la franca aparición de síntomas. Aparecen síntomas variados pero inespecíficos, como alteraciones en la alimentación, dificultad para concentrarse, insomnio, desórdenes horarios, aislamiento social o preocupación e ideas rumiativas.
- Fase aguda: fase de crisis o de brote psicótico, de duración variable. La sintomatología positiva aparece con mayor intensidad junto con un cambio en el comportamiento muy llamativo y extraño, con grandes niveles de desconfianza hacia su entorno más cercano.
- Fase residual: desaparecen los síntomas positivos o disminuye su intensidad y la repercusión emocional. Aparece la sintomatología negativa de intensidad variable, aunque pueden darse también síntomas depresivos, irritabilidad y/o deterioro cognitivo. Puede tener lugar un sentimiento de confusión y no recordar partes de la fase aguda. Una complicación en esta etapa es la depresión postbrote que puede predisponer al paciente al riesgo del suicidio.
- Fase de estabilización: etapa muy variable a nivel clínico, que puede ir desde la completa remisión clínica hasta la persistencia de algunos síntomas, especialmente negativos, en intensidad variable.
- Curso: teoría de los 3 tercios:
- 1/3 se recupera completamente.
- 1/3 sigue teniendo ciertas limitaciones después de un brote.
- 1/3 cursa con sintomatología grave y no puede vivir de forma autónoma.

Tabla 9.
4.4.2 Trastorno psicótico breve
Definición: aparición de síntomas psicóticos eminentemente positivos (ideas delirantes y alucinaciones, principalmente) de entre 1 día y 1 mes de duración. La remisión puede llegar a ser completa.
- Epidemiología: mayor prevalencia en pacientes jóvenes (20-30 años) y mujeres (probabilidad 2 veces más alta que en hombres). Los trastornos de personalidad previos (personalidad paranoide o esquizotípica), ciertas enfermedades físicas (lupus) u otros factores estresantes graves (desastres naturales, migración, traumas) pueden precipitar la aparición del trastorno. También puede estar asociado al consumo de tóxicos, que si se suspenden el brote cede.
- Evolución: el 50 % de los pacientes desarrollan síndromes psiquiátricos crónicos (esquizofrenia, trastorno esquizoafectivo...), mientras que en el resto se produce una remisión completa del cuadro.
4.4.3 Trastorno esquizofreniforme
Definición: características similares a la esquizofrenia en el que la clínica psicótica tiene una duración superior a 1 mes, pero inferior a 6 meses. Aparición ser súbita y aguda, así como su posterior desaparición.
- Epidemiología: prevalencia alrededor del 0,05 %, similar en ambos sexos y de inicio más frecuente en la adolescencia o adultez temprana.
- Evolución: entre el 60 % y el 80 % de estos pacientes evoluciona hasta el diagnóstico de esquizofrenia. El 20 % restante no suele tener secuelas ni deterioro, por lo que presenta mejor pronóstico que la esquizofrenia.
4.4.4 Trastorno delirante
Definición: trastorno mental caracterizado por la presencia de creencias falsas firmemente sostenidas (delirios), que persisten al menos durante 1 mes sin otros síntomas de psicosis. Puede tener inicio insidioso o brusco. El contenido de esas ideas no es extraño y puede crear dudas en el entorno, dilatándose el diagnóstico en el tiempo.
- Epidemiología: presenta una prevalencia del 0,2 % y la edad media de inicio está alrededor de los 40 años. Es ligeramente más frecuente en mujeres y síexisten antecedentes familiares. Habitualmente, aparecen en una estructura de personalidad premórbida (paranoide, rígida, desconfiada).
- Clínica: la única sintomatología psicótica es el delirio. No suelen aparecer otros trastornos del pensamiento ni de la sensopercepción, manteniéndose la funcionalidad del paciente en lo relativo al ámbito laboral y relacional. No suele existir empobrecimiento cognitivo ni alteraciones en el lenguaje o en la afectividad, por lo que el funcionamiento global es mejor que en otros trastornos psicóticos, al igual que el pronóstico. Pueden existir alteraciones conductuales, pero siempre en el contexto del delirio, como hostilidad, agresividad, euforia o desconfianza. El delirio se presenta como lógico, verosímil y creíble. El discurso es totalmente estructurado y el argumento delirante es estable y encapsulado. Conciencia de enfermedad casi ausente.
- Pronóstico: mejor en el caso de las mujeres, si se inicia antes de los 30 años (diagnóstico precoz) y está casado y/o con relaciones sociales estables.
4.4.5 Trastorno esquizoafectivo
Definición: trastorno mental grave caracterizado por una combinación de síntomas de esquizofrenia, como alucinaciones o delirios, y síntomas de trastornos del estado de ánimo, como depresión o manía.
- Epidemiología: prevalencia menor al 1 %, que constituye entre el 10 % y el 30 % de los cuadros psicóticos que se ven en pacientes hospitalizados. Aparece con mayor frecuencia en mujeres. En cuanto a los subtipos, el depresivo es más frecuente en la población mayor, mientras que el tipo maniaco prevalece en los jóvenes.
- Clínica: los brotes comienzan con periodos de clínica psicótica positiva (alucinaciones y delirios) en ausencia de síntomas afectivos; al cabo de unos días o semanas, se produce la aparición de clínica afectiva maniaca, depresiva o mixta (con o sin catatonía).
En los periodos entre brotes, el paciente presenta síntomas negativos de manera crónica. Globalmente hablando, estos síntomas suelen ser de menos intensidad o gravedad que en la esquizofrenia.
- Clasificación:
- Tipo Bipolar: con episodio maníaco.
- Tipo Depresivo: Con episodio depresivo.
- Curso: tendencia a cronificación, alternando periodos de exacerbación clínica (brotes o episodios) con otros de remisión parcial.
- Pronóstico: mejor que el de la esquizofrenia, pero peor que el de los trastornos del estado de ánimo. Factores de buen pronóstico: historia premórbida sin alteraciones destacables, inicio brusco, presencia de factores precipitantes (estrés o traumas), escasez o ausencia de síntomas negativos, comienzo tardío, remisiones totales entre los brotes, ausencia de antecedentes familiares.
Dentro del espectro de la esquizofrenia, aparece el concepto de CATATONÍA (aunque dicho cuadro puede aparecer en otros trastornos diferentes a los del espectro de la esquizofrenia). Se trata de un cuadro clínico caracterizado por anomalías motoras. Puede estar asociado a otro trastorno mental u otras afecciones médicas. En el DSM-V el diagnóstico es "Catatonía asociado a otro trastorno mental". El cuadro clínico está dominado por 3 o más de los síntomas siguientes:
- Estupor: ausencia de actividad psicomotora: no interactúa activamente con el entorno).
- Catalepsia inducción pasiva de una postura mantenida contra la gravedad.
- Flexibilidad cérea: resistencia leve y constante al cambio de postura dirigida por el profesional.
- Mutismo: respuesta verbal ausente o escasa.
- Negativismo: oposición o ausencia de respuesta a instrucciones o estímulos externos.
- Manierismo: caricatura extraña, circunstancial de acciones normales.
- Estereotipia: movimientos repetitivos, anormalmente frecuentes, no dirigidos a un objetivo.
- Agitación no influida por estímulos externos.
- Muecas.
- Ecolalia: imitación del habla de otra persona.
- Ecopraxia: imitación de los movimientos de otra persona.
4.5 OPCIONES DE TRATAMIENTO Para TENER EN CUENTA
4.5.1 Psicofarmacología
Los fármacos utilizados en el tratamiento de los trastornos psicóticos se denominan antipsicóticos o neurolépticos. Estos medicamentos se absorben bien por vía oral y algunos también por vía intramuscular. La absorción se reduce con antiácidos, café y té. Atraviesan la barrera hematoencefálica, se metabolizan en el hígado y se eliminan principalmente por los riñones. El tabaco y el alcohol disminuyen sus niveles en sangre.
La clasificación de los fármacos neurolépticos es la siguiente:
- Antipsicóticos típicos o de 1.ª generación:
- Producen bloqueo postsináptico de los receptores dopaminérgicos D2.
- Controlan principalmente la sintomatología positiva.
- Desventajas: a grandes dosis, generan reacciones extrapiramidales (parkinsonismo, rigidez articular, signo de la rueda dentada, temblores, acatisia, distonía aguda o discinesia tardía) Estas reacciones se relacionan con las propiedades antidopaminérgicas de los fármacos. No producen efecto sobre la sintomatología negativa.
- Haloperidol y clorpromazina.
- Antipsicóticos atípicos o de 2.ª generación:
- Bloquean tanto los receptores dopaminérgicos como serotoninérgicos.
- Actúan tanto en la sintomatologíapositiva como en la negativa y la cognitiva.
- Aumentan el riesgo de desarrollar un síndrome metabólico (obesidad, hiperlipidemia, hipertensión...).
PRINCIPALES COMPLICACIONES DE LOS NEUROLÉPTICOS:
- Síndrome neuroléptico maligno: reacción neuropsiquiátrica poco frecuente (1 %), pero potencialmente grave (puede resultar letal hasta en el 20 % de los casos, por fallo renal agudo). Inicio brusco al comenzar el tratamiento con un nuevo antipsicótico o al
modificar la dosis ya existente. No es dosis-dependiente, es decir, el riesgo de producirse no es mayor en tratamientos a dosis elevadas, sino que está relacionado con la idiosincrasia del paciente (más frecuente en varones y más riesgo si hay enfermedad cerebral orgánica, deshidratación, agotamiento físico y uso de neurolépticos de larga duración). La clínica comienza a las 24-72 horas después de iniciar el tratamiento y se caracteriza por la alteración del nivel de conciencia (desde la confusión al coma), hipertermia, rigidez muscular e inestabilidad hemodinámica. En analítica aparece leucocitosis y elevación muy alta de CPK. Suele desaparecer a los 5-10 días tras la retirada del fármaco. - Agranulocitosis: alteración sanguínea caracterizada por la disminución de la cifra de granulocitos, sin otras citopenias acompañantes, generalmente inducida por fármacos. Suele ser de instauración brusca, con fiebre alta, úlceras necróticas en las mucosas de la región orofaríngea, así como en la región anal y vaginal. La clozapina, neuroléptico de elección en las psicosis refractarias, presenta un alto riesgo de producir agranulocitosis, por lo que los cuidados de enfermería serán:
- Hemograma semanal durante las primeras 18 semanas de tratamiento y uno mensual a partir de esa fecha mientras dure el tratamiento con clozapina y hasta 4 semanas tras la finalización del mismo.
- Realizar educación sanitaria sobre manejo de hiperglucemias (la clozapina altera la tolerancia a la glucosa y exacerba la diabetes mellitus).
- Explicar a la persona que debe comunicar la existencia de cambios en el consumo de tabaco y/o café para reajustar la dosis, ya que puede reducir los niveles plasmáticos.
- Programar controles para detectar aumentos ponderales asociados.
4.5.2 Terapia electroconvulsiva (TEC)
Definición: inducción de una crisis convulsiva con fines terapéuticos mediante la administración de estímulos eléctricos de frecuencia variable al cerebro, a través de electrodos colocados en el cuero cabelludo y bajo anestesia general.
Su indicación se basa en criterios clínicos sobre el tipo y la gravedad de la enfermedad, la necesidad de respuesta urgente, la imposibilidad de utilizar fármacos, la resistencia o la intolerancia a otros tipos de tratamientos, valoración de situaciones especiales (embarazo, riesgo grave de suicidio, antecedentes de buena respuesta en un episodio anterior…). No presenta contraindicaciones absolutas, se debe realizar un balance riesgo-beneficio.
La posición durante la sesión de TEC es en decúbito supino con piernas ligeramente separadas y brazos paralelos al tronco, sin almohada y con los pies al descubierto. La persona tiene que ayer en ayunas 6h antes y post-TEC 2h con dieta absoluta y encamado. Previamente se deben retirar joyas, prótesis y maquillajes.
Post-TEC puede aparecer fatiga (73%), cefalea, mialgias, náuseas, amnesia anterógrada y retrógrada.
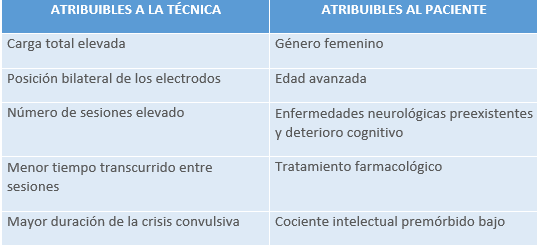
Tabla 10. Factores de riesgo relacionados con el incremento de los efectos secundarios cognitivos de la TEC. Modificada a partir de “Consenso Español sobre la Terapia Electroconvulsiva. 2018. Sociedad Española de Psiquiatría Biológica”.
PROGRAMAS DE INTERVENCIÓN TEMPRANA EN PSICOSIS (ITP)
- Población diana: adolescentes y adultos jóvenes (14 a 35 años).
- Objetivo: actuar en la prevención secundaria, mediante la detección temprana de la enfermedad y la instauración precoz de tratamiento, con finalidad de impedir o limitar el potencial deterioro funcional de la persona y mejorar su pronóstico.
- El tiempo de espera desde la derivación no debería superar las dos semanas.
- Periodo de alta vulnerabilidad: de tres a cinco años tras la recuperación del primer episodio psicótico.
- Los 3 elementos clave para desarrollar estos programas son: instalaciones apropiadas, recursos humanos suficientes y financiación estable.
BIBLIOGRAFÍA
- Grupo de trabajo de la Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia (avalia-t); 2014. Guías de Práctica Clínica en el SNS: Avalia-t 2013/06.
- Galiana Roch JL. Enfermería psiquiátrica. Barcelona. Elsevier España. 2016.
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders. Madrid: Editorial Médica Panamericana; 2013.
- Butcher HK., Bulechek GM, Faan PR, Dochterman JM, Wagner C. Clasificación de intervenciones de enfermería (NIC). 7a ed. Barcelona: Elsevier; 2018.
- NANDA Internacional. Diagnósticos enfermeros. Definiciones y clasificaciones 2021-2023. 12ª ed. Barcelona: 2021.
- The Society for Developmental and Behavioral Pediatrics Clinical Practice Guideline for the Assessment and Treatment of Children and Adolescents With Complex Attention-Deficit/Hyperactivity Disorder: Process of Care Algorithms.
- Barbaresi WJ, Campbell L, Diekroger EA, et al.
- Journal of Developmental and Behavioral Pediatrics: JDBP. 2020 Feb/Mar;41 Suppl 2S:S58-S74. doi:10.1097/DBP.0000000000000781.
- Athletes With Attention-Deficit/Hyperactivity Disorder: Position Statement of the American Medical Society for Sports Medicine.
- Pujalte GGA, Narducci DM, Smith MS, et al.
- Clinical Journal of Sport Medicine: Official Journal of the Canadian Academy of Sport Medicine. 2023;33(3):195-208. doi:10.1097/JSM.0000000000001152.
- Clinical Practice Guideline for the Diagnosis, Evaluation, and Treatment of Attention-Deficit/Hyperactivity Disorder in Children and Adolescents.Wolraich ML, Hagan JF, Allan C, et al. Pediatrics. 2019;144(4): e20192
- Grupo de trabajo de la guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Ministerio de sanidad, política social e igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia, avalia-t. Conselleria de Sanidad; 2020.
https://portal.guiasalud.es/wpcontent/uploads/2020/09/gpc_481_conducta_suicida_avaliat_resum_modif_2020_2.pdf(último acceso 10 diciembre 2021)
- Abordaje del fenómeno del chemsex. Secretaría del Plan Nacional sobre el Sida. Ministerio de Sanidad. Madrid. 2020. Disponible en:
https://www.sanidad.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/chemSex/docs/CHEMSEX._ABORDAJE.pdf
- Herrera Ramírez R, Ures Villar MB, Mertínez Jambrina JJ. El tratamiento del suicidio en la prensa española: ¿efecto wether o efecto papageno? Rev. Asoc. Esp. Neuropsiq. 2015;35(125):123-134.
- Servicio Andaluz de Salud. Desarrollo de programas de tratamiento asertivo comunitario. Documento marco. Área de Direcciones de Organizaciones Sanitarias de la Escuela Andaluza de Salud Pública. Alur S.C.A. 2010. Disponible en: https://consaludmental.org/publicaciones/TratamientoasertivocomunitarioAndalucia.pdf
- Escala para el Síndrome Positivo y Negativo de la Esquizofrenia. Positive and Negative Syndrome Scale (PANSS). Junta de Andalucía. Disponible en
https://www.sspa.juntadeandalucia.es/servicioandaluzdesalud/sites/default/files/sincfiles/wsas-media-pdf_publicacion/2022/8.%20PANSS-1.pdf
- Grupo de Trabajo de chemsex del Plan Nacional sobre el sida. Informe sobre chemsex en España. Dirección General de Salud Pública Calidad e Innovación. Septiembre 2019.
- Poppers. Todo lo que sabemos a tu disposición. Delegación del Gobierno para el Plan Nacional sobre Drogas (DGPNSD). Diciembre 2022.
- Dirección General de Salud Pública. Informe sobre los cigarrillos electrónicos: situación actual, evidencia disponible y regulación. 2022. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/InformeCigarrilloselectronicos.pdf
- Bolsitas de nicotina (“Nicotine Pouches”). Informe del Instituto Federal para Valoración de Riesgos (BfR) de Alemania. Unidad de Prevención del tabaquismo. 2023. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/NicotinePouches_informe.pdf
- Parental Risk Factors Among Children With Reactive Attachment Disorder Referred to Specialized Services: A Nationwide Population-Based Study.
- Upadhyaya S, Chudal R, Luntamo T, et al.
- Child Psychiatry and Human Development. 2019;50(4):546-556. doi:10.1007/s10578-018-00861-6.
- Reactive Attachment Disorder: What We Know About the Disorder and Implications for Treatment.
- Hanson RF, Spratt EG.
- Child Maltreatment. 2000;5(2):137-45. doi:10.1177/1077559500005002005.
- Grupo de trabajo de la Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria. Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria. Ministerio de Sanidad. Servicio de Evaluación del Servicio Canario de la Salud; 2024. Guías de Práctica Clínica en el SNS. Disponible en:
https://portal.guiasalud.es/wp-content/uploads/2025/01/gpc_641_ansiedad_sescs_compl.pdf
- Grupo de trabajo de la guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Ministerio de sanidad, política social e igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia, avalia-t. Conselleria de Sanidad; 2020.
https://portal.guiasalud.es/wp-content/uploads/2020/09/gpc_481_conducta_suicida_avaliat_resum_modif_2020_2.pdf(último acceso 10 diciembre 2021)
- Abordaje del fenómeno del chemsex. Secretaría del Plan Nacional sobre el Sida. Ministerio de Sanidad. Madrid. 2020. Disponible en:
https://www.sanidad.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/chemSex/docs/CHEMSEX._ABORDAJE.pdf
- Herrera Ramírez R, Ures Villar MB, Mertínez Jambrina JJ. El tratamiento del suicidio en la prensa española: ¿efecto wether o efecto papageno? Rev. Asoc. Esp. Neuropsiq. 2015;35(125):123-134.
- Servicio Andaluz de Salud. Desarrollo de programas de tratamiento asertivo comunitario. Documento marco. Área de Direcciones de Organizaciones Sanitarias de la Escuela Andaluza de Salud Pública. Alur S.C.A. 2010. Disponible en:https://consaludmental.org/publicaciones/TratamientoasertivocomunitarioAndalucia.pdf
- Escala para el Síndrome Positivo y Negativo de la Esquizofrenia. Positive and Negative Syndrome Scale (PANSS). Junta de Andalucía. Disponible en:
https://www.sspa.juntadeandalucia.es/servicioandaluzdesalud/sites/default/files/sincfiles/wsas-media-pdf_publicacion/2022/8.%20PANSS-1.pdf
- Grupo de Trabajo de chemsex del Plan Nacional sobre el sida. Informe sobre chemsex en España. Dirección General de Salud Pública Calidad e Innovación. Septiembre 2019.
- Poppers. Todo lo que sabemos a tu disposición. Delegación del Gobierno para el Plan Nacional sobre Drogas (DGPNSD). Diciembre 2022.
- Dirección General de Salud Pública. Informe sobre los cigarrillos electrónicos: situación actual, evidencia disponible y regulación. 2022. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/InformeCigarrilloselectronicos.pdf
- Bolsitas de nicotina (“Nicotine Pouches”). Informe del Instituto Federal para Valoración de Riesgos (BfR) de Alemania. Unidad de Prevención del tabaquismo. 2023. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/NicotinePouches_informe.pdf
