5.1 DEFINICIÓN
Conjunto de trastornos cuya principal característica subyacente es la alteración del estado de ánimo del individuo (ánimo triste, vacío o irritable), acompañado de cambios somáticos y cognitivos que afectan significativamente a la capacidad funcional de la persona.
5.2 CLASIFICACIÓN
5.2.1 Trastorno de la desregulación destructiva del estado de ánimo
Definición: accesos de cólera graves y recurrentes que se manifiestan verbalmente y/o con el comportamiento (agresiones p.ej.) con una intensidad desproporcionada a la situación o estímulo.
5.2.2 Trastorno de depresión mayor
Definición: predomina el síntoma subjetivo de estado de ánimo deprimido y una reducción del interés, en ausencia de clínica maniaca. (nunca ha habido un episodio maníaco o hipomaníaco).
- Epidemiología: aunque la prevalencia de los síntomas depresivos puede llegar a ser del 13-20 %, la prevalencia de la depresión mayor está en torno al 3 %, y casi del doble en mujeres en comparación con los hombres. Puede comenzar a cualquier edad y presenta cierta predisposición genética: la probabilidad de sufrir depresión se triplica si existen antecedentes familiares. Los 6 meses previos al parto se consideran factor de riesgo.
- Clínica: según el DSM-V deben aparecer 5 o más síntomas durante mínimo 2 semanas. Al menos uno de los síntomas tiene que ser estado de ánimo deprimido o pérdida de interés o placer (anhedonia).
- Estado de ánimo deprimido la mayor parte del día, casi todos los días (en niños y adolescentes, el estado de ánimo puede ser irritable).
- Disminución importante del interés o placer.
- Pérdida importante de peso sin hacer dieta o aumento de peso.
- Insomnio o hipersomnia.
- Agitación o retraso psicomotor (observable también por parte de otros).
- Fatiga o anergia.
- Sentimiento de inutilidad o culpabilidad excesiva o inapropiada.
- Disminución de la capacidad para pensar, concentrarse o tomar decisiones.
- Pensamientos de muerte recurrentes, ideas suicidas recurrentes sin un plan determinado, intento de suicidio…
- Pronóstico: a mayor número de recaídas peor pronóstico.
- Riesgo de suicidio: el riesgo aumenta cuando la persona empieza a mejorar (aumenta la energía y disminuye la inhibición).
- Tratamiento con antidepresivos:
- De elección: inhibidores selectivos de la recaptación de la serotonina (ISRS).
- Efectos secundarios: boca seca, estreñimiento, hipotensión ortostática, temblores, náuseas, diarrea, alteraciones cardiacas, aumento de peso, problemas hepáticos, disfunción sexual, nerviosismo, malestar, dolor de cabeza, insomnio, interacciones con otros fármacos.
- Para tener en cuenta: aumento progresivo de la dosis hasta conseguir un efecto terapéutico (tarda alrededor de 3 semanas en conseguirse).
- Niños y adolescentes: Suele presentarse con manifestaciones somáticas como cefalea o dolor abdominal, y cambios en el comportamiento.
- Los antidepresivos actúan lentamente, con efectos clínicos visibles entre dos y cuatro semanas. No generan tolerancia ni dependencia. Se absorben por vía oral, se metabolizan en el hígado y se eliminan principalmente por los riñones. Son altamente liposolubles y atraviesan las barreras hematoencefálica y placentaria. Citalopram, escitalopram y sertralina tienen un metabolismo hepático reducido, siendo preferidos en pacientes con enfermedades hepáticas y múltiples tratamientos, especialmente en ancianos.
5.2.3 Revisión GPC depresión (2023)
El manejo de la depresión en el adulto debe seguir un modelo de atención escalonada y de colaboración entre atención primaria y salud mental.
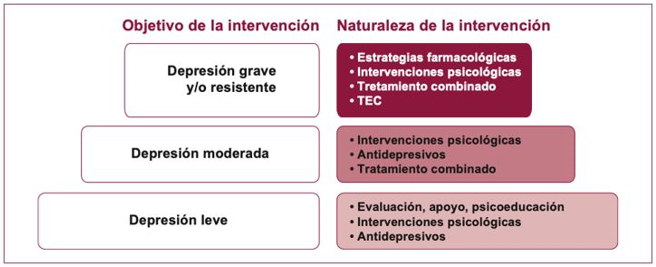
Imagen 1. Modelo escalonado en el manejo de la depresión
Extraído de: Grupo de trabajo de la Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia (avalia-t); 2014. Guías de Práctica Clínica en el SNS: Avalia-t 2013/06.
Se recomienda evaluar:
- Características del episodio: duración, número e intensidad de los síntomas y comorbilidad
- Evaluación psicosocial (apoyo social y relaciones interpersonales)
- Grado de disfunción y/o discapacidad asociados
- Riesgo de suicidio: presencia de intentos previos, otros trastornos mentales comórbidos y abuso de sustancias. Síntomas específicos (desesperanza, ansiedad, agitación e ideación suicida) y otros factores de riesgo (enfermedad Física, cronicidad, dolor, historia familiar de suicidio, factores sociales…).
- Respuesta previa al tratamiento.
Tratamiento farmacológico:
- Primera elección de tratamiento: los ISRS (Citalopram, Escitalopram, Fluoxetina, Paroxetina, Sertralina…) son los ATD con mayor evidencia y mejor balance riesgo/beneficio.
- Considerar el tratamiento con benzodiacepinas en casos de presencia de ansiedad, insomnio y/o agitación, aunque su uso no debería prolongarse más de 2-3 semanas (prevenir dependencia).
- El tratamiento ATD se debe mantener al menos 6 meses tras la remisión del episodio. El mantenimiento se debe realizar con la misma dosis con la que se alcanzó la respuesta.
- Para evitar síndrome de discontinuación, el cese de tratamiento antidepresivo se debe realizar reduciendo la dosis de forma gradual (en periodo de 4 semanas). Ante un síndrome de discontinuación (se caracteriza por la presencia de algunos de estos síntomas: irritabilidad, náuseas, insomnio, inestabilidad en la marcha, sudoración y parestesias), considerar reintroducir el ATD original en dosis efectiva y reducir dosis gradualmente.
Estrategias en depresión resistente:
- Se recomienda tratamiento farmacológico combinado de ATD y TCC (al igual que en depresión crónica y/o recurrente).
- La TCC es la terapia con mayor aval empírico.
- Si a la tercera o cuarta semana de tratamiento la persona no presenta respuesta, se podría seguir cualquiera de las siguientes estrategias:
- Cambio de ATD a otro de la misma (preferiblemente ISRS) o distinta familia (de segunda generación).
- Combinación de ATD.
- Potenciación con litio o antipsicóticos.
- No existen datos para recomendar potenciación con buspirona, carbamazepina, lamotrigina, valproato, pindolol, hormonas tiroideas, zinc o benzodiacepinas.
La Ketamina no ha sido contemplada por el SNS para el abordaje de la depresión.
La Dirección General de Cartera Común de Servicios del SNS y Farmacia (DGCCSSNSYF) ha emitido resolución de financiación para la indicación de SPRAVATO® (esketamina) en trastorno depresivo mayor resistente al tratamiento, limitando la financiación en combinación con un ISRS o IRSN, en adultos (18-74 años) que no han respondido al menos a tres estrategias diferentes con ATD, siendo al menos una de ellas una estrategia de combinación o potenciación, en el episodio depresivo grave actual.
La esketamina intranasal puede producir trastornos disociativos, somnolencia, sedación y aumento transitorio de la presión arterial (llegando a producir una crisis hipertensiva). Como medida de minimización de riesgos, la presión arterial debe controlarse antes y después de la administración intranasal de esketamina en un entorno clínico adecuado. Está diseñado para ser administrado por el propio paciente, siempre bajo la supervisión directa de un profesional sanitario, que realizará posteriormente la observación.
La terapia de convulsiones magnéticas (Magnetic seizure therapy) parece ser una tecnología emergente que no se encuentra de momento en cartera de servicios ni se contempla en la GPC.
No se recomienda:
- Estimulación del nervio vago
- Utilización de Hierba de San Juan (HSJ). Interacciona con fármacos anticoagulantes, anticonvulsivos y anticonceptivos orales.
Ejercicio físico: a las personas con depresión leve-moderada se les debería recomendar programas de ejercicio estructurado y supervisado, de intensidad moderada, frecuencia de 2-3 veces por semana, duración de 40-45 minutos y por espacio de 10 a 12 semanas.
5.2.4 Trastorno depresivo persistente
En dicho trastorno se agrupan el trastorno de depresión mayor crónico y el trastorno distímico del DSM-IV. Estado de ánimo depresivo la mayor parte del día (durante mínimo 2 años; en niños y adolescentes 1 año irritabilidad), presente más días de los que está ausente. En general, son capaces de afrontar las exigencias de la vida diaria.
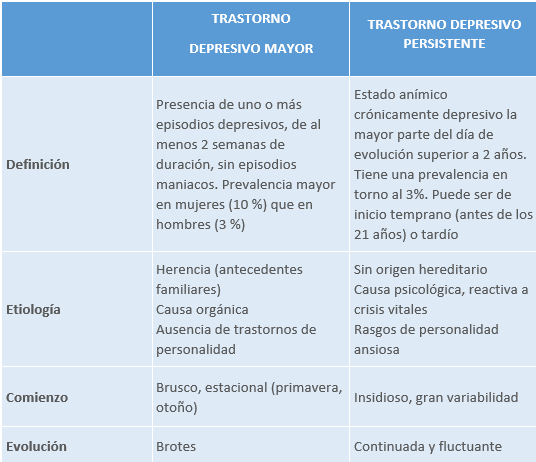
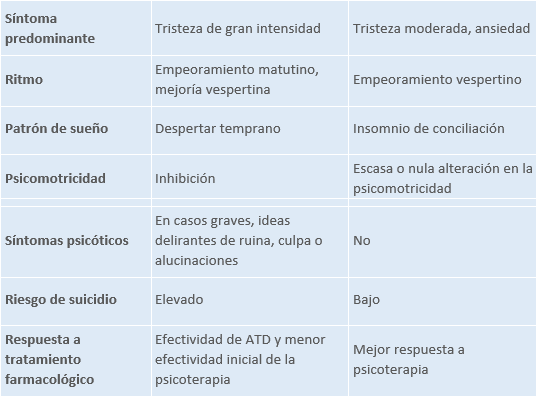
Tabla 11. Diagnóstico diferencial
5.2.5 Trastorno disfórico premenstrual
Definición: estado de ánimo depresivo de aparición en la mayoría de los ciclos menstruales de aparición en la semana antes de inicio de la menstruación y que mejora unos días después o desaparece en la semana posterior a la menstruación. El diagnóstico se confirma mediante evaluaciones diarias prospectivas de al menos dos ciclos sintomáticos.
- Síntomas: labilidad afectiva, irritabilidad, desesperanza, ideas de autodesprecio, ansiedad o tensión, disminución del interés por actividades habituales, dificultad de concentración, cambios en el apetito, anergia, hipersomnia o insomnio. Los síntomas se asocian a malestar clínicamente significativo o interferencia en el ámbito laboral, escolar, social… (ej.: evitación de actividades sociales).
BIBLIOGRAFÍA
- Grupo de trabajo de la Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia (avalia-t); 2014. Guías de Práctica Clínica en el SNS: Avalia-t 2013/06.
- Galiana Roch JL. Enfermería psiquiátrica. Barcelona. Elsevier España. 2016.
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders. Madrid: Editorial Médica Panamericana; 2013.
- Butcher HK., Bulechek GM, Faan PR, Dochterman JM, Wagner C. Clasificación de intervenciones de enfermería (NIC). 7a ed. Barcelona: Elsevier; 2018.
- NANDA Internacional. Diagnósticos enfermeros. Definiciones y clasificaciones 2021-2023. 12ª ed. Barcelona: 2021.
- The Society for Developmental and Behavioral Pediatrics Clinical Practice Guideline for the Assessment and Treatment of Children and Adolescents With Complex Attention-Deficit/Hyperactivity Disorder: Process of Care Algorithms.
- Barbaresi WJ, Campbell L, Diekroger EA, et al.
- Journal of Developmental and Behavioral Pediatrics: JDBP. 2020 Feb/Mar;41 Suppl 2S:S58-S74. doi:10.1097/DBP.0000000000000781.
- Athletes With Attention-Deficit/Hyperactivity Disorder: Position Statement of the American Medical Society for Sports Medicine.
- Pujalte GGA, Narducci DM, Smith MS, et al.
- Clinical Journal of Sport Medicine: Official Journal of the Canadian Academy of Sport Medicine. 2023;33(3):195-208. doi:10.1097/JSM.0000000000001152.
- Clinical Practice Guideline for the Diagnosis, Evaluation, and Treatment of Attention-Deficit/Hyperactivity Disorder in Children and Adolescents.Wolraich ML, Hagan JF, Allan C, et al. Pediatrics. 2019;144(4): e20192
- Grupo de trabajo de la guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Ministerio de sanidad, política social e igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia, avalia-t. Conselleria de Sanidad; 2020.
https://portal.guiasalud.es/wpcontent/uploads/2020/09/gpc_481_conducta_suicida_avaliat_resum_modif_2020_2.pdf(último acceso 10 diciembre 2021)
- Abordaje del fenómeno del chemsex. Secretaría del Plan Nacional sobre el Sida. Ministerio de Sanidad. Madrid. 2020. Disponible en:
https://www.sanidad.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/chemSex/docs/CHEMSEX._ABORDAJE.pdf
- Herrera Ramírez R, Ures Villar MB, Mertínez Jambrina JJ. El tratamiento del suicidio en la prensa española: ¿efecto wether o efecto papageno? Rev. Asoc. Esp. Neuropsiq. 2015;35(125):123-134.
- Servicio Andaluz de Salud. Desarrollo de programas de tratamiento asertivo comunitario. Documento marco. Área de Direcciones de Organizaciones Sanitarias de la Escuela Andaluza de Salud Pública. Alur S.C.A. 2010. Disponible en: https://consaludmental.org/publicaciones/TratamientoasertivocomunitarioAndalucia.pdf
- Escala para el Síndrome Positivo y Negativo de la Esquizofrenia. Positive and Negative Syndrome Scale (PANSS). Junta de Andalucía. Disponible en
https://www.sspa.juntadeandalucia.es/servicioandaluzdesalud/sites/default/files/sincfiles/wsas-media-pdf_publicacion/2022/8.%20PANSS-1.pdf
- Grupo de Trabajo de chemsex del Plan Nacional sobre el sida. Informe sobre chemsex en España. Dirección General de Salud Pública Calidad e Innovación. Septiembre 2019.
- Poppers. Todo lo que sabemos a tu disposición. Delegación del Gobierno para el Plan Nacional sobre Drogas (DGPNSD). Diciembre 2022.
- Dirección General de Salud Pública. Informe sobre los cigarrillos electrónicos: situación actual, evidencia disponible y regulación. 2022. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/InformeCigarrilloselectronicos.pdf
- Bolsitas de nicotina (“Nicotine Pouches”). Informe del Instituto Federal para Valoración de Riesgos (BfR) de Alemania. Unidad de Prevención del tabaquismo. 2023. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/NicotinePouches_informe.pdf
- Parental Risk Factors Among Children With Reactive Attachment Disorder Referred to Specialized Services: A Nationwide Population-Based Study.
- Upadhyaya S, Chudal R, Luntamo T, et al.
- Child Psychiatry and Human Development. 2019;50(4):546-556. doi:10.1007/s10578-018-00861-6.
- Reactive Attachment Disorder: What We Know About the Disorder and Implications for Treatment.
- Hanson RF, Spratt EG.
- Child Maltreatment. 2000;5(2):137-45. doi:10.1177/1077559500005002005.
- Grupo de trabajo de la Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria. Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria. Ministerio de Sanidad. Servicio de Evaluación del Servicio Canario de la Salud; 2024. Guías de Práctica Clínica en el SNS. Disponible en:
https://portal.guiasalud.es/wp-content/uploads/2025/01/gpc_641_ansiedad_sescs_compl.pdf
- Grupo de trabajo de la guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Ministerio de sanidad, política social e igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia, avalia-t. Conselleria de Sanidad; 2020.
https://portal.guiasalud.es/wp-content/uploads/2020/09/gpc_481_conducta_suicida_avaliat_resum_modif_2020_2.pdf(último acceso 10 diciembre 2021)
- Abordaje del fenómeno del chemsex. Secretaría del Plan Nacional sobre el Sida. Ministerio de Sanidad. Madrid. 2020. Disponible en:
https://www.sanidad.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/chemSex/docs/CHEMSEX._ABORDAJE.pdf
- Herrera Ramírez R, Ures Villar MB, Mertínez Jambrina JJ. El tratamiento del suicidio en la prensa española: ¿efecto wether o efecto papageno? Rev. Asoc. Esp. Neuropsiq. 2015;35(125):123-134.
- Servicio Andaluz de Salud. Desarrollo de programas de tratamiento asertivo comunitario. Documento marco. Área de Direcciones de Organizaciones Sanitarias de la Escuela Andaluza de Salud Pública. Alur S.C.A. 2010. Disponible en:https://consaludmental.org/publicaciones/TratamientoasertivocomunitarioAndalucia.pdf
- Escala para el Síndrome Positivo y Negativo de la Esquizofrenia. Positive and Negative Syndrome Scale (PANSS). Junta de Andalucía. Disponible en:
https://www.sspa.juntadeandalucia.es/servicioandaluzdesalud/sites/default/files/sincfiles/wsas-media-pdf_publicacion/2022/8.%20PANSS-1.pdf
- Grupo de Trabajo de chemsex del Plan Nacional sobre el sida. Informe sobre chemsex en España. Dirección General de Salud Pública Calidad e Innovación. Septiembre 2019.
- Poppers. Todo lo que sabemos a tu disposición. Delegación del Gobierno para el Plan Nacional sobre Drogas (DGPNSD). Diciembre 2022.
- Dirección General de Salud Pública. Informe sobre los cigarrillos electrónicos: situación actual, evidencia disponible y regulación. 2022. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/InformeCigarrilloselectronicos.pdf
- Bolsitas de nicotina (“Nicotine Pouches”). Informe del Instituto Federal para Valoración de Riesgos (BfR) de Alemania. Unidad de Prevención del tabaquismo. 2023. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/NicotinePouches_informe.pdf
