Los trastornos de ansiedad comparten características de miedo y ansiedad excesivos y alteraciones conductuales asociadas. El miedo se entiende como una respuesta emocional a una amenaza inminente, real o imaginaria, mientras que la ansiedad es una respuesta anticipatoria a una amenaza futura.
La ansiedad por sí misma no es un proceso patológico, sino un proceso fisiológico que ayuda a mantenernos alerta activa el sistema nervioso autónomo en respuesta a una amenaza vaga e inespecífica (física o psíquica). Se transforma en patológica cuando impide a la persona desarrollar actividades cotidianas, produce sentimientos de inseguridad e interfiere en las relaciones con los demás y con el entorno.
Según el estudio publicado por el ministerio de sanidad "La salud mental en el estudiantado de las universidades españolas", la prevalencia de ansiedad moderada o grave es de 1 de cada 2 estudiantes. Con la nueva Ley Orgánica del Sistema Universitario (LOSU) las universidades deberán contar con servicios de prevención y orientación psicopedagógica y de fomento del bienestar en los campus.
Los trastornos de ansiedad se diferencian del miedo o la ansiedad normal propios del desarrollo por ser excesivos o persistir más allá de los periodos de desarrollo apropiados. En cuanto a la epidemiología, los trastornos de ansiedad están presentes en el 10-15 % de la población, apareciendo 2 veces más en mujeres que en hombres.
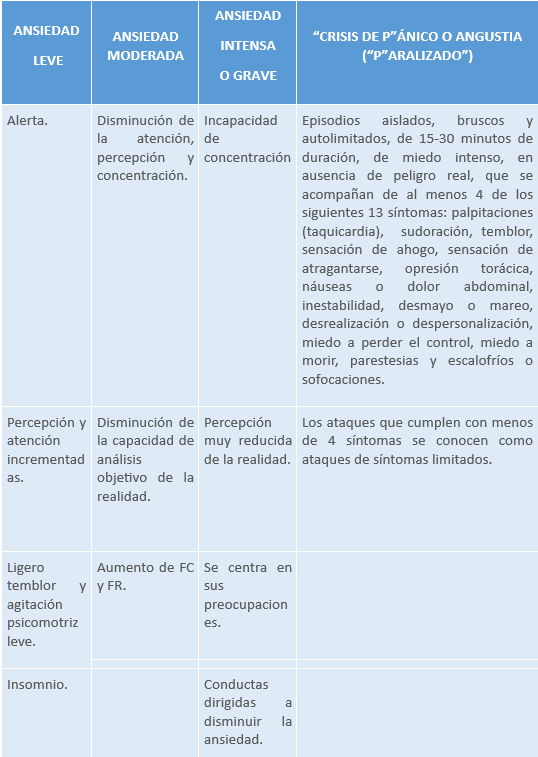

Tabla 16. Hildegard Peplau diferenció 4 grados o niveles de ansiedad
Las recomendaciones dietéticas para la prevención y el tratamiento de la ansiedad son:
- Aumentar consumo de frutas y verduras en crudo
- Priorizar frutas como manzana, plátano y cítricos
- Verduras de hoja verde y vegetales ricos en antioxidantes (fresas, zanahoria, tomate, uva y brócoli)
- Alimentos ricos en omega-3 y omega-6 (pescado azul con espina, semilla, frutos secos y AOVE)
- Consumo específico de fuentes ricas en magnesio: verduras, productos lácteos, huevos, pescados, frutos secos, cereales integrales y chocolate.
- Ingesta importante de hierro y zinc (legumbres, huevo, frutos secos, carne magra y roja, esta última de forma ocasional).
- Ingesta específica de vitaminas B9 y B12.
- Aumentar el consumo de fuentes ricas en triptófano, que se encuentra en las carnes magras, el pescado azul y la yema de huevo, principalmente.
- Priorizar la ingesta de cereales integrales sobre los cereales refinados, moderando o limitando el consumo de azúcares simples y postres dulces.
- Aumentar el consumo de fibra dietética (verduras y cereales integrales).
8.1 TRASTORNO DE ANSIEDAD POR SEPARACIÓN
Definición: Experimentación de miedo o ansiedad excesiva e inapropiada para el nivel de desarrollo de la persona ante la separación real o supuesta de la persona por la que siente apego o ante el alejamiento del hogar.
La ansiedad, el miedo o la evitación es persistente y dura al menos 4 semanas en niños y adolescentes o 6 o más meses en adultos (el tiempo en adultos es orientativo y flexible).
- Más frecuente en niñas, alrededor de los 7 años de edad, con una prevalencia del 1-5 %. Se manifiesta con una preocupación excesiva por sus seres queridos, mediante ideas obsesivas y temores sobre enfermedades, accidentes o muerte que le pueden llevar hasta un nivel de pánico.
8.2 MUTISMO SELECTIVO
Definición: fracaso al hablar en situaciones sociales en las que existe expectativa por hablar a pesar de hacerlo en otras situaciones. La alteración interfiere a nivel social y/o laboral/académico.
8.3 TRASTORNO DE ANSIEDAD GENERALIZADA (TAG)
El diagnóstico se establece mediante los siguientes criterios:
- Preocupación excesiva e incontrolable durante ≥6 meses sobre diversos eventos o actividades.
- Dificultad para controlar la preocupación.
- Presencia de al menos 3 síntomas (1 en niños):
- Inquietud o nerviosismo.
- Fatigabilidad.
- Dificultad para concentrarse o quedarse en blanco.
- Irritabilidad.
- Tensión muscular.
- Alteraciones del sueño (insomnio inicial o de mantenimiento).
- La sintomatología no se explica mejor por otras causas orgánicas, sustancias o problema de salud mental.
El TAG está asociado a:
- Deterioro funcional: dificultad en actividades laborales, familiares y sociales.
- Uso excesivo de recursos: aumento en visitas médicas, pruebas complementarias y consumo farmacológico.
- Cronicidad: solo el 40% presenta remisión de los síntomas a largo plazo.
8.3.1 Epidemiología
- Prevalencia mundial: 1%-3% en población general, llegando al 5-11% en AP.
- Distribución por sexo:
- El riesgo es el doble en mujeres respecto a los hombres.
- Mayor incidencia entre los 35-45 años.
- Comorbilidad:
- Hasta el 80% presenta otros problemas de salud mental, como depresión, fobias, trastornos de pánico o abuso de sustancias.
- Alta frecuencia de síntomas somáticos (dolor abdominal, cefalea, fatiga, disnea, palpitaciones).
8.3.2 Evaluación Clínica
La evaluación en AP debe ser integral y estructurada:
- Historia Clínica Detallada:
- Identificar síntomas clave: preocupación constante, nerviosismo, fatiga, insomnio, somatizaciones.
- Analizar desencadenantes recientes: estrés, problemas laborales o familiares.
- Examen Físico:
- Explorar síntomas somáticos que puedan ser la manifestación inicial del TAG.
- Descartar enfermedades sistémicas:
- Endocrinas: hipertiroidismo, feocromocitoma.
- Cardiovasculares: arritmias, hipertensión.
- Neurológicas: cefalea tensional, epilepsia.
- Evaluación Psicológica:
- Utilizar instrumentos de cribado:
- GAD-7 (Escala de Ansiedad Generalizada): sensibilidad del 89%.
- Escala de Hamilton (HAM-A): permite evaluar la gravedad.
- Realizar un diagnóstico diferencial con:
- Otros trastornos de ansiedad (pánico, ansiedad por separación, adaptativo…).
- Depresión mayor, distimia, TOC, TEPT, TB.
8.3.3 Tratamiento del TAG
El abordaje terapéutico es multimodal e incluye tratamiento psicológico, farmacológico y medidas complementarias. La Terapia Cognitivo-Conductual (TCC) es la primera línea recomendada en el manejo del TAG. Técnicas específicas de la TCC:
- Psicoeducación: Informar sobre el TAG, sus síntomas y el enfoque terapéutico. Enseñar que la preocupación excesiva no es incontrolable.
- Reestructuración Cognitiva: Identificación y modificación de pensamientos automáticos negativos.
- Entrenamiento en Relajación: Técnicas: respiración abdominal, relajación muscular progresiva de Jacobson.
- Exposición Gradual: Afrontamiento progresivo de las situaciones o pensamientos temidos.
- Solución de Problemas: Enseñanza de estrategias estructuradas para manejar preocupaciones.
Otras opciones terapéuticas:
- Mindfulness (Atención Plena): Reducción del estrés mediante el enfoque en el momento presente. Se originó en las enseñanzas budistas. Debido la baja confianza en la evidencia disponible, no se puede emitir una recomendación sobre el uso del mindfulness para el tratamiento en AP de las personas con TAG.
- Terapia de Aceptación y Compromiso (ACT): Fomenta la aceptación de pensamientos y emociones. El tratamiento no se centra en reducir las preocupaciones, sino en cambiar cómo uno responde ante las mismas. Se encuentra dentro de las terapias de tercera generación.
- Relajación Autógena y Biofeedback: Técnicas complementarias en casos leves.
- Terapia metacognitiva: es un enfoque psicoterapéutico, que dirige sus objetivos hacia los mecanismos metacognitivos, es decir, a los mecanismos implicados en la toma de conciencia, interpretación y regulación de los procesos mentales. No tiene tanta experiencia de uso como la TCC y la terapia de relajación entre profesionales especialistas en salud mental.
- Terapia psicodinámica: se ha formulado una recomendación débil en contra del uso de la terapia psicodinámica.
El tratamiento farmacológico está indicado en:
- TAG de intensidad moderada-grave.
- Respuesta inadecuada a la intervención psicológica.
Fármacos de primera elección:
- ISRS (Inhibidores Selectivos de la Recaptación de Serotonina):
- Sertralina, Paroxetina, Escitalopram.
- Inicio gradual para minimizar efectos adversos (náuseas, insomnio).
- IRSN (Inhibidores de la Recaptación de Serotonina y Noradrenalina):
- Venlafaxina, Duloxetina.
- Especialmente útiles si hay síntomas somáticos asociados.
Fármacos de segunda línea:
- Pregabalina:
- Indicada cuando predominan síntomas somáticos.
- Benedictinas (uso a corto plazo):
- Ejemplos: Lorazepam, Alprazolam.
- Restricciones: Riesgo de dependencia y tolerancia.
- Buspirona: Alternativa segura, pero menos efectiva en síntomas graves.
Estrategias terapéuticas específicas
- Evaluación de la adherencia: especialmente en ISRS por su inicio gradual.
- Polifarmacia: considerar solo en TAG resistente o con comorbilidades (Quetiapina).
8.3.4 Seguimiento y Derivación
Monitorización en AP
- Evaluar la evolución cada 4-6 semanas.
- Medir la reducción sintomática con GAD-7 o HAM-A.
- Ajustar tratamiento según la respuesta.
Indicaciones de derivación a salud mental
- TAG refractario: sin respuesta tras 12 semanas.
- Comorbilidad con otros problemas de salud mental graves: depresión mayor, riesgo suicida.
- Necesidad de terapia intensiva combinada: psicoterapia avanzada y farmacología especializada.
8.3.5 Prevención y educación para la salud
- Promoción del Autocuidado:
- Ejercicio físico regular (30 min/día).
- Higiene del sueño.
- Reducción del consumo de alcohol, cafeína y tabaco.
- Educación Familiar: Psicoeducación para facilitar el apoyo al paciente.
- Intervenciones Grupales: Programas de manejo del estrés basados en Mindfulness.
8.4 TRASTORNO DE PÁNICO
Presencia de crisis de angustia recurrentes e inesperadas con un periodo de al menos un mes de preocupaciones persistentes centradas en el temor a que aparezcan nuevas crisis, o bien de cambios en la vida de la persona relacionados con estas crisis (ej.: evitar determinadas situaciones), o temores relacionados con los síntomas de las crisis (ej.: miedo a tener un infarto, o a volverse loco). Las primeras crisis suelen producirse sin desencadenante y es al repetirse cuando se ligan a situaciones de estrés, dando lugar a conductas de evitación. La mayor parte de las veces las crisis no se asocian a situaciones concretas o a un suceso claramente identificable.
Los síntomas que suelen aparecer son: palpitaciones, sudoración, temblor o sacudidas, sensación de dificultad para respirar, sensación de ahogo, dolor o molestias en tórax, náuseas, sensación de mareo, inestabilidad, escalofríos o sensación de calor, parestesias (sensación de entumecimiento u hormigueo), desrealización o despersonalización…
Un ataque de pánico como tal no es un trastorno mental. Los ataques que cumplen con menos de 4 síntomas físicos o cognitivos se conocen como ataques de síntomas limitados.
8.5 FOBIAS
Miedo persistente e irracional ligado a un objeto o situación que, objetivamente, no supone un peligro significativo. Provoca conductas de evitación y ansiedad anticipatoria.
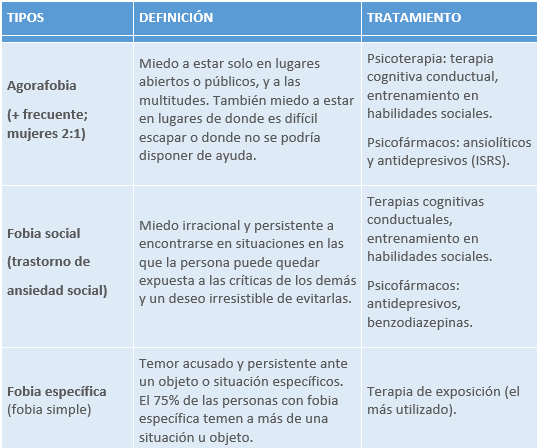
Tabla 17.
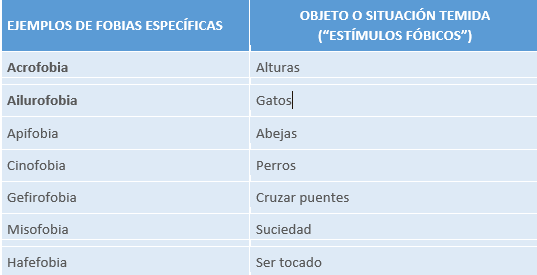
Tabla 18.
BIBLIOGRAFÍA
- Grupo de trabajo de la Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia (avalia-t); 2014. Guías de Práctica Clínica en el SNS: Avalia-t 2013/06.
- Galiana Roch JL. Enfermería psiquiátrica. Barcelona. Elsevier España. 2016.
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders. Madrid: Editorial Médica Panamericana; 2013.
- Butcher HK., Bulechek GM, Faan PR, Dochterman JM, Wagner C. Clasificación de intervenciones de enfermería (NIC). 7a ed. Barcelona: Elsevier; 2018.
- NANDA Internacional. Diagnósticos enfermeros. Definiciones y clasificaciones 2021-2023. 12ª ed. Barcelona: 2021.
- The Society for Developmental and Behavioral Pediatrics Clinical Practice Guideline for the Assessment and Treatment of Children and Adolescents With Complex Attention-Deficit/Hyperactivity Disorder: Process of Care Algorithms.
- Barbaresi WJ, Campbell L, Diekroger EA, et al.
- Journal of Developmental and Behavioral Pediatrics: JDBP. 2020 Feb/Mar;41 Suppl 2S:S58-S74. doi:10.1097/DBP.0000000000000781.
- Athletes With Attention-Deficit/Hyperactivity Disorder: Position Statement of the American Medical Society for Sports Medicine.
- Pujalte GGA, Narducci DM, Smith MS, et al.
- Clinical Journal of Sport Medicine: Official Journal of the Canadian Academy of Sport Medicine. 2023;33(3):195-208. doi:10.1097/JSM.0000000000001152.
- Clinical Practice Guideline for the Diagnosis, Evaluation, and Treatment of Attention-Deficit/Hyperactivity Disorder in Children and Adolescents.Wolraich ML, Hagan JF, Allan C, et al. Pediatrics. 2019;144(4): e20192
- Grupo de trabajo de la guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Ministerio de sanidad, política social e igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia, avalia-t. Conselleria de Sanidad; 2020.
https://portal.guiasalud.es/wpcontent/uploads/2020/09/gpc_481_conducta_suicida_avaliat_resum_modif_2020_2.pdf(último acceso 10 diciembre 2021)
- Abordaje del fenómeno del chemsex. Secretaría del Plan Nacional sobre el Sida. Ministerio de Sanidad. Madrid. 2020. Disponible en:
https://www.sanidad.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/chemSex/docs/CHEMSEX._ABORDAJE.pdf
- Herrera Ramírez R, Ures Villar MB, Mertínez Jambrina JJ. El tratamiento del suicidio en la prensa española: ¿efecto wether o efecto papageno? Rev. Asoc. Esp. Neuropsiq. 2015;35(125):123-134.
- Servicio Andaluz de Salud. Desarrollo de programas de tratamiento asertivo comunitario. Documento marco. Área de Direcciones de Organizaciones Sanitarias de la Escuela Andaluza de Salud Pública. Alur S.C.A. 2010. Disponible en: https://consaludmental.org/publicaciones/TratamientoasertivocomunitarioAndalucia.pdf
- Escala para el Síndrome Positivo y Negativo de la Esquizofrenia. Positive and Negative Syndrome Scale (PANSS). Junta de Andalucía. Disponible en
https://www.sspa.juntadeandalucia.es/servicioandaluzdesalud/sites/default/files/sincfiles/wsas-media-pdf_publicacion/2022/8.%20PANSS-1.pdf
- Grupo de Trabajo de chemsex del Plan Nacional sobre el sida. Informe sobre chemsex en España. Dirección General de Salud Pública Calidad e Innovación. Septiembre 2019.
- Poppers. Todo lo que sabemos a tu disposición. Delegación del Gobierno para el Plan Nacional sobre Drogas (DGPNSD). Diciembre 2022.
- Dirección General de Salud Pública. Informe sobre los cigarrillos electrónicos: situación actual, evidencia disponible y regulación. 2022. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/InformeCigarrilloselectronicos.pdf
- Bolsitas de nicotina (“Nicotine Pouches”). Informe del Instituto Federal para Valoración de Riesgos (BfR) de Alemania. Unidad de Prevención del tabaquismo. 2023. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/NicotinePouches_informe.pdf
- Parental Risk Factors Among Children With Reactive Attachment Disorder Referred to Specialized Services: A Nationwide Population-Based Study.
- Upadhyaya S, Chudal R, Luntamo T, et al.
- Child Psychiatry and Human Development. 2019;50(4):546-556. doi:10.1007/s10578-018-00861-6.
- Reactive Attachment Disorder: What We Know About the Disorder and Implications for Treatment.
- Hanson RF, Spratt EG.
- Child Maltreatment. 2000;5(2):137-45. doi:10.1177/1077559500005002005.
- Grupo de trabajo de la Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria. Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria. Ministerio de Sanidad. Servicio de Evaluación del Servicio Canario de la Salud; 2024. Guías de Práctica Clínica en el SNS. Disponible en:
https://portal.guiasalud.es/wp-content/uploads/2025/01/gpc_641_ansiedad_sescs_compl.pdf
- Grupo de trabajo de la guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Guía de Práctica Clínica de Prevención y Tratamiento de la Conducta Suicida. Ministerio de sanidad, política social e igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia, avalia-t. Conselleria de Sanidad; 2020.
https://portal.guiasalud.es/wp-content/uploads/2020/09/gpc_481_conducta_suicida_avaliat_resum_modif_2020_2.pdf(último acceso 10 diciembre 2021)
- Abordaje del fenómeno del chemsex. Secretaría del Plan Nacional sobre el Sida. Ministerio de Sanidad. Madrid. 2020. Disponible en:
https://www.sanidad.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/chemSex/docs/CHEMSEX._ABORDAJE.pdf
- Herrera Ramírez R, Ures Villar MB, Mertínez Jambrina JJ. El tratamiento del suicidio en la prensa española: ¿efecto wether o efecto papageno? Rev. Asoc. Esp. Neuropsiq. 2015;35(125):123-134.
- Servicio Andaluz de Salud. Desarrollo de programas de tratamiento asertivo comunitario. Documento marco. Área de Direcciones de Organizaciones Sanitarias de la Escuela Andaluza de Salud Pública. Alur S.C.A. 2010. Disponible en:https://consaludmental.org/publicaciones/TratamientoasertivocomunitarioAndalucia.pdf
- Escala para el Síndrome Positivo y Negativo de la Esquizofrenia. Positive and Negative Syndrome Scale (PANSS). Junta de Andalucía. Disponible en:
https://www.sspa.juntadeandalucia.es/servicioandaluzdesalud/sites/default/files/sincfiles/wsas-media-pdf_publicacion/2022/8.%20PANSS-1.pdf
- Grupo de Trabajo de chemsex del Plan Nacional sobre el sida. Informe sobre chemsex en España. Dirección General de Salud Pública Calidad e Innovación. Septiembre 2019.
- Poppers. Todo lo que sabemos a tu disposición. Delegación del Gobierno para el Plan Nacional sobre Drogas (DGPNSD). Diciembre 2022.
- Dirección General de Salud Pública. Informe sobre los cigarrillos electrónicos: situación actual, evidencia disponible y regulación. 2022. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/InformeCigarrilloselectronicos.pdf
- Bolsitas de nicotina (“Nicotine Pouches”). Informe del Instituto Federal para Valoración de Riesgos (BfR) de Alemania. Unidad de Prevención del tabaquismo. 2023. Ministerio de Sanidad. Disponible en:
https://www.sanidad.gob.es/areas/promocionPrevencion/tabaco/profesionales/docs/NicotinePouches_informe.pdf
