3. SORDERA BRUSCA
Concepto
La sordera brusca o hipoacusia súbita adquirida se define como la pérdida aguda de la audición, de origen neurosensorial, que aparece en un tiempo máximo de 72 h y que afecta generalmente a un solo oído. Es más frecuente a partir de los 50 años, aunque puede aparecer a cualquier edad. Esta entidad constituye una auténtica urgencia médica, que requiere un diagnóstico y un tratamiento precoces.
Etiología
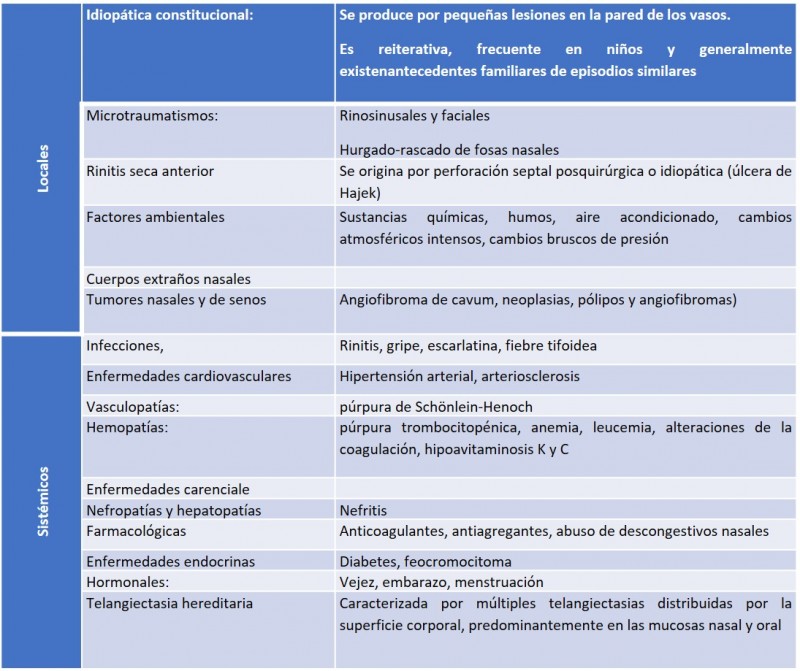
Su etiología es múltiple, si bien la mayoría de los casos son idiopáticos. Sólo en un 10–15% de los pacientes puede descubrirse un factor etiológico:
- Infecciones virales (parotiditis, herpes) y bacterianas (meningitis).
- Causas vasculares: trombosis, embolia, espasmos arteriales, hemorragias, síndrome de hiperviscosidad.
- Fenómenos alérgicos (picaduras de insectos).
- Traumatismos, bien físicos (traumatismo craneoencefálico) o acústicos (ruidos intensos).
- Tumoral: neurinoma del acústico.
- Ototoxicidad: uso prolongado de interferón, aminoglucósidos, diuréticos de asa, salicilatos, iloprost.
- Enfermedades autoinmunes.
Manifestaciones clínicas
Se manifiesta clínicamente como una hipoacusia neurosensorial brusca en sujetos sin antecedentes auditivos previos. Cursa con un grado variable de disminución de la audición, generalmente unilateral, que puede ser definitiva o recuperarse, total o parcialmente. La hipoacusia puede asociarse o precederse de vértigo o acufenos en el oído afectado, circunstancia que ensombrece el pronóstico.
En la sordera brusca, la exploración con diapasón evidencia Rinne positivo patológico y Weber lateralizado hacia el lado sano.
Tratamiento
Requiere ingreso hopitalario.
La instauración en las primeras 48h conlleva un mejor pronóstico. El tratamiento es muy controvertido por la dificultad del diagnóstico etiológico y si eficacia.
- Reposo con la cabecera elevada
- Vasodilatadores (gas carbógeno, piracetam, nimodipino, pentoxifilina
- Corticoides
- Dextranos de bajo peso molecular
Impactación de Cerumen
El cerumen es producido por el conducto auditivo externo para repeler la humedad, los residuos atrapados y los microorganismos: El cerumen migra, normalmente, hacia la apertura del conducto, donde se puede eliminar. La sobre producción del cerumen puede provocar una impactación. Sin embargo, la impactación se produce frecuentemente cuando se introducen objetos en el conducto que empujan el cerumen en profundidad, hacia el fondo del conducto, donde `puede “bloquear la membrana timpánica.
Manifestaciones clínicas
- Hipoacusia progresiva
- Otodinia/otalgia o sensación de plenitud ótica
- Acúfenos
Tratamiento
- Instilar gotitas ablandadoras de cerumen para ablandar y liberar los residuos
- Si no existe sospecha de perforación timpánica. Irrigar los oídos con agua templada.
- Emplear jeringa grande con catéter IV blando (nº 18).
- Usar agua a temperatura corporal
- Paciente sentado o erguido, enderezar el conducto auditivo externo tirando del pabellón hacia arriba y atrás en los adultos y hacia abajo y tras en los niños.
- Colocar una batea para recoger el agua
- Llenar la jeringa de agua, insertarla en el extremo del conducto auditivo y dirigir el chorro de agua hacia la pared del conducto
- Repetir el procedimiento hasta que salga completamente.
- Precauciones
- El agua fría o caliente puede producir mareos
- Si el paciente nota agua en la boca o nariz parar inmediatamente
4. EPISTAXIS
Concepto
Se denomina epistaxis a todo proceso hemorrágico originado en las fosas nasales. Su incidencia es máxima en la edad infantil, la adolescencia y la senectud, y es más frecuente en varones. Se presenta con cuadros benignos y autolimitados que ceden espontáneamente o con la aplicación de medidas conservadoras que lleva a cabo el propio. Es una de las urgencias de causa otorrinolaringológica más comunes.
Epidemiología
Se estima que alrededor del 60% de la población adulta experimentará algún episodio de epistaxis a lo largo de su vida, y que del 6-10% demandará asistencia sanitaria, siendo recurrentes en un 4%. Es algo más común en hombres que en mujeres. En cuanto a la distribución por edad, presenta dos picos de mayor frecuencia de aparición: entre los 15 y 25 años y un segundo pico entre los 45 y 65 años. Existen factores de riesgo para este proceso, como padecer de hipertensión arterial o el uso de algunos medicamentos (anticoagulantes y/o antiagregantes), características del clima, como la temperatura elevada y la sequedad ambiental, y la edad, ya que a mayor edad más fragilidad capilar y mucosa.
Fisiopatología
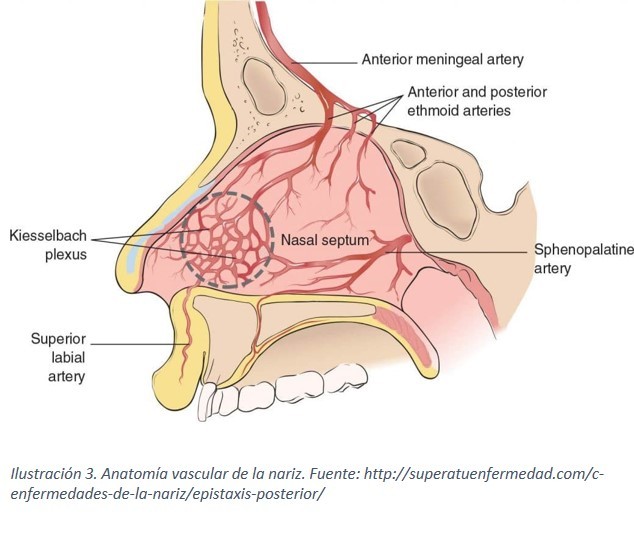
Las características de las fosas nasales que hacen frecuentes las epistaxis es su riqueza vascular (dependiente de ramas de las arterias carótidas externa e interna), la disposición submucosa de sus vasos y la débil protección y superficialidad de las fosas y pirámide nasales.
Etiología
Aproximadamente en el 20% se logra identificar el mecanismo causal.
Clasificación
Según su localización, las epistaxis se clasifican en:
- Epistaxis anteriores: cuando el punto sangrante se localiza en el área de Kiesselbach (tercio anterior del tabique y ala nasal) o en su proximidad. La sangre sale al exterior por las fosas nasales y es la forma de presentación más frecuente en niños y adultos.
- Epistaxis posteriores: cuando la hemorragia se origina en ramas posterolaterales de la arteria esfenopalatina y las arterias etmoidales. El sangrado fluye a la faringe por las coanas.
- Epistaxis difusas.
Diagnóstico
En la anamnesis es importante determinar las características del episodio hemorrágico (duración, cantidad, frecuencia) e indagar sobre su posible causa (traumatismo, ingesta de medicamentos, como anticoagulantes o antiagregantes, y hábitos tóxicos, como alcoholismo, o consumo de drogas por vía inhalatoria).
En la exploración física es imprescindible valorar, en primer lugar, el estado hemodinámico del paciente (presión arterial, pulso, coloración cutaneomucosa), y corregir, si existe, la hipovolemia.
Posteriormente se procede a la exploración de las fosas nasales con rinoscopio o instrumental endoscópico, para intentar identificar el punto sangrante. No hay que olvidar examinar la pared posterior de la faringe con un depresor, ya que la presencia de sangre a ese nivel sugiere una localización más posterior del punto sangrante.
El diagnóstico se puede complementar con hematimetría, bioquímica sanguínea, estudio de coagulación y pruebas radiológicas
Tratamiento
Medidas generales
- Medición de la presión arterial, con el fin de valorar la existencia de una urgencia hipertensiva.
- Valorar la presencia de shock hipovolémico
Medidas específicas
- Compresión: Indicada en las pequeñas hemorragias del área vascular del tabique. Se realiza un taponamiento del vestíbulo nasal con algodón empapado en agua oxigenada, atornillándolo y ejerciendo presión con los dedos en ambas fosas nasales, durante unos minutos. El tapón se deja puesto durante varias horas. Con este procedimiento ceden la mayoría de las epistaxis anteriores. También puede recurrirse a la aplicación de una solución coagulante de uso tópico.
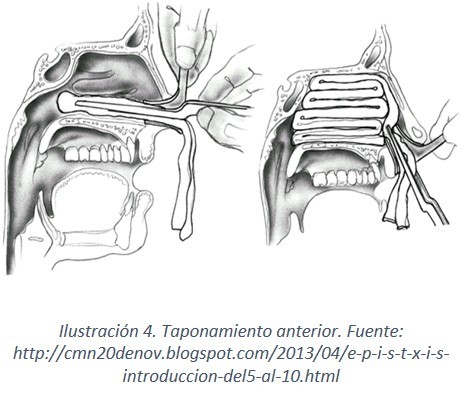
- Taponamiento anterior: Indicado en epistaxis anteriores y en las difusas, sin un foco hemorrágico localizado.
Técnica de Taponamiento nasal anterior en función del material disponible:
- Gasa Orillada: Utilizando gasa orillada de borde de 5 × 2 cm, impregnada en pomada antibiótica, se introduce la gasa con una pinza bayoneta en la parte posterior de la fosa nasal, de abajo a arriba y de atrás hacia delante, formando capas horizontales, lo más prieto posible; hay que dejar el extremo inicial asomando por la nariz para que no se descuelgue el taponamiento hacia la orofaringe, colocar un algodón en el vestíbulo nasal y esparadrapo para fijarlo al ala nasal
- Biomaterial esponjoso no autodegradable (Merocel®, Rapid-Rhino®): Se introduce en la fosa sangrante y se instila suero fisiológico o vasoconstrictor para que el material se expanda y comprima las paredes de la fosa. Se debe revisar la orofaringe para comprobar la ausencia de sangrado posterior.
También es empleado biomaterial esponjoso autodegradable (Spongostan®).
Se deben prescribir analgésicos y durante la permanencia del taponamiento hay que realizar cobertura antibiótica.
La retirada del taponamiento se realiza en 48 h, excepto en los pacientes en los que la epistaxis reaparece al retirar el taponamiento previo, o en los que estén en tratamiento con anticoagulantes o tengan una coagulopatía. En estos casos el taponamiento se mantiene durante 4–7 días.
- Cauterización: Indicada en las epistaxis anteriores, generalmente cuando el punto sangrante se encuentra en el área de Kiesselbach.
En primer lugar se aplica anestesia local con torundas de algodón sobre la mucosa nasal, una vez que han transcurrido unos minutos, se procede a cauterizar el punto sangrante (barritas de nitrato de plata, ácido tricloroacético al 50% o ácido crómico) y con electrocauterio.
- Taponamiento posterior: Está indicado cuando fracasan los procedimientos anteriores (no se controlan con el taponamiento anterior), en las epistaxis muy posteriores o en las que se originan en el cavum. Es un taponamiento más agresivo, que se realiza, generalmente, en medio hospitalario por requerir anestesia o sedación.
- Neumotaponamiento
- Simple
Técnica: (Rapid Rhino®), se mantiene la sonda en agua destilada durante 1 minuto, se introduce en la coana y se inyecta aire hasta comprobar el cese del sangrado en orofaringe
- Bibalonada: Es la empleada en la actualidad, previa anestesia de la fosa nasal (lidocaína más adrenalina).
Técnica: La sonda se introduce por el suelo de la fosa nasal sangrante. La sonsa tiene 2 balones: el balón distal se llena con 10 ml de suero fisiológico, y se realiza una ligera tracción, de manera que impacte en el cavum; el balón proximal se llena con 30 ml de suero fisiológico, de manera que la fosa nasal se ocluya lo suficiente como para cohibir la hemorragia.
- La técnica clásica de taponamiento posterior. Se coloca:
- En primer lugar, unas mechas con anestésico tópico en las mucosas nasal y orofaríngea.
- Se forma una torunda con una gasa, rodeada y anudada con hilo de seda del número 1, dejando dos extremos sueltos
- A continuación se retiran las mechas de anestesia tópica y se introduce por la fosa nasal sangrante una delgada sonda nasoesofágica, cuyo cabo distal se saca por la boca.
- A este extremo oral se anuda uno de los cabos que rodean la torunda, y se procede a traccionar por el extremo nasal de la sonda, intentando introducir la torunda anudada desde la boca al cavum hasta conseguir que ésta se aplique lo más posible a las paredes de la nasocavidad.
- Finalmente se realiza un taponamiento nasal anterior en la fosa nasal correspondiente, como medida de seguridad.
- Medidas de contingencias
- Sonda Foley Nº 14-16.
Técnica: Sonda de Foley del n.o 14 o 16, Se pasa previamente a la introducción de la sonda, una seda fuerte por el ojal de su punta para que sirva de sujeción al vestíbulo nasal hasta el final del taponamiento; se introduce suavemente la sonda con el balón no hinchado por la ventana nasal correspondiente impregnada con vaselina estéril, hasta que se visualice en la orofaringe, por detrás de la úvula. Se introducen unos 10 ml de aire en el balón y entonces se retrae el catéter, de forma suave pero firme, contra la coana posterior, fijándolo al vestíbulo nasal mediante la seda fuerte, que se anuda al vestíbulo nasal sobre una gasa enrollada. Se comprueba si la presión del balón es suficiente, inflándolo lentamente, no superando en general los 10 ml y máximo hasta unos 30 ml, valorándose a la vez si existen signos de sangrado en faringe. Seguidamente, se realiza un taponamiento anterior de la fosa con gasa de bordes orillada.
- Técnicas invasivas
En el caso de fallar todas las medidas anteriores, se procederá a tratamientos invasivos, en muchos casos precisan intervención quirúrgica, como ligaduras arteriales, embolización arterial, septoplastia.
Intervenciones de enfermería
- Manejo estreñimiento/impactación
- Prevención de la hemorragia
- Control de hemorragias
- Manejo del shock
- Manejo de la vía aérea
- Enseñanza individual
- Protección contra las infecciones
- Precauciones para evitar la aspiración
- Manejo de la vía aérea
- Administración analgésicos y manejo dolor
Observaciones enfermeras
- Recomendaciones taponamiento anterior
- Durante el tiempo que el tapón está colocado, de las posibles molestias: cefalea, sequedad bucal y epifora.
- Domicilio:
- No agacharse, para evitar el aumento de la presión sanguínea a nivel cefálico, y dormir con varias almohadas por el mismo motivo.
- Evitar la realización de todo tipo de esfuerzos o ejercicios, por la misma razón.
- Evitar toser; si estornuda, hacerlo con la boca abierta a fin de que no se mueva el taponamiento.
- Mantener un buen estado de hidratación e higiene de las fosas nasales tras la retirada del taponamiento, utilizando preferentemente irrigaciones nasales salinas o una solución salina doméstica.
